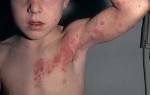
Ангина у ребенка 4 года симптомы и лечение
Ангина у детей: болезнь коварная, но лечится — в два счета!
Ангина как она есть
Как правило, в представлении родителей ангина — это какой-то «близкий родственник» ОРВИ. И главным симптомом ангины большинство родителей считают покрасневшее горло. О симптомах подробно и основательно мы расскажем чуть ниже, а пока обозначим ориентиры: ОРВИ и ангина – принципиально разные заболевания!
Острые респираторные вирусные инфекции (сокращенно – ОРВИ), как видно из названия, вызывают вирусные атаки на организм человека (и ребенка в том числе), тогда как в природе ангины – бактериальное заражение. Это означает, что у этих двух болезней – ОРВИ и ангины – нет ничего общего. Кроме, пожалуй, пары второстепенных симптомов: повышенной температуры и боли в горле.
Причины возникновения ангины у детей
Причиной возникновения ангины являются «противные» и непредсказуемые микроорганизмы — стрептококк и стафилококк. Соотношение примерно следующее:
- 80 % всех случаев ангины спровоцированы «деятельностью» стрептококка.
- 10 % ангин вызваны стафилококком.
- Остальные 10 % возникают из-за обоюдного воздействия — стрептококка и стафилококка одновременно.
Попадая (через дыхательные пути) на слизистые оболочки миндалин, эти бактерии «поселяются» там и начинают активно размножаться — вот откуда на миндалинах при ангине образуются болезненные гнойники. Именно эти гнойные воспаления являются причиной сильнейшей боли в горле при ангине. И именно они внешне отличают ангину от большинства других заболеваний, поражающих область глотки и гортани.
При ОРВИ миндалины тоже могут быть увеличены в размерах и иметь покраснения, но гнойников там точно наблюдаться не будет. Поскольку, повторимся, сама природа у этих двух заболеваний разная: у ангины — бактериальная, у ОРВИ — вирусная.
Если вы заметили у своего ребенка гнойные воспаления в области гортани (а также желтоватый налет на языке) — это веский повод обратиться к врачу по поводу начинающийся ангины. Которую медики нередко именуют также – острый бактериальный тонзиллит.
«Подхватить» ангину невозможно, разгуливая осенью без шапки или поедая мороженое в окружении январских сугробов. Заразиться ангиной можно от другого носителя микроорганизмов (стрептококков и/или стафилококков). А «приживется» этот «паразит» на миндалинах или будет благополучно убит — зависит от того, насколько силен у ребенка иммунитет.
У вас новорожденный? Вам рано беспокоиться!
Нередко педиатрам приходится сталкиваться с родителями новорожденных или крошечных грудничков, которые жалуются на ангину (мол, у ребенка покраснело горлышко). На самом же деле, если ОРВИ может настигнуть человека в любое время с момента нашего рождения и вплоть до последнего вздоха, то вот ангина никогда не случается с новорожденными и с детьми до 6 месяцев, а также – крайне редко «атакует» детей до года.
Это объясняется тем, что бактерия стрептококк, как уже упоминалось, обустраивает свою колонию на миндалинах. А они у детей до года чаще всего еще не развиты. У ребятишек же младше 6 месяцев миндалин вообще еще нет. Так что и ангины у таких маленьких детей не бывает.
Отличие симптомов ОРВИ и ангины
Симптомы ОРВИ у детей:
- кашель – часто
- насморк — очень часто
- высокая температура – возможна
- боль в горле — возможна
- краснота в горле – возможна
- головная боль — возможна
- боль в животе — почти никогда
Симптомы ангины у детей:
- кашель — крайне редко
- насморк — почти никогда
- высокая температура — почти всегда
- сильная боль в горле — всегда
- краснота в горле – всегда
- головная боль — почти всегда
- боль в животе — почти всегда
Итак, если вы, сложив как пазл, все симптомы воедино, заподозрили у своего ребенка ангину — немедленно обратитесь к врачу. Никакого самолечения эта болезнь не допускает!
Ангина — не предмет «домашней» диагностики
Действительно, больное горло, со следами явного гнойного воспаления — наиболее яркий признак ангины. Однако, сильная боль и покраснение в горле могут сигнализировать и о других заболеваниях. Наиболее распространенные из них:
- Воспаление глотки — это фарингит.
- Воспаление миндалин — эти тонзиллит.
И то, и другое может быть как вирусного, так и бактериального происхождения. Вызвать бактериальный тонзиллит могут разные бактерии, но в подавляющем большинстве случаев его провоцирует бактерия стрептококк. Вот именно тонзиллит, вызванный стрептококком (а также в некоторых случаях стафилококком) и называется в медицинской среде ангиной. А все прочие «разновидности» больного и покрасневшего горла являются другими заболеваниями, чаще всего не имеющими к ангине никакого отношения.
Однако: даже покрасневшее и воспаленное горло с признаками гнойной инфекции не всегда означает именно ангину! Точно такие же симптомы могут указывать и на некоторые другие заболевания — например, лейкоз, скарлатину, дифтерию, инфекционный мононуклеоз и некоторые другие.
Весь этот мини-очерк мы привели лишь для того, чтобы вы, родители, наглядно убедились – диагностировать ангину самостоятельно, без поддержки опытного и знающего врача, невозможно!
Более того – даже профессионалам для окончательного вердикта порой не достаточно лишь визуального осмотра. Например, и при ангине и при дифтерии пораженное инфекцией горло может выглядеть идентично. В подобных случаях любой разумный врач назначит общий клинический анализ крови ребенка. Который покажет совершенно точно — ангина у ребенка или другое заболевание.
Ангина у детей: как лечить
Лечение любых бактериальных инфекций подразумевает применение противомикробных препаратов, другими словами – антибиотиков. Ангина — не исключение. Антибиотики при ангине у детей применяются различные и по разным схемам: учитываются и состояние малыша, и его возраст, и фаза болезни, и другие факторы.
Если врач поставил вашему малышу диагноз «ангина», он обязательно назначит соответствующее антибактериальное средство и объяснит точную схему, как его принимать.
Однако, помните, что назначать антибиотик — не ваша родительская вольность, а «привилегия» врача!
Курс лечения ангины антибиотиками в подавляющем большинстве случаев составляет не менее 7 дней! Это условие обязательно к исполнению даже в ситуации, когда уже после первых 2-3 дней лечения состояние ребенка значительно улучшилось.
Однако применять антибиотики стоит только тогда, когда диагноз «ангина» полностью подтвержден и у вашего педиатра нет никаких сомнений относительно природы заболевания.
Наряду с применением адекватного антибактериального препарата больному ангиной ребенку также следует устроить постельный режим (ограничение подвижности помогает исключить возможные осложнения на сердце) и обильное питье. Для питья подойдут любые жидкости: чистая вода комнатной температуры, чай, компот, морс и т.п.
Аденоиды и ангина: какая связь?
У детей аденоиды — это по сути те же миндалины, только они чуть меньше в размерах и расположены чуть дальше. Увидеть миндалины так называемого «первого ряда» вы можете самостоятельно, попросив малыша пошире открыть рот, а вот аденоиды в распахнутом детском рту разглядеть почти не получится — для этого нужно специальное врачебное зеркальце.
Аденоиды тоже могут воспалиться, однако наиболее часто это спровоцировано как раз вирусной инфекцией, а не бактерией стрептококком. Поэтому в случае с аденоидитом (воспалением аденоидов), естественно, никакие антибиотики не применяются — это заболевание лечится принципиально другими способами.
Вот именно поэтому, если вы подозреваете у вашего ребенка ангину, самое разумное, что вы можете сделать — показать малыша врачу, а не ставить диагноз самостоятельно. Доктор обстоятельно разберется — какого рода инфекция атаковала ребенка, присутствуют ли бактерии, и где именно расположились очаги воспаления — на миндалинах или на аденоидах.
Лечение ангины не терпит суеты и спешки
Лечение антибиотиками при ангине у детей преследует две цели: облегчить состояние малыша и исключить риск будущих осложнений. Однако не стоит паниковать и суетиться, стремясь любыми силами как можно скорее поместить в ребенка спасительный антибиотик.
Суть в том, что если в первые 2-3 дня не вмешиваться в протекание ангины, то иммунитет против нее значительно повысится. Болезнь вы потом пролечите до конца с помощью адекватных антибиотиков, а вот иммунитет сохранится у ребенка уже на всю последующую жизнь. И при повторных попаданиях в его организм бактерий стрептококка эта иммунная защита, вполне вероятно, уже не позволит «коварным» микробам ни «поселиться» на миндалинах, ни уж тем более – размножаться там.
Конечно же, если ребенок чувствует себя крайне плохо — не может ни пить, ни есть, постоянно жалуется на сильную боль в горле — затягивать лечение на 2-3 дня ради выработки иммунитета неправильно. В подобной ситуации ни один разумный врач откладывать лечение не станет.
Чем полоскать горло при ангине?
Всевозможные полоскания для лечения ангины — с целебными травами, с содой или морской солью — крайне популярны в народе. Но когда обеспокоенные родители задают вопрос: «Чем полоскать горло ребенка при ангине?» профессиональному медику, то почти всегда слышат в ответ: «Для лечения ангины — ничем». Это медицинский факт — никакие местные методы лечения — полоскание, аптечные «пшикалки» с антимикробными веществами и тому подобные средства – не способны справиться с болезнью, вылечить ребенка от ангины.
Полоскания горла при ангине — это не способ лечения. Но зато — довольно эффективный способ, чтобы значительно уменьшить боль в горле. Дело в том, что полоща горло (а иными словами — постоянно увлажняя его), малыш тем самым смягчает слизистую оболочку миндалин, облегчая их сдавленность.
В домашних условиях в качестве средства для полоскания лучше всего использовать отвар шалфея и ромашки, а также содовые или солевые растворы.
- Содовый раствор: 1 ч.л. пищевой соды на стакан воды;
- Солевой раствор: 1 ч.л. поваренной соли на 500 мл воды;
Лечение ангины: показания к удалению миндалин
Если одним из обязательных условий возникновения ангины является само наличие миндалин (они же — гланды), то резонно возникает вопрос: может, имеет смысл удалить миндалины раз и навсегда с помощью нехитрой хирургической операции? Не будет их — не будет в будущем и никаких гнойных ангин?
Это верно — после удаления миндалин ангин больше не будет. Зато риск заболевания множеством других заболеваний многократно увеличится. Ведь миндалины, состоящие из так называемой лимфоидной ткани, «встроены» в человеческую гортань (а именно — прямо «на пороге» как системы пищеварения, так и системы дыхания) не просто так, а в качестве особых фильтров. По сути, на этом органе буквально «оседает» большинство вредных и опасных для нашего здоровья вирусов и микробов. По сути своей миндалины — это передовой отряд иммунитета, наши первейшие защитники. Поэтому нужно иметь очень веские поводы, чтобы избавиться от миндалин.
Всякий детский врач, как правило, «на зубок» знает строгий медицинский протокол, который четко прописывает, в каких случаях показано хирургическое вмешательство при ангине и удаление миндалин.
К таким ситуациям относятся:
- 1 Если в процессе лечения ангины (или после него) возникли осложнения;
- 2 Если миндалины из-за воспаления так сильно увеличились в размерах, что стали смыкаться и препятствовать полноценному дыханию;
- 3 Если чаще четырех раз в год возникают обострения, требующие лечения антибиотиками;
Последствия непролеченной ангины и возможные осложнения
Лечить ангину у детей крайне важно в полной мере. Причем, даже при явном улучшении самочувствия малыша, прерывать и «забрасывать» курс антибиотиков категорически нельзя.
Микроб стрептококк — очень коварен, при некачественном лечении он может в будущем вызывать не только регулярные повторения ангины, но и такие страшные заболевания, как ревматизм, необратимые поражения почек, сердца, сосудов.
Итак, самые главные правила, которые помогут родителям быстро и без последствий одолеть любую детскую ангину:
-
Диагноз “ангина” может поставить только врач. Вообще, “кустарная”, обывательская диагностика – один из самых коварных врагов детского здоровья. Если вы не кочуете с оленеводами по заснеженной тундре, значит у вас совершенно точно есть возможность показать больного ребенка профессиональному медику. Не ленитесь и не стесняйтесь, а просто сделайте это.
Ангина лечится с помощью антибиотиков. Причем давать их ребенку следует полным курсом, точно и аккуратно – с первого до последнего дня. Независимо от того, как быстро поправляется ваш ребенок.
Никакие полоскания не способны вылечить ангину. Однако они помогают облегчить боль в горле.
Симптомы и лечение ангины у детей
С августа по январь организмы наших детей переживают по несколько эпидемий вирусных инфекций. Под действием многих факторов в окружающей человека среде размножаются огромное количество самых разных вирусов и бактерий. Чаще всего маленькие дети в больших коллективах детских садов и школ подвержены таким болезням ротовой полости, как тонзиллит, фарингит и ангина. В данной статье мы постараемся разобраться из-за чего болезнь появляется и чем лечат ангину у детей.
Причины возникновения и этиология ангины у малышей.
Причиной возникновения ангины у здорового ребенка является размножение в ротовой полости патогенных микроорганизмов, которые вызывают данное инфекционное заболевание. Ангина у детей может быть вирусного или бактериального характера.
Обычно у маленьких детей до 3-х лет ангину вызывают вирусные возбудители, у ребенка 4 лет и старше чаще случается ангина из-за бактерий и грибков. Проникновение инфекции в миндалины вызывает их воспаление и, как следствие, развитие ангины. Размножению возбудителей болезни могут способствовать ряд факторов:
- Защитная функция миндалин ослабевает от общего переутомления ребенка, недостаточного питания, нехватки витаминов;
- Перенесенные ОРВИ, ОРЗ и грипп;
- Развитию ангины может способствовать наличие очага воспаления в другом органе: гайморит, кариес, отит;
- Общее или местное переохлаждение организма;
- Контакт с больным ребенком.
Ангина у ребенка может быть:
- первичной, когда инфекция изначально развивается в миндалинах;
- вторичной, когда ангина является симптомом другого инфекционного заболевания (скарлатина, корь, мононуклеоз);
- специфичной, когда миндалины поражаются специфическими возбудителями хламидиоза, кандидоза и т.д.
Важно: Симптомы и лечение болезни горла напрямую зависят от типа заболевания.
Чем опасна ангина
Основной возбудитель ангины стрептококк при неправильном лечении и, как следствие массивном росте числа клеток, своими токсинами может инициировать поражение тканей почек, сердца, сосудов, костей и суставов. Запущенность ангины может привести к хроническому тонзиллиту или фарингиту, которые проявляются на протяжении всей жизни человека. Сама же ангина у детей протекает тяжелее, чем у взрослых с более высокими температурами, с общей интоксикацией организма, которая сопровождается головной болью, апатией иногда обезвоживанием.
Ангина у детей: симптомы разных форм
В современной медицине выделяют несколько форм ангины в зависимости от характера изменения миндалин:
- Катаральная ангина (острый фарингит). Температура тела поднимается до 38-39С, ребенок ощущает сухость, першение в горле, боль при глотании. При осмотре наблюдаются явно выраженные увеличение и покраснение миндалин и небных дужек, язык сухой с белесым налетом. Выздоровление наступает через 5-7 дней лечения.
- Фолликулярная ангина. Сопровождается тяжелым лихорадочным состоянием у ребенка, возможны судороги. На фоне сильной боли в горле иногда проявляются болевые ощущения в ушах. Обычно эта форма ангины сопровождается признаками интоксикации: ребенок плохо ест, жалуется на головную боль, много спит. Явным признаком этой формы ангины является наличие на поверхности миндалин гнойных фолликул величиной до 3 мм. В течение 2-х суток симптомы усиливаются, после очищения поверхности миндалин на 3-4 день наступает улучшение. На лечение требуется до 10 дней.
- Лакунарная ангина – симптомы этой формы схожи с фолликулярной. Протекает тяжело с повышением температуры тела выше 40С. Миндалины сильно увеличены, явно выражено покраснение, просматривается желтоватый гнойный налет между долями миндалин. При таком сильном отеке миндалин ребенок с трудом открывает рот. Увеличение шейных лимфоузлов вызывают боль при движениях головы. Лечение ангины у ребенка данной формы занимает около 14 дней.
- Фибринозная ангина. Редкая форма заболевания. Миндалины покрываются белесым налетом, возможно появление одностороннего гнойного воспаления в толще миндалины.
- Гангренозная ангина. Относится к вторичному типу заболевания. При осмотре наблюдается бело-серый налет на поверхности миндалин, под которым скрыты гнойные язвы с неровными краями.
Когда следует сбивать температуру у детей
Повышение температуры тела у ребенка во время заболевания вирусной инфекцией говорит о том, что организм «принял вызов» и начал активную выработку антител для борьбы с конкретным возбудителем. Если малыш спокойно и без признаков интоксикации (головная боль, тошнота) переносит температуру до 38,5С жаропонижающие средства лучше не давать. Это связано с тем, что защитная система организма может «не успеть» подобрать нужные антитела к данному вирусу. В этом случае ребенок рискует заболеть этим же вирусом повторно.
У грудничков температурный порог чуть ниже. При температуре 38С малышам до 1 года уже нужно помогать справляться с температурой, т.к. она провоцирует рвоту, а она может вызвать выброс ацетона в мочу.
Если же хоть раз во время температуры у ребенка были судороги, выше 37,5С повышения температуры лучше не допускать.
Диагностика детской ангины
При первых жалобах ребенка на недомогание, боль в горле и повышение температуры следует обратиться к врачу педиатру. Первым шагом диагностики является визуальный осмотр ротовой полости ребенка. По основным признакам состояния слизистой врач без труда может определить форму ангины. Схема лечения обычно практически ничем не отличается, главное правильно подобрать антибиотик, а к нему сопутствующую терапию.
Для определения возбудителя болезни достаточно сдать мазок из глотки на бактериальный посев. С его помощью определяется конкретный возбудитель и к какому антибиотику у данных бактерий чувствительность. При этом не лишнем будет сдать общий анализ крови ребенка, по результатам которого врач сможет судить о наличии заболевания.
Диагностировать инфекцию позволяет анализ АСЛ-О. Это анализ крови, который показывает количественное содержание у ребенка антител к стрептококковой инфекции. С его помощью легко оценить уровень активности болезни и адекватность проводимого лечения.
Крайне важно, что схему, как лечить ребенка при ангине, должен определить врач. Даже не долгое самолечение с целью снятия болевых ощущений может спровоцировать у возбудителей инфекции устойчивость к антибактериальной терапии. В этом случае ангина у детей, лечение которой может затянуться, практически всегда провоцирует осложнения.
При легком течении болезни обычно госпитализация ребенка не требуется. Соблюдение инструкций врача по лечению и режиму в домашних условиях может привести к полному клиническому выздоровлению малыша. Правда, совсем маленьких пациентов от 1 до 3 лет жизни чаще всего направляют в стационар инфекционного отделения. Там проще взять все необходимые анализы и, из-за сложности подбора медикаментов таким малышам, лечение лучше проводить под постоянным наблюдением педиатра.
Схемы лечения ангины у детей
Основными требованиями при лечении ангины у детей являются соблюдение постельного режима, покой, обильное теплое питье, щадящий рацион питания и изоляция больного от контакта с другими детьми.
Важно: Горячее питье и пища строго запрещается, т.к. возможно травмирование, и без того воспаленной, слизистой глотки.
При бактериальной ангине общая схема лечения заключается в систематическом приеме антибиотиков. В зависимости от характера протекания болезни и личных особенностей ребенка назначаются антибиотики первого ряда (пенициллин) или второго ряда (макролиды). Параллельно принимаются противогистаминные препараты, которые так же помогают снять отек, иммуномодуляторы, витамины группы В и С.
Для борьбы с вирусной ангиной применяют противовирусные препараты и интерферон местно.
Дополнительными средствами для снятия воспаления и уменьшения болевого синдрома в горле служат полоскания отварами из трав (ромашка и календула) и орошения антисептическими растворами (мирамистин).
Вылечить любую форму ангины при правильном подходе реально в среднем за 10 дней.
К хирургическому вмешательству (вскрытию абсцесса) прибегают только в случае серьезных осложнений. Детям с рецидивирующими ангинами и тонзиллитами обычно назначают операцию по удалению небных миндалин.
Важно: Профилактика ангины у детей заключается в укреплении иммунитета ребенка (как местного, так и общего), ограничении контактов с больными детьми, прогулки на свежем воздухе в любую погоду, полноценное питание.
Видео
Ангина у детей
Ангина у детей – острое воспаление лимфоидной ткани глоточных (чаще небных) миндалин у ребенка, носящее инфекционно-аллергический характер. Ангина у детей протекает с высокой лихорадкой, выраженными признаками интоксикации, болью при глотании, увеличением подчелюстных и шейных лимфоузлов, гнойным налетом на миндалинах. Диагностика ангины у детей проводится детским отоларингологом с помощью физикального осмотра, фарингоскопии, исследования мазка из глотки на микрофлору, ИФА крови. Лечение ангины у детей включает патогенетическую терапию (антибиотики, противовирусные средства), симптоматическую терапию (жаропонижающие, десенсибилизирующие препараты) и местную терапию (аэрозоли, полоскания горла антисептиками и травами).
Общие сведения
Ангина у детей (острый тонзиллит) – инфекционно-аллергическое заболевание, при котором воспаляются небные миндалины. Заболеваемость ангиной в детской популяции колеблется от 4,2 до 6,7%, уступая по частоте только ОРВИ. Ввиду высокой распространенности и заразности ангины у детей, заболевание является предметом пристального внимания педиатрии и детской отоларингологии. Ангина у ребенка опасна своими ранними (отит, паратонзиллярный, боково-глоточный и заглоточный абсцессы) и отдаленными осложнениями, среди которых – ревматизм, ревматоидный артрит, гломерулонефрит и др.
Причины и патогенез ангины у детей
В большинстве случаев ангина у детей вызывается бактериальной или вирусной инфекцией. В 80-85% случаев возбудителем выступает β-гемолитический стрептококк группы А; в 10% – золотистый стафилококк; реже – пневмококк, гемофильная палочка, вирусы (энтеровирусы, аденовирусы, герпес-вирус, вирус Эпштейна-Барра и др.), микоплазмы, хламидии, грибы, микст-инфекция. Как правило, ангина у детей до 3-х лет связана с вирусными возбудителями; у детей старше 5 лет преобладает бактериальная инфекция. Наибольшая заболеваемость стрептококковой ангиной у детей приходится на возраст 5-10 лет. Внутриклеточные возбудители являются причиной тонзиллитов и фарингитов у дошкольников в 10% случаев. В ряде случаев ангина у детей может вызываться условно-патогенными бактериями, живущими в полости рта, в ситуации их массивного роста и высокой плотности микробных клеток.
Преимущественным путем проникновения инфекции в миндалины является экзогенный (воздушно-капельный, контактно-бытовой, энтеральный). Травматические ангины нередко развиваются после операций на носоглотке и задних отделах полости носа (например, после аденотомии у детей). Эндогенная аутоинфекция возможна при обострении хронического тонзиллита, кариесе зубов, синусите, гастроэнтерите.
Предрасполагающими факторами развития ангины у детей служат аномалии конституции (лимфатико-гиперпластическая конституция), изменения регионарного и общего иммунитета при переохлаждении, резкой смене климата, авитаминозе и др.
В основе развития ангины у детей лежит реакция аллергически-гиперергического типа. В лакунах миндалин содержится богатая непатогенная флора, задерживаются патогенные микроорганизмы и продукты белкового распада, которые могут выступать факторами сенсибилизации организма. На фоне предварительной сенсибилизации различные эндогенные или экзогенные инфекционные возбудители могут инициировать развитие ангины у детей. Многочисленные экзотоксины, выделяемые возбудителями, вызывают иммунный отклик с образованием ЦИК, поражающих ткани сердечной мышцы, почек и др. внутренних органов.
Местная реакция миндалин на внедрение и размножение возбудителей характеризуется набуханием лимфоидной ткани, гнойным расплавлением фолликулов, скоплением гнойных масс в лакунах, некрозом эпителия, а в некоторых случаях и ткани миндалин.
Классификация ангины у детей
С учетом причин воспаления миндалин выделяют первичную, вторичную и специфическую ангину у детей. При первичной ангине инфекция изначально развивается в миндалинах. Вторичная или симптоматическая ангина у детей часто встречается при других инфекционных заболеваниях: скарлатине, кори, дифтерии, мононуклеозе и пр. К специфическим ангинам у детей относят поражения миндалин, обусловленные специфической флорой – возбудителями гонореи, микоплазмоза, хламидиоза, кандидоза и др. Течение ангины у детей может быть острым, часто рецидивирующим и хроническим.
В зависимости от характера изменения миндалин, среди клинических форм ангины у детей встречаются следующие: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная и гангренозная.
При катаральной ангине у детей осмотр зева выявляет увеличение и гиперемию миндалин, а также небных дужек. Гнойный налет отсутствует; на фоне рыхлого и десквамированного эпителия определяется тонкий слой серозного белесоватого налета. Микроскопически выявляется густая инфильтрация эпителия миндалин лимфоцитами и нейтрофилами.
Признаком фолликулярной ангины у детей служат просвечивающие через эпителиальный покров миндалин гнойные точечные фолликулы величиной до 3 мм («картина звездного неба»). Морфологические изменения в паренхиме миндалин (полнокровие, гиперемия) более выражены; гнойные фолликулы представляют собой лейкоцитарные инфильтраты с явлениями некроза.
Лакунарная ангина у детей протекает с наличием линейного гнойного налета желтоватого цвета, расположенного в лакунах между долями миндалин. Поверхность миндалин ярко гиперемирована и отечна; островки налета в устьях лакун склонны к объединению и образованию широких сливных гнойных очагов. При микроскопическом исследовании обнаруживаются множественные изъязвления эпителия, лейкоцитарная инфильтрация слизистой, гнойное расплавление фолликулов, тромбозы мелких сосудов.
При фибринозной ангине у детей миндалины покрываются пленчатым белесым полупрозрачным налетом. Флегмонозная ангина у детей встречается редко; сопровождается гнойным расплавлением участка миндалины и формированием интратонзиллярного абсцесса (обычно одностороннего).
При гангренозной ангине имеет место язвенно-некротическое изменение эпителия и паренхимы миндалин. При осмотре зева на миндалинах выявляется беловато-серый налет, содержащий в себе большое количество бактерий, лейкоцитов, некротизированную ткань, фибрин. После размягчения и отторжения налета обнажаются язвы с неровными краями. Распространенный некротический процесс может осложниться разрушением, а в дальнейшем – рубцеванием мягкого неба и линии глотки. Некротическая ангина наблюдается при остром лейкозе у детей, дифтерии, скарлатине.
Симптомы ангины у детей
Ангина у ребенка протекает тяжелее, чем у взрослого: с более высокой температурой, выраженной интоксикацией, частыми осложнениями. У детей возможен последовательный переход одной формы ангины в другую (катаральной в фолликулярную, затем в лакунарную) или непрогрессирующее течение.
Для катаральной ангины у детей характерно острое начало с чувства першения, жжения, сухости и боли в горле, усиливающейся при глотании. Температура тела повышается до 38-39 °С, дети вялые, жалуются на недомогание и головную боль. Язык сухой, покрыт белесым налетом; регионарные лимфоузлы могут быть незначительно увеличены и слегка болезненны. Катаральная ангина у детей обычно продолжается 5-7 дней.
При фолликулярной ангине у детей ярко выражены признаки интоксикации: слабость, апатия, отсутствие аппетита, артралгии, головная боль. Имеет место высокая лихорадка с ознобами, рвотой, помрачением сознания, судорогами. Типична сильная боль в горле, нередко с иррадиацией в ухо, вынуждающая ребенка отказываться от еды и питья. Симптомы фолликулярной ангины у детей нарастают в течение 2-х суток; на 3-4 день наступает улучшение, связанное с очищением поверхности миндалин; однако боль при глотании сохраняется еще 2-3 суток. Клиническое выздоровление ребенка наступает через 7-10 дней.
Лакунарная ангина у детей также протекает с тяжелым интоксикационным синдромом. Вследствие отечности и инфильтрации миндалин и мягкого неба ребенок с трудом открывает рот, при этом его речь приобретает невнятное звучание, а голос – гнусавый оттенок. Дети жалуются на выраженную боль в горле и неприятный привкус во рту. Регионарные лимфоузлы увеличены и вызывают болезненные ощущения при поворотах головы. Течение лакунарной ангины у детей составляет 10-14 дней.
Вирусные ангины у детей сочетаются с респираторными симптомами (ринитом, кашлем), стоматитом, конъюнктивитом, диареей.
Наиболее частыми осложнениями стрептококковой ангины у детей, выступают ревматический эндокардит, неспецифический полиартрит, гломерулонефрит, заглоточный абсцесс. Герпетическая ангина у детей может осложняться серозным менингитом.
Диагностика ангины у детей
При появлении у ребенка температуры и болей в горле следует обратиться к педиатру или детскому отоларингологу. Характерные для ангины объективные признаки детский врач обнаруживает уже при осмотре слизистой зева, пальпации подчелюстных и шейных лимфатических узлов.
В общем анализе крови присутствует нейтрофильный лейкоцитоз, палочкоядерный сдвиг влево, увеличение СОЭ. Исследования мазка из глотки на микрофлору позволяет выявить возбудителя ангины у детей. При необходимости проводится серологическая диагностика (ИФА): выявление антител к микоплазме, кандида, хламидиям, вирусу герпеса и др. ; присутствие β-гемолитического стрептококка подтверждается определением АСЛ-О.
Фарингоскопия у детей определяет разлитую гиперемию миндалин и дужек, инфильтрацию, наличие налета, характер которого позволяет судить о клинической форме ангины. Гнойный налет при ангине легко снимается шпателем, растирается по стеклу и не оставляет кровоточащей поверхности (в отличие от трудноудаляемого налета при дифтерии).
Лечение ангины у детей
Легкие и среднетяжелые формы ангины у детей лечатся амбулаторно; при тяжелом течении ангины может потребоваться госпитализация в инфекционное отделение.
В лечении ангины у детей важно соблюдение постельного режима и покоя, изоляция больного ребенка, использование индивидуальных предметов ухода (посуды, полотенец), организация щадящего питания и обильного питья.
При бактериальной ангине у детей назначается системная противомикробная терапия препаратами, к которым чувствителен возбудитель (при выделении β-гемолитического стрептококка – пенициллины, макролиды, цефалоспорины, карбапенемы). Наряду с антибактериальной терапией показан прием антигистаминных препаратов, витаминов группы В и аскорбиновой кислоты, иммуномодуляторов.
Важное место при ангине у детей занимает местное лечение: полоскание горла растворами антисептиков (нитрофурал, мирамистин) и отварами трав (календулы, ромашки, шалфея), распыление в глотку аэрозолей.
При вирусной ангине у детей показано назначение противовирусных препаратов, орошение глотки интерфероном.
К хирургическому лечению – вскрытию паратонзиллярного/заглоточного абсцесса прибегают при абсцедирующих осложнениях. В случае рецидивирующего течения ангины у детей определяются показания к тонзиллэктомии.
Прогноз и профилактика ангины у детей
Перенесенная ребенком стрептококковая ангина требует выполнения ЭКГ, исследования в динамике общего анализа мочи и крови, при необходимости – консультации детского ревматолога, детского нефролога, иммунолога. При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений.
Профилактика ангины у детей требует ограничения контакта с инфекционными больными, повышения общей резистентности, санации гнойных очагов, обеспечения полноценного витаминизированного питания.
Ангина у детей: симптомы и лечение
Острым тонзиллитом, или ангиной, называют инфекционное заболевание, при котором происходит воспаление небных миндалин. Небные миндалины выполняют важную барьерную функцию, работая как своеобразный фильтр. При встрече с инфекционными агентами (вирусы, бактерии, грибки) и при хорошей защитной функции миндалин развития заболевания не происходит. Если небные миндалины не справились в борьбе с инфекцией, развивается их воспаление, что и называется острым тонзиллитом.
Почему у ребенка ангина?
1. Вирусная инфекция (аденовирусы, энтеровирусы, вирус Эпштейн-Бара, цитомегаловирус, герпесвирусы и пр.).
- По разным данным, от 45% до 75% ангин у детей являются вирусными.
- У детей до 4-х лет этот процент особенно высок.
2. Бактериальная инфекция (возбудителем являются бета-гемолитический стрептококк группы А (БГСА), Streptococcus pyogenes, пневмококки, стафилококки, гемофильная палочка типа b и пр.).
- Практически не встречается у детей до 3-х лет.
- Пик заболеваемости бактериальными ангинами приходится на 5–15 лет.
3. Грибковая инфекция (встречается редко).
4. Тонзиллит как синдром при сопутствующем соматическом заболевании (лейкоз, агранулоцитоз и пр.).
Рассмотрим подробнее наиболее частые причины острого тонзиллита: вирусную и бактериальную инфекции.
Источник заболевания: больной человек или носитель.
Путь передачи:
- воздушно-капельный;
- возможен контактно-бытовой путь передачи (игрушки, предметы обихода);
- алиментарный путь передачи, поэтому важно, например, не использовать одну посуду с заболевшим.
Ангина — симптомы у детей
- Острая, выраженная резкая боль в горле.
- Лихорадка (чаще t>38C).
- Выражены симптомы интоксикации: ребенок вялый, отмечается слабость, снижение аппетита, головная боль.
- Возможно увеличение шейных лимфатических узлов.
- Горло при ангине у детей: при осмотре видны налеты на миндалинах.
В зависимости от причины, вызвавшей тонзиллит, эти симптомы имеют разную выраженность, что позволяет клинически отличить вероятный вирусный тонзиллит от бактериального (см. ниже).
При описании клинической картины после осмотра ротовой полости чаще других используются следующие виды изменений на небных миндалинах:
1. Катаральная ангина — миндалины резко отечны, гиперемированы (имеют выраженный красный цвет), увеличены в размерах.
2. Фолликулярная ангина — можно обнаружить белые или серо-желтоватые фолликулы («гнойные пузырьки», островчатые налеты) на поверхности миндалин, яркая гиперемия миндалин и задней стенки глотки.
3. Лакунарная ангина — отчетливо виден белый или серо-желтый гнойный налет, располагающийся в складках миндалин.
4. Герпетическая ангина:
- Не имеет отношения к вирусу герпеса! Называется так из-за схожести элементов на слизистой рта с кожными высыпаниями при герпетической инфекции.
- Вызывается энтеровирусами.
- На небных миндалинах, мягком небе и задней стенке глотки, на язычке появляются мелкие красноватые пузырьки с серозным (светлым, не мутным) содержимым. К 3–4 дню пузырьки лопаются, образуя небольшие язвочки. К концу недели, как правило, изменения на слизистых исчезают.
Энтеровирусная инфекция чаще всего сопровождается 3–5-дневной лихорадкой. Параллельно с окончанием лихорадки на коже туловища, лица, конечностей нередко появляется папулезная сыпь, самостоятельно исчезающая через 2–3 дня.
5. Некротическая ангина — происходит некроз тканей миндалин, что является серьезным осложнением течения любой формы ангины. Лечение более сложное.
Чем лечить ангину у ребенка?
Лечение будет более успешным, если ребенку часто давать обильное теплое питье для увлажнения слизистой и борьбы с интоксикацией.
При лечении жаропонижающие принимаются по необходимости, из расчета 10 мг/кг веса ребенка ибупрофена или 15 мг/кг веса ребенка парацетамола.
Необходимо облегчать боль в горле:
- Для эффективного лечение горла рекомендованы прохладные напитки, холодные десерты (например, мороженое) — это международные рекомендации, которые широко используются в мире.
В нашей стране существует миф, что холодное может ухудшить течение болезни и увеличить риски бактериальной инфекции. Это абсолютно не так. Лечение ангины у детей с помощью холода эффективно, поскольку холод приводит к сужению сосудов, уменьшает отек миндалин и соответственно уменьшает боль в горле.
- Рассасывание леденцов/пастилок. В связи с риском подавиться, эти препараты не рекомендуют к использованию до 4-х лет.
- При лечении можно использовать специальные спреи с анестетиком (например, «Тантум Верде», «Гексорал» и пр.). Применение этих препаратов запрещено у детей до 3-х лет в связи с тем, что малыши плохо синхронизируют вдох и выдох, высок риск ларингоспазма.
- Полоскание горла солевыми растворами (без соды, без йода) также способствует лечению.
Рекомендовано разводить 1/4–1/2 ложки соли на стакан воды. Специальные средства для полоскания можно использовать, но помните, что проведенные международные исследования не доказали их эффективность по сравнению с плацебо, к тому же существует потенциальный риск аллергических реакций на эти препараты, что может затянуть лечение.
Как лечить ангину у детей: что не стоит делать?
1. Нецелесообразно использовать местные антисептики (мирамистин, хлоргексидин и др.). Концентрация действующего вещества не достаточна для подавления воспаления при бактериальной ангине, а при вирусной их использование бессмысленно, т. к. местный антисептик никак не влияет на клетки, поврежденные вирусом.
2. Недопустимо у детей использовать для обработки миндалин раствор йода, перекись водорода, спирт! Это может привести к ожогу слизистой и, как следствие, развитию некротических изменений в тканях.
3. Самостоятельно начинать давать ребенку антибактериальные препараты. Прием антибиотиков необходим только при бактериальном тонзиллите. Вид антибиотика и длительность приема должен назначать врач.
Диагноз острый тонзиллит (ангина) ставится:
1. На основании жалоб больного и анамнеза заболевания.
2. На основании данных осмотра врачом.
3. На основании бактериологического обследования: мазок, взятый с поверхности обеих миндалин и задней стенки глотки, и/или экспресс-теста на БГСА.
4. Клинический анализ крови (лейкоцитоз, увеличение СОЭ, при бактериальной ангине — увеличение нейтрофилов) и биохимический анализ крови (увеличение С-реактивного белка) не всегда позволяют врачу четко отличить вирусный тонзиллит и бактериальный, и поэтому являются вспомогательными методами диагностики.
5. Определение АСЛО (титр антител к стрептококку) при острой стрептококковой ангине не информативно.
Вирусный тонзиллит (= вирусная ангина)
О вирусной природе заболевания следует думать, если наряду с симптомами острого тонзиллита:
- Присутствуют катаральные явления: ринит (насморк), кашель, ларингит (осиплый голос), конъюнктивит, стоматит.
- Ребенок младше 3-х лет.
- Имеются нарушения со стороны ЖКТ (диарея).
- Не всегда выражена такая жалоба со стороны ребенка, как боль при глотании.
- Как правило, при вирусной ангине применение жаропонижающих приносит видимое облегчение.
Лечение симптоматическое:
- При лечении нужно частое и обильное питье.
- Жаропонижающее при t>39 (если самочувствие ребенка сильно нарушено, при t>38,5).
- Облегчение боли в горле (применение прохладных напитков, леденцов/пастилок для рассасывания (с 4-х лет), спреев для горла (с 3-х лет), полосканий солевыми растворами способствует лечению).
- Противовирусная терапия при лечении горла эффективна только в отношении вируса герпеса («Ацикловир», «Валацикловир») и вируса гриппа («Осельтамивир»). В остальных случаях — неэффективна.
Иммуномодулирующие препараты, в связи с отсутствием данных об эффективности и безопасности, не показаны к назначению. Вирусная ангина в большинстве случаев имеет благоприятное течение, проходит самостоятельно, без какого-либо лечения, и редко приводит к осложнениям.
Бактериальная ангина
О бактериальной природе ангины стоит думать, если наряду с общими симптомами отмечается:
- Острое начало заболевания.
- Налет гнойного характера на миндалинах.
- Острая, значительная боль при глотании.
- Выраженная интоксикация (ребенок сонливый, слабый, кожа бледная, возможна рвота, тошнота).
- Помимо воспаления миндалин, отмечается воспаление небного язычка, часто — налет на языке серого цвета.
- Лимфатические узлы шеи увеличены.
Самой частой причиной бактериальной ангины является бета-гемолитический стрептококк группы А (БГСА), поэтому именно его нужно исключить в первую очередь. Ангину, вызванную БГСА, также называют стрептококковый тонзиллит.
Особенностью такого тонзиллита является:
- В основном встречается в возрасте 5–15 лет.
- В период зима-весна.
- Чрезвычайно редко бывает у детей до 3-х лет. Практически никогда не встречаются в этом возрасте ревматические осложнения данной инфекции.
Передается БГСА:
- Воздушно-капельным путем (разговор, чихание, кашель).
- Контактным путем (через игрушки, посуду, грязные руки и пр.).
- Пищевым путем (продукты питания).
- Возможны вспышки стрептококкового тонзиллита в организациях (сады, школы).
Проявления стрептококкового тонзиллита:
- Инкубационный период (время от момента заражения до начала заболевания): несколько часов — 2–4 дня.
- Начало болезни острое: температура повышается от 37,5 до 39 и более, выражены симптомы интоксикации.
- В дальнейшем, примерно в течение суток, нарастают все симптомы бактериальной ангины.
- Периода разгара — 5–7 дней.
При благоприятном течении и отсутствии осложнений основные симптомы болезни утихают примерно к концу недели при корректном лечении.
Стрептококковый тонзиллит особо опасен возможным развитием осложнений, таких как:
- Гнойные осложнения (развиваются, как правило, к концу первой недели болезни): лимфаденит, паратонзиллярный абсцесс, отит и пр.
- Инфекционно-аллергические осложнения (развиваются через 2–4 недели от начала болезни): острая ревматическая лихорадка, ревматические болезни сердца, постстрептококковый гломерулонефрит и другие.
Именно поэтому так важно установить причину острого тонзиллита. Ведь именно БГСА представляет угрозу развития осложнений после болезни.
И именно ангина стрептококковой этиологии, за редким исключением, требует назначения антибактериальных препаратов.
Методы диагностики стрептококкового тонзиллита:
1. Посев с небных миндалин и задней стенки глотки на БГСА. Метод эффективный, но имеет существенный минус: результат исследования, как правило, получают не раньше 4–5 дня.
2. Экспресс-тесты, основанные на непосредственном выявлении стрептококкового антигена в мазках с поверхности миндалин.
В РФ для этих целей используют «Стрептатест», но, к сожалению, пока этот тест не используется массово в поликлиниках и стационарах.
Экспресс-тест считается высокоспецифичным (95%), результат мазка оценивается через 5 минут.
Положительный результат говорит о наличии БГСА и требует обязательного назначения антибактериальной терапии.
Отрицательный результат требует перепроверки стандартным посевом с миндалин.
При наблюдении ребенка на дому с диагнозом ангина в России всем без исключения берется мазок на наличие возбудителя дифтерии (для исключения этого опасного заболевания).
В условиях амбулаторной помощи мазок на БГСА всем детям с ангиной, к сожалению, на сегодняшний день технически невозможен.
Лечение тонзиллита, вызванного БГСА.
При лечении используют антибиотик системного действия. Принимается в виде сиропа, таблеток, в тяжелых случаях — внутримышечно или внутривенно.
Местное применение растворов для полоскания, спреев для горла и пр., содержащих антибиотик, при лечении БГСА не эффективно и не защищает от развития осложнений.
При подтверждении БГСА как причины тонзиллита антибиотиком выбора является (в порядке преимущества):
- пенициллиновая группа (назначаются на 10 дней);
- препараты цефалоспоринов (длительность приема не менее 10 дней);
- в случае аллергии на предыдущие 2 группы — макролиды.
Очень важно, в случае стрептококкового тонзиллита, соблюдать кратность приема антибиотика и не прерывать 10-дневный курс лечения, даже если к третьему дню ребенок себя отлично чувствует.
Возникают ситуации, когда антибиотик не назначался с первых дней ангины, а результат посева с миндалин приходит положительным к 5 дню (выявляют БГСА). В таком случае, даже если ребенок чувствует себя уже значительно лучше, антибиотик все равно назначается для эффективного лечения.
Доказано, что антибактериальная терапия защищает от ревматических осложнений, если прием антибиотика был начат не позднее 9 дней от момента появления симптомов.
В остальном, лечение — аналогичное лечению вирусных ангин.
На фоне приема антибиотика улучшение самочувствия наступает в течение 24–48 часов (иногда через 72 часа). К концу 2-го дня после начала антибактериальной терапии больной становится не заразным для окружающих.
В большинстве случаев лечение бактериальной ангины осуществляется дома.
Госпитализация показана:
1. Детям в тяжелом состоянии, отказывающимся от питья и еды.
2. Если наблюдается неэффективность лечения.
3. Если возникает подозрение на гнойное осложнение.
Бессимптомное носительство БГСА.
Примерно у 12–20% детей наблюдается бессимптомное носительство БГСА, продолжающееся 6 и более месяцев. Проведенные исследования показали, что к развитию постстрепотококковых осложнений такое носительство не приводит. И поэтому чаще всего антибактериальная терапия таким детям не требуется. Имеются определенные показания для назначения антибиотика таким детям: