Через какое время после лечения можно зачать ребенка
Когда планировать беременность после терапии уреаплазмы
Так как болезнь уреаплазмы диагностируется часто только при случайных исследованиях, женщин волнует, смогут ли они забеременеть после этого. К сожалению, болезнь протекает бессимптомно, поэтому сдача анализов является обязательной. При положительном результате многие задаются вопросами, через сколько после лечения можно планировать беременность после лечения уреаплазмы. Да, осложнения могут быть, так как при лечении антибиотиками страдает даже нормальная микрофлора, поэтому необходимо время для полного восстановления организма женщины. Только через несколько месяцев можно планировать беременность.
Что такое уреаплазма
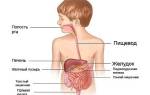
Уреаплазма, или по-другому микоплазма, – существа, у которых отсутствует собственная клеточная оболочка и ДНК, поэтому они рассматриваются в виде переходной формы между вирусами и одноклеточными животными. По размеру они чуть больше вирусов.
Уреаплазма относится к заболеваниям, которые передаются половым путем, а, значит, главный путь передачи инфекции – половой. Но также имеется и вертикальный способ передачи, то есть от больной матери к ребенку. Это может быть как во время беременности, так и во время рождения малыша.
Отрицательным моментом является то, что уреаплазма может долгое время находиться внутри в неактивной форме, а после определенных пусковых факторов проявляться воспалительным процессом.
Воспаление может развиваться в любом месте мочеполовой системы. Особенностью является то, что уреаплазма способна оставаться на поверхности сперматозоидов и отрицательно влиять на их способность к активным движениям. При таком процессе возможна гибель сперматозоидов.
Присутствие уреаплазмы может спровоцировать воспалительные процессы даже внутри суставов. Это было доказано при пункции сустава при ревматоидном артрите.
Диагностика
Диагностика уреаплазмы осложнена тем, что строение микробов очень простое и в неактивном состоянии их найти невозможно. Поэтому обычная микроскопия мазка или секрета даст положительный результат только в редких случаях. При отрицательном результате стоит сделать дополнительные анализы.
К такому можно отнести выращивание культуры в чашке Петри. Для этого используются специальные питательные среды. Результат выращивания будет известен только через 2 недели, а стоимость этого анализа довольно высокая.
Также существует иммунофлуоресцентный анализ, который основан на обнаруживании антител к уреаплазме. К сожалению, даже его информативность не равна 100%.
После проведенного лечения диагностика назначается повторно. Для более точных результатов анализы на посев сдаются через 2 месяца, когда организм полностью восстановился и все микроорганизмы патогенной микрофлоры вновь начали активно размножаться.
Симптомы
Даже если результаты анализов оказались положительными, но симптомы уреаплазмы не наблюдаются, это не является поводом для начала лечения. Это связано с тем, что эти микроорганизмы часто входят в состав микрофлоры мочеполовой системы и в большинстве случаев не влияют на здоровье.
Появление симптомов свидетельствует о том, что иммунитет организма снижен и обычная микрофлора переходит в патогенную и начинает отрицательно влиять на весь организм в целом.
Симптомы, при которых лечение уреаплазмы должно быть обязательным:
- болезненный синдром в нижней части живота;
- резкие схваткообразные боли;
- болезненное мочеиспускание;
- невозможность забеременеть;
- высокое содержание микроорганизмов.
Даже если присутствует только один симптом из перечисленных, это свидетельствует о том, что микрофлора стала патогенной и микроорганизмы пагубно влияют на организм.
Лечение
Даже если микроорганизмы уреаплазмы найдены только у женщины, лечение должны пройти оба партнера. Также вводится запрет на половые отношения. Важно избегать сексуальных контактов во время лечения, так как высок риск повторного занесения инфекции. Так как уреаплазмы живут внутри клеток, то стойкого иммунитета не появляется, иначе придется убивать собственные клетки организма.
Поэтому перед началом лечения проводят тест на чувствительность к антибиотикам, а после проводят контрольный, который должен показать, что лечение проводится успешно. При отрицательных результатах можно планировать, когда забеременеть.
Однако, при положительных результатах беременность стоит отложить на неопределенный срок, так как потребуется время, чтобы организм восстановился после приема антибиотиков, а затем снова провести тесты на чувствительность и начать новый курс.
Сам курс лечения, без учета лечения осложнений и повторного курса, занимает 5 дней. Применяются такие препараты, как Сумамед, Доксициклин, Эритромицин, Тактивин. В качестве вспомогательных средств можно использовать вагинальные свечи, которые вводятся на ночь. В качестве примера можно взять свечи Макмирор.
Примерные сроки
Очень многих волнует вопрос, через сколько можно беременеть после лечения уреаплазмы. Однако, это не является быстрым процессом, поэтому лучше подумать, как быстро полностью восстановить здоровье.
Самой первой точкой, которая может задержать отсрочку беременности является результат анализа. Сразу после курса антибиотиков результат будет отрицательным, так как агрессивная среда убивает даже полезную микрофлору. Для того чтобы точно убедиться в эффективности проведенного лечения нужно провести анализ спустя 2 месяца, когда восстановится организм и будет понятно, остались ли микроорганизмы уреаплазмы. Минусом является то, что на весь этот период не желательно вступать в половой контакт.
Второй проблемой могут быть осложнения и побочные эффекты после приема антибиотиков. Они могут отрицательно сказаться как на здоровье женщины, так и на развитии ребенка, поэтому важно дождаться полного выведения антибиотиков из организма и восстановления иммунитета. Только после этого думать, через сколько можно планировать беременность.
Несмотря на то что период полураспада и выведения лекарственных препаратов редко превышает 3 дня, антибиотики в состоянии оседать на сперматозоидах. А полное обновление репродуктивных клеток мужчин происходит только через 2,5 месяца. Для женщины же стоит дождаться менструации.
Важно следить за тем, чтобы выделения были того же объема и консистенции, как до появления заболевания.
Но даже после успешно проведенного лечения бывают случаи, когда забеременеть не получается. Не стоит сильно беспокоиться и паниковать. Часто это связано с приемом антибиотиков и временное бесплодие не считается патологией. Так как антибиотики — это сильные вещества, они губительно влияют даже на здоровые клетки, поэтому сперматозоиды и яйцеклетки могли просто немного пострадать.
Стоит подождать полного цикла обновления клеток, обычно это 2 месяца, и снова пытаться беременеть. Стоит отметить, что подобное осложнение возникает при употреблении антибиотиков из ряда тетрациклинов. Для того чтобы процесс обновления клеток проходил быстрее, можно начать пить витамин Е и препараты фолиевой кислоты. При ежедневном употреблении срок обновления может сократиться до одного месяца.
Риски для малыша
Некоторые мамы могут опасаться за здоровье малыша, особенно учитывая тот факт, то при анализах результаты часто имеют ложноотрицательное заключение. Однако, если лечение антибиотиками было эффективным и был выждан срок в 2 месяца перед зачатием, то ни о чем беспокоиться не стоит. Так как за это время микроорганизмы бы уже успели себя проявить. А раз такого не было, значит, вероятность передать уреаплазму малышу равна 0.
За восстановительный период практически все клетки в организме регенерировались, и они больше не содержат микроорганизмы или остатки препаратов антибиотиков. Для верности, стоит дополнительно принимать витамины и не подвергаться переохлаждению, чтобы не допустить снижения иммунитета.
Беременность после лечения: 6 распространенных мифов
Сознательные родители перед грядущей беременностью стараются изменить образ жизни и пройти полное медицинское обследование. А как быть, если незадолго до планируемой беременности кто-то из будущих родителей подвергался хирургическому вмешательству? Сколько времени должно пройти до зачатия после приема антибиотиков или другой серьезной терапии?
Елизавета Новоселова
Врач акушер-гинеколог, г. Москва
Казалось бы, очевидно, что такие вопросы нужно адресовать непосредственно врачу. Однако нередко будущие родители предпочитают искать информацию «в народе» – у друзей, знакомых или на просторах интернета. К сожалению, в этом случае вместо адекватного ответа на вопрос велик риск нарваться на всевозможные «народные мудрости» – различные мифы и предрассудки, связанные с тематикой «планирование беременности после лечения».
Миф № 1. После любой хирургической операции надо ждать не меньше года до беременности!
Такое безапелляционное заявление можно услышать только от человека, абсолютно несведущего в медицинских вопросах. Хирургическая операция – это не болезнь, не диагноз, а лишь обозначение (причем весьма обобщенное!) типа медицинского вмешательства, при котором производится хирургическое рассечение тканей. Например, оперативным вмешательством в равной мере является и удаление воспаленного аппендикса, и вскрытие фурункула у хирурга в поликлинике. Очевидно, что эти два хирургических вмешательства совсем по-разному влияют на здоровье и, соответственно, рекомендации по планированию беременности после операции тоже явно будут различаться! Хирургические операции бывают большие и малые, плановые и экстренные, полостные (то есть с проникновением в брюшную полость), многоэтапные (когда одна операция разделяется на несколько последовательных этапов с интервалом в несколько минут, суток или даже месяцев), пластические, косметические и еще множество других видов. После некоторых вмешательств на восстановление функций могут уйти многие годы, а после других достаточно пары часов или суток. Более того, существуют хирургические вмешательства, проводимые в рамках лечения бесплодия, – например, восстановление проходимости маточных труб, удаление кист яичников или венопластика при варикоцеле (варикозном расширении вен яичек), после которых рекомендуют приступать к попыткам зачатия в следующем же цикле! Операции подразделяются по области и объему вмешательства, а также – по показаниям к вмешательству; от этого, а также от течения операции и послеоперационного периода зависит срок, необходимый человеку для полного восстановления здоровья перед планированием зачатия. Необходимые рекомендации по дальнейшему планированию семьи можно получить у врача, проводившего операцию и наблюдение в послеоперационный период. Если такой возможности нет (например, за давностью лет или в связи с переездом в другой город), следует обсудить вопрос о планируемой беременности со специалистом по планированию семьи, предоставив ему выписной послеоперационный эпикриз (медицинское заключение, данное пациенту при выписке после операции).
Миф № 2. Планировать беременность можно только спустя пару месяцев после любого лечения.
Это утверждение не менее безосновательно, чем предыдущее, но к тому же еще и вредное! Миф основан на мнении о том, что все лекарства вредны для ребенка, поэтому перед зачатием любые ранее принимавшиеся препараты нужно сразу отменить. Такая «народная мудрость» не просто неверна, но и опасна: следуя ей, можно поставить под угрозу сам факт наступления беременности и здоровье будущего ребенка. Если до наступления беременности кто-то из будущих родителей постоянно принимал определенные препараты, значит, у него есть хронические заболевания, требующие лечения. Причем порой такое лечение требуется постоянно, например, при бронхиальной астме, экземе или артериальной гипертензии (склонности к повышению давления). При этом планирование зачатия такому хроническому больному может быть вовсе не противопоказано, а лекарственная терапия как раз необходима для благополучного наступления и течения беременности. В этом случае самовольная отмена препаратов может вызвать обострение хронической патологии и привести к общему ухудшению состояния здоровья будущих родителей. Обострению болезни после внезапного прекращения лечения способствует и общее снижение иммунитета в случае наступления беременности. Особенно опасно самовольно отменять препараты, корректирующие артериальное давление, работу сердца, легких, почек и печени, а также лекарства, назначенные эндокринологом (лечение сахарного диабета, заболеваний надпочечников, щитовидной и поджелудочной железы и т. д.).
Течение беременности и развитие малыша напрямую зависит от состояния здоровья будущей мамы. Во время беременности на материнский организм ложится двойная нагрузка. Препараты, назначенные врачом для лечения хронических заболеваний, помогают будущей маме справиться с увеличившейся нагрузкой и благополучно выносить малыша. Поэтому самовольно отменять терапию, назначенную врачом до наступления беременности, ни в коем случае не следует. При наличии хронических заболеваний стоит заранее, на стадии планирования беременности, обсудить с лечащим врачом возможность приема тех или иных препаратов перед зачатием и в первые дни беременности. А при первых признаках «интересного положения» вновь посетить специалиста для коррекции терапии и дозировки препаратов в связи с наступлением беременности. Какие-то препараты доктор заменит на аналоги, не опасные для мамы и малыша, у каких-то лекарств будет постепенно снижаться дозировка. Возможно, что некоторые препараты доктор будет вынужден отменить в интересах плода. Однако принимать решение об отмене, замене или снижении дозы ранее назначенного препарата может только грамотный специалист; самовольная отмена лекарств может повлиять на здоровье мамы и плода гораздо хуже, чем прием самых «вредных» препаратов.
То же самое касается и планирования беременности после приема антибиотиков – у каждого антибактериального препарата свой срок накопления и выведения из организма, свой уровень вредности при потенциальном влиянии на зачатие. Есть антибиотики, не оказывающие существенного вреда половым клеткам, зародышу и плоду. При необходимости их даже могут назначать во время беременности. При приеме таких антибиотиков интервал до планируемого зачатия определяется только исходя из сроков восстановления организма и микрофлоры (после лечения любыми антибактериальными препаратами необходимо восстановить нормальную флору кишечника и половых путей). Другие лекарства этой группы обладают выраженным тератогенным (повреждающим плод) или токсическим эффектом, их продукты полураспада могут подолгу сохраняться в крови, а на восстановление после приема требуется порой до полугода или даже год. Вывод очевиден: решать вопрос о сроках планирования беременности после приема антибиотиков можно только с лечащим врачом.
Миф № 3. Нельзя беременеть сразу после отмены оральных контрацептивов
Совершенно неверное утверждение. Существуют различные виды гормональных препаратов этой группы. Одни средства основаны на подавлении овуляции яйцеклетки, другие влияют на вязкость цервикальной слизи (слизистого секрета, заполняющего просвет шейки матки), третьи тормозят рост эндометрия – слизистой оболочки матки, от толщины которой зависит возможность имплантации (прикрепления) плодного яйца. Большинство современных оральных контрацептивов являются комбинированными, то есть сочетают гормоны разного вида и дают комплексный эффект контрацепции. Однако, независимо от варианта воздействия, эти препараты влияют на организм лишь непосредственно в течение регулярного приема: при отмене любого из этих средств должна начаться менструация, а вслед за ней – нормальный менструальный цикл с полноценным созреванием яйцеклетки, ростом эндометрия и проницаемостью цервикальной слизи. Таким образом, после завершения приема оральных контрацептивов нет никакого постэффекта (например, накопления в крови вредных веществ или патологических изменений в работе органов репродуктивной системы), который мог бы представлять опасность для планируемой беременности. Более того, препараты этой группы эффективно используются для лечения различных видов бесплодия гормональной природы. В некоторых случаях прием оральных контрацептивов продолжается и после наступления зачатия – в течение первого триместра препараты, содержащие прогестерон, назначаются для профилактики и лечения угрозы прерывания беременности на ранних сроках.
Миф № 4. Можно планировать беременность сразу после извлечения ВМС
А в этом случае все в точности наоборот. Совет опять неправильный. ВМС, или внутриматочная спираль, – «женский» метод контрацепции, для достижения которого в полость матки на длительное время (год, 3 года, 5 лет) вводят специальную спираль из медицинской стали с напылением серебра, золота или даже платины (драгоценные металлы используются для профилактики гнойного воспаления). Контрацептивный эффект основан на реакции отторжения, которую провоцирует находящееся в матке инородное тело (спираль). В течение всего срока ношения спирали в матке происходит процесс асептического (негнойного) воспаления, усиливается тонус матки, отчасти меняется структура эндометрия (слизистой оболочки полости матки): именно эти факторы препятствуют имплантации оплодотворенной яйцеклетки в матке. Некоторые ВМС снабжаются капсулой с гормональным контрацептивом, постоянно высвобождающимся в организме женщины во время ношения спирали, однако основное действие этого метода основано все же на воспалительной провокации в матке. В связи с этим гинекологи не рекомендуют планировать зачатие ранее чем через 3 месяца после удаления ВМС: необходимо, чтобы в полости матки полностью ликвидировались последствия длительного асептического воспаления. В противном случае при зачатии значительно повышается риск развития угрозы прерывания или даже внематочной локализации беременности. Паре рекомендуют в течение 3 месяцев использовать барьерные методы контрацепции (презервативы, влагалищную мембрану, шеечный колпачок), а перед планируемым зачатием еще раз прийти на консультацию к гинекологу для повторного осмотра, сбора анализов и контрольного УЗИ с целью подтверждения завершения восстановительных процессов в матке.
Миф № 5. После «неудачной» беременности всегда необходимо длительное лечение
Это утверждение ошибочно ввиду своей категоричности: длительное лечение после прерывания беременности действительно может понадобиться, однако далеко не всегда. Термин «неудачная беременность» подразумевает все варианты, при которых беременность не состоялась. Таких вариантов много, и они сильно различаются между собой по причинам развития, течению, завершению и последствиям для здоровья будущей мамы. К «неудачным» вариантам относят самопроизвольное прерывание беременности (выкидыш), неразвивающуюся или «замершую» беременность, когда рост эмбриона останавливается на какой-либо стадии развития, внематочную беременность, искусственное прерывание (аборт) или стимуляцию преждевременных родов по медицинским показаниям (патология плода, несовместимая с жизнью). Рекомендации по сроку планирования повторной беременности в каждом из перечисленных случаев будут существенно различаться. Например, после самопроизвольного выкидыша на фоне гормональной недостаточности планировать следующую беременность можно уже спустя 3 месяца (при условии отсутствия других патологий и назначения препаратов прогестерона), а в случае развития внематочной беременности на лечение и восстановление организма может понадобиться несколько лет. Единственное, что одинаково для всех случаев планирования повторной беременности после «неудачной» – это необходимость тщательного медицинского обследования, которое поможет выявить причины неудачи и избежать ее в будущем.
Миф № 6. После вмешательств в репродуктивной сфере нельзя планировать беременность ранее, чем через 5 лет
История появления такого мифа (надо отметить, очень устойчивого!) вполне понятна: именно такой «срок ожидания» рекомендовали врачи после операций на матке, в первую очередь после кесарева сечения, еще несколько десятилетий назад. Столь внушительный промежуток между оперативным вмешательством и планируемой беременностью объяснялся временем, необходимым для полного рассасывания применявшегося в ту пору шовного материала, формирования устойчивых рубцов на месте разрезов и длительностью восстановления организма женщины после тяжелой, травматичной операции. Однако с тех пор в медицине и оперативной технике многое изменилось к лучшему: операции стали гораздо менее травматичны (например, экстракорпоральное кесарево сечение с вертикальным разрезом вдоль всего живота сейчас практически не применяется), современный шовный материал рассасывается в течение нескольких недель, послеоперационные рубцы в связи с этим стали гораздо эластичнее (это существенно снизило риск разрыва рубца на матке при последующей беременности и родах), формирование устойчивого послеоперационного рубца завершается в среднем уже через 1 год после операции.
Многие гинекологические и урологические вмешательства сейчас проводятся эндоскопически (через влагалище и полость матки), эндоваскулярно (внутрисосудистая методика) или лапароскопически (через микропроколы), что позволяет минимизировать травматические последствия для организма и существенно сократить сроки, необходимые для полного восстановления здоровья перед планируемым зачатием. Поэтому сегодня на вопрос: «Когда можно планировать беременность после кесарева?» – родители могут услышать радостный ответ врача: «Да уже через пару лет приходите!» После некоторых сугубо «мужских» и «женских» операций, проводимых с целью повышения шансов на зачатие, – например, лечения варикозного расширения вен и водянки яичек у мужчин, продувания маточных труб и удаления очагов эндометриоза у женщин (доброкачественных разрастаний эндометрия вне матки), – планировать зачатие можно уже спустя 2 месяца, а иногда практически сразу после выписки. Конечно, в каждом конкретном случае рекомендации паре будут сугубо индивидуальны: имеет значение вид вмешательства, показания, объем и особенности течения операции и послеоперационного периода, а также возраст и общее состояние здоровья будущего родителя, перенесшего хирургическое вмешательство в репродуктивной сфере.
Можно ли забеременеть после лечения уреаплазмы?
Уреаплазма – мельчайшая бактерия, проживающая на слизистой оболочке мочевыделительных и половых органов человека, которая может выступить в качестве активатора воспалительных заболеваний мочеполовой системы. Патогенность уреаплазмы спризнана условной, так как в определенных количествах эти микробы поддерживают нормальную микрофлору женщины, не причиняя своей «хозяйке» абсолютно никаких осложнений и неприятных ощущений. Возможна ли беременность после лечения уреаплазмы и как скоро? Это очень животрепещущий вопрос для женщин, планирующих рождение ребенка.
Осложнения уреаплазмоза
Коварность уреаплазмы состоит в том, что некоторые внешние и внутренние факторы могут спровоцировать резкий рост количества бактерий, что не проходит для организма бесследно. Уреаплазмоз, если его не лечить, может привести к тяжелым осложнениям:
- сбой менструального цикла;
- временное или даже полное бесплодие вследствие повреждения яйцеклетки;
- пиелонефрит (инфекционное заболевание почек);
- острое или хроническое воспаление одного или обоих яичников;
- цистит (заболевание мочевого пузыря);
- бактериальный вагиноз (дисбактериоз влагалищной микрофлоры);
- аднексит (воспаление маточных придатков).
Причины появления уреаплазмы
Существуют несколько способов попадания микробов уреаплазмы в женский организм:
- 90% заражений приходятся на половой путь (незащищенный сексуальный контакт с инфицированным партнером);
- возможна передача заболевания бытовым методом (применение чужих предметов личной гигиены – мочалки, полотенца, белья);
- заражение ребенка от биологической матери в ходе процесса родов (во время прохождения через родовые пути);
- инфицирование плода во время его вынашивания в утробе женщины.
Однако, наличие уреаплазмы в микрофлоре совсем не значит, что можно с уверенностью ставить диагноз уреаплазмоз. Его развитие может быть спровоцировано:
- приемом сильнодействующих антибиотиков;
- стрессами, физическими или эмоциональными перенапряжениями;
- переохлаждением тела;
- хирургическим вмешательством;
- острыми или хроническими заболеваниями;
- беременностью;
- дисбактериозом микрофлоры кишечника;
- расстройством гормональной системы.
Уреаплазмы и беременность
Поскольку уреаплазмы в большинстве случаев абсолютно никак себя не проявляют, об их наличии женщина чаще всего и не догадывается, узнает только во время сдачи анализов. Подобные анализы обычно назначаются на этапе планировании рождения ребенка, поэтому вопрос о совместимости уреаплазмы и беременности на данный момент очень актуален. Возможно ли зачатие? Будет ли такая беременность иметь осложнения? Как жизнедеятельность этих бактерий могут повлиять на развитие плода?
Представители современной медицины признают уреаплазму условно-патогенной микрофлорой и считают, что она не нуждается в лечении, если не мешает повседневной жизни человека, то есть в условиях отсутствия характерных симптомов:
- тянущие ощущения в нижней части живота;
- периодические боли режущего характера;
- обильные влагалищные выделения с резким запахом;
- болезненное или учащенное мочеиспускание;
- невозможность забеременеть.
При обнаружении хотя бы одного из вышеперечисленных проявлений уреаплазмоза у одного из партеров назначается комплексная терапия для обоих. Лечение предполагает полное воздержание от половых контактов до получения положительных результатов анализов как у мужчины, так и у женщины. Вследствие индивидуальности каждого человеческого организма одновременное выздоровление – редкость. Как правило, кому-то одному понадобится больший период времени для устранения патогенных микроорганизмов.
Комплекс лечебных мероприятий не назначается на основе симптоматической картины, его разрабатывает врач только после диагностики пациента. Диагностические анализы при подозрении на уреаплазмоз:
- иммуноферментный;
- серологический;
- иммунофлуоресценции;
- микробиологический;
- генетических зондов;
- на полимеразную цепную реакцию (на инфекции).
Если результаты анализов оказались положительными, назначается диагностика полового партнера.
Лечение уреаплазмоза
Эффективное лечение требует комплексного подхода, который включает в себя антибактериальную, иммунологическую и восстанавливающую терапии.
Антибиотики назначаются после определения чувствительности возбудителя к препаратам определенного ряда. Врачи чаще всего выбирают препараты из следующих групп:
- тетрациклины (Юнидокс Солютаб, Доксициклин);
- макролиды (Макропен, Эритромицин, Кларитромицин, Джозамицин, Рокситромицин, Азитромицин, Сумамед);
- линкозамиды (Клиндамицин, Линкомицин);
- фторхинолоны (Офлоксацин);
- аминогликозиды (Гентамицин).
Антибактериальная терапия должна быть достаточно интенсивной, возможен одновременный или последовательный прием сразу нескольких (обычно два — три) препаратов в максимальных дозах.
Для снижения ярких побочных эффектов обязателен параллельный прием средств, восстанавливающих микрофлору кишечника, противогрибковых и антигистаминных.
Иммунотерапия даст организму силы самостоятельно противостоять неконтролируемому росту бактерий. Самоизлечение в таком случае вполне возможно. Иногда для лечения уреаплазмоза достаточно восстановить собственные силы оргазма и дать ему время. Для этого достаточно: правильно питаться, дышать свежим воздухом, добавить физической активности, избегать стрессов и вовремя лечить все заболевания. Из лекарственных иммуностимулирующих средств эффективными считаются препараты из ряда интерферонов (Неовир, Циклоферон, Анаферон).
Восстанавливающая терапия направлена на возвращение нормальной микрофлоры слизистым оболочкам мочевыделительной и половой систем. Она предполагает прием: антиоксидантов, адаптогенов, биостимуляторов и ферментативных средств.
Стоит отметить, что лечение уреаплазмы возможно и во время беременности, только не раньше 3-го триместра, когда большинство систем органов ребенка уже сформированы. Процесс осложняется резким сокращением круга доступных лекарств, так как большинство антибиотиков категорически противопоказаны к применению на весь период беременности.
Лечебная терапия занимает от 2 недель до месяца и проводится под пристальным присмотром врачей. На всем ее протяжении необходимо несколько раз пересдавать анализы для подтверждения эффективности выбранного курса лечения. В отсутствие положительных сдвигов (снижения титров) курс необходимо пересмотреть. Окончательные анализы сдаются пациентом по истечении двух полных недель после окончания курса. Но даже при самом положительном исходе требуется регулярное наблюдение и профилактический прием врача через каждые 6 месяцев.
Как быстро можно забеременеть
Беременность после уреаплазмы, конечно, возможна практически сразу, но только будет ли она развиваться нормально и какие последствия может принести эмбриону? Врачи рекомендуют на время отказаться от незащищенных актов во избежание зачатия. Мощные антибиотики оказывают разрушительный эффект на все системы органов человека и на общее самочувствие, а для успешного вынашивания здорового ребенка женщине понадобятся ресурсы сильного организма. Поэтому сразу после получения чистых анализов на уреаплазмоз стоит обратить внимание на собственное здоровье, поднять иммунитет, восстановить вилы и только после этого приступать к созданию новой жизни.
С точки зрения мужского здоровья зачатие рекомендовано не ранее чем через два месяца, когда полностью обновится сперма, на качество которой также влияют антибиотики.
После лечения уреаплазмоза возможно временное бесплодие — отсутствие оплодотворения яйцеклетки после незащищенных половых актов в период овуляции (при отсутствии других медицинских объяснений). Это не должно беспокоить пару, как правило, репродуктивная функция полностью восстанавливается через несколько месяцев после полного выздоровления. Но вследствие индивидуальных особенностей организма этот период может растянутся до полугода и в некоторых случаях даже до года (в случае повреждения антибиотиками яйцеклетки). В таком случае гинеколог назначает фолиевую кислоту и витамин Е для стимулирования процесса регенерации.
Какую опасность могут нанести уреаплазмы при беременности
Тяжелые последствия развивающейся беременности может нанести запущенный уреаплазмоз. Рыхлая и размягченная шейка матки не будет способна надежно удерживать плод внутри матки, возможно преждевременное открытие зева. В отсутствие своевременной медицинской помощи выкидыш неизбежен. К тому же при уреаплазме сильно повышается риск инфицирование ребенка во внутриутробном пространстве.
Именно поэтому будущим родителям врачи настойчиво рекомендуют обращаться ко врачу и проходить полное обследование организма еще на этапе планирования зачатия, а не после случившегося оплодотворения. В таком случае есть возможность полностью излечиться и в последствии родить здорового ребенка.
Когда женщине можно беременеть после приема антибиотиков
Все лекарства так или иначе воздействуют на состояние здоровья. Помимо основного действия, они имеют и побочные эффекты. Поэтому врачи не советуют беременеть после антибиотиков. Таблетки неизбежно влияют на зачатие. Поэтому после курса лечения необходимо взять паузу.
Нужно ли восстанавливаться после лекарств
Бывают ситуации, когда без серьезных препаратов не обойтись. Но можно ли совмещать прием антибиотиков и планирование беременности? Ведь эти лекарства небезопасны. Вильпрафен, Амоксиклав, Сумамед и другие подобные препараты нужно принимать только по назначению врача. Бесконтрольное самолечение недопустимо всегда, не только перед беременностью.
Как эти лекарства влияют на женский организм:
- Возрастает нагрузка на печень и желудочно-кишечный тракт.
- Возникает дисбактериоз, то есть дисбаланс микрофлоры кишечника и репродуктивных органов. «Полезные» бактерии погибают, и их место занимают патогенные или условно-патогенные. Для женщин наиболее распространенное проявление дисбактериоза – молочница (кандидоз).
- Снижается иммунитет;
- Прием любых антибиотиков (в том числе Амоксиклава) перед зачатием негативно влияет на яйцеклетку. А значит, могут пострадать будущие дети.
Если препараты пьет муж, это тоже серьезное препятствие к нормальному зачатию. Они негативно влияют на подвижность и качество сперматозоидов. Антибиотики перед самым зачатием – серьезный фактор риска.
На сколько отложить зачатие
Важно обсудить со своим врачом планирование беременности после приема антибиотиков. Он должен учесть, от чего вы лечились, какие антибиотики пили перед беременностью, сколько времени прошло после курса. Только терпевт и акушер-гинеколог могут ответить на вопрос, насколько пострадало ваше здоровье, и через сколько можно беременеть.
Но есть общие рекомендации. Обычно врачи рекомендуют планировать беременность не менее чем через три месяца после приема антибиотиков. Это правило работает и для мужчин. Трех месяцев хватит, чтобы вывести антибиотик из организма и восстановить все функции. Все это время нужно предохраняться барьерными методами (например, презервативом).
Сначала нужно помочь своему организму избавиться от последствий приема лекарств. Врач назначит восстанавливающие препараты, например, витамины, пробиотики, антиоксиданты. Главная цель этой терапии — восстановление иммунной системы организма и микрофлоры.
После антибиотиков можно восстановить здоровье с помощью простых продуктов. Например, полезно пить кефир, творог, простоквашу. Природные антиоксиданты, которые желательно употреблять перед планированием беременности после приема антибиотиков: укроп, петрушка, грецкий орех, фундук, сливы, инжир. Такое меню полезно и мужчинам, и женщинам. Через три месяца вы почувствуете себя совсем здоровыми и полными сил. И можно планировать беременность после приема таблеток.
Забеременела с антибиотиком: опасно ли это
Если муж пьет антибиотики, есть риск, что сперматозоиды на фоне лекарств лишатся нормальной подвижности и станут дефектными. Даже относительно безопасный Амоксиклав может снизить количество и качество сперматозоидов. Это значит, что мужская фертильность (способность к зачатию) снижается. Мужчина, принимавший антибиотик, некоторое время вряд ли сможет стать отцом.
Но если жена все-таки забеременела, возможны два варианта развития событий. Если в зачатии приняли участие поврежденные половые клетки, то скорее всего, на раннем сроке произойдет выкидыш. Если же плод развивается нормально, то у ребенка есть все шансы родиться здоровым.
Бывает, что женщина пила антибиотики и неожиданно забеременела. Эту неоднозначную ситуацию мы попросили прокомментировать врача, акушера-гинеколога с 20-летним стажем Алексея Суворова:
«Прием сильных и токсичных лекарственных препаратов с антибактериальным действием на первых неделях вынашивания является существенным фактором риска для эмбриона, — считает врач. — Антибиотик может вызвать эмбриолетальный или тератогенный эффект. В первом случае будет замершая беременность и ранний самопроизвольный аборт, во втором – грубая врожденная патология у плода».
Специалисты утверждают, что наиболее опасным временем является:
- период имплантации (5-7 день после оплодотворения);
- период плацентации и органогенеза (3-12 неделя вынашивания).
Если вы пили антибиотики в другие временные промежутки, есть хороший шанс, что плод не пострадал.
Прием антибиотиков (даже если это разрешенный Амоксиклав) во время зачатия и после него может стать причиной гибели эмбриона или формирования грубых аномалий развития у плода. Поэтому если у вас могло произойти зачатие, и вы вдруг заболели, надо вместе с врачом выбрать альтернативные методы лечения, которые не повлияют на плод. Например, врач может разрешить прием некоторых растительных препаратов. Если проблемы со здоровьем возникли до овуляции, начинайте предохраняться. Сначала нужно вылечиться и только потом планировать беременность.
Если женщина забеременела во время приема антибиотиков, ей срочно нужно обратиться к врачу за консультацией. Это совсем не значит, что женщину отправят прерывать беременность. Но пройти обследование необходимо.
Лекарства во время беременности
Чем меньше срок беременности, тем выше риск повреждающего действия на эмбрион. С 13-14 недели применение антибактериальных средств возможно, но по строгим показаниям и с применением наиболее безопасных лекарств (Амоксиклав, Вильпрафен). На сроке до 12 недель антибиотики тоже иногда прописывают, но только в крайнем случае, когда есть серьезный риск для жизни и здоровья будущей мамы. На любом сроке категорически недопустим прием следующих препаратов:
- Тетрациклин;
- Гентамицин;
- Левомицетин;
- Стрептомицин.
Подводя итоги, можно сказать, что антибиотики и планирование беременности — вещи мало совместимые. Лекарства могут спровоцировать непроизвольный выкидыш. Планируйте беременность спустя три месяца после лечения. Если зачатие ребенка и антибиотики совпали, посетите врача, расскажите о том, когда и какие препараты вы пили, в каком количестве и по какому поводу. Скорее всего, акушер-гинеколог вас успокоит. Но при этом будет особенно пристально наблюдать за развитием плода во время вынашивания.