Капли в ротовую полость для детей прививка
Ротатек: характеристика вакцины и особенности иммунизации
В график вакцинации включены прививки, защищающие детей от очень опасных заболеваний.
Педиатры рекомендуют прививать грудничков дополнительными препаратами, создающими защиту от вирусов. С этой целью нередко используется вакцина Ротатек.
Стоит разобраться, что это за препарат и с какой целью он применяется.
Внешний вид вакцины
Препарат выпускается в форме раствора, предназначенного для перорального применения. Жидкость прозрачная, обладающая желтоватым оттенком.
Допустимо также наличие розоватого цвета. Это пятивалентная вакцина, содержащая реассортантные штаммы ротавируса.
Упаковывают его в тюбик-дозатор, содержащий одну дозу прививки.
Для чего предназначена вакцина Ротатек
Медикамент призван выработать иммунитет к ротавирусной инфекции. По статистике, именно ротавирус чаще всего приводит к развитию острых кишечных патологий.
Каждый год заболевает около двух миллионов детей, страдающих ротавирусным энтеритом. Наиболее подвержены заражению малыши, не достигшие пятилетнего возраста.
До какого возраста
Оптимальный возраст для вакцинации – до 6 месяцев, но иногда ее проводят и после года. В этом случае у ребенка тоже вырабатывается защита от ротавирусной инфекции на несколько лет. После исполнения 5 лет иммунизация с использованием Ротатек считается нецелесообразной.
К этому моменту у детей уже успевает сформироваться иммунитет к возбудителям заболевания.
Правда, если родители хотят сделать ребенку прививку, иммунизация возможна и после 5 лет.
Как правило, она проводится малышам с ослабленной иммунной системой и находящимся в повышенной группе риска.
Производитель Ротатека
Страна-производитель вакцины – Соединенные Штаты Америки. Выпускается препарат корпорацией Мерк Шарп и Доум. Вакцина широко используется в Европе.
Упаковывается препарат в Нидерландах, поэтому многие ошибочно считают, что эта страна и есть производитель медикамента.
Состав прививки
В состав Ротатек входят реассортанты ротавирусов следующих типов:
- G1;
- G2;
- G3;
- G4;
- Р1А [8].
Также в вакцине содержатся вспомогательные компоненты:
- натрия гидроксид;
- сахароза;
- ротавирусный растворитель;
- полисорбат-80;
- натрия дигидрофосфата моногидрат;
- натрия цитрата дигидрат.
Живая или нет
Ротатек – это живая вакцина. В ней содержатся ослабленные возбудители ротавирусной инфекции пяти штаммов.
В каком возрасте делают
В инструкции по применению сказано, что Ротатек предназначен исключительно для детей. Взрослым вакцинация не проводится.
Процедуру рекомендуется выполнять в возрасте от 6 до 32 недель.
Куда делают
Ротатек не предназначен для введения инъекций. Его принимают внутрь. Содержащуюся в тюбике жидкость выдавливают детям в рот.
Раствор должен попасть на внутреннюю часть щеки. Если ребенок при этом срыгивает или выплевывает препарат, повторное его введение не требуется.
Подготовка к вакцинации
Особой подготовки к процедуре не требуется. Достаточно в день проведения вакцинации показать ребенка врачу.
Педиатр проводит оценку его состояния, исключает возможные противопоказания и принимает решение о возможности выполнения иммунизации.
После введения препарата ограничивать детей в питье и еде не стоит. Кормить малыша насильно, вводить в меню новые продукты не надо.
Если ребенок склонен к аллергии, нужно обсудить с педиатром необходимость приема антигистаминных препаратов. Врач подбирает медикамент в индивидуальном порядке.
Схема вакцинации
Процедура достаточно проста и не вызывает сложностей:
- Производится вскрытие ампулы с раствором.
- Ребенок открывает рот.
- Препарат вводится за щеку.
Сразу после выполнения этих действий родители с грудничком отправляться домой. Никаких ограничений по поводу купания и прогулок в поствакцинальный период нет.
- впервые средство закапывается в 6-12 недель;
- до 32 недель завершается полный курс прививок;
- всего препарат вводится трижды.
Ревакцинация
Ротатек вводится в организм неоднократно.
Два раза выполняется иммунизация, а на третий раз − ревакцинация, позволяющая закрепить полученный результат. Интервал между процедурами составляет от 4 до 10 недель.
Совместимость с другими вакцинами
Отдельного внимания заслуживает совместимость с другими вакцинами препарата Ротатек. Его можно вводить одновременно практически со всеми препаратами, включенными в календарь прививок.
Допускается одновременное применение с медикаментами, защищающими от следующих болезней:
- столбняк;
- краснуха;
- ХИБ-инфекция;
- дифтерия;
- менингококковая инфекция;
- вирус гепатита В;
- паротит;
- корь;
- пневмококковая инфекция.
Также Ротатек совместим с коклюшными вакцинами, но только содержащими бесклеточный вирус. С цельноклеточными препаратами он не используется.
Допускается одновременное применение с инактивированными прививками от полиомиелита.
Ротатек не совмещается с пероральной живой полиовакциной. Взаимодействие этих медикаментов мало изучено до конца. Считается, что при такой комбинации иммунный ответ на ротавирус снижается.
Возможная реакция на прививку
Последствий не наблюдается. Дети хорошо переносят препарат, никаких негативных изменений в их состоянии не отмечается.
Изредка возможно появление следующих симптомов:
- повышение температуры;
- общее недомогание;
- тошнота;
- диарея.
Такая реакция считается нормой и опасений не вызывает. Спустя 1-2 суток состояние малыша нормализуется.
График вакцинации
Приблизительный график иммунизации выглядит одним следующих образов:
- в 3, 4 и 6 месяцев;
- в 2, з и 5 месяцев;
- в 6, 14 и 22 недели (если нужна ранняя защита).
После 15 недель вводить первую дозу не рекомендуется. Если же возникла острая необходимость в иммунизации, вводят всего две дозы, выдерживая интервал в месяц.
Срок действия прививки во многом зависит от индивидуальных особенностей организма и варьируется от двух до трех лет.
Заразен ли ребенок после прививки
Ротатек – живая вакцина. Через неделю после ее введения вирус активно начинает выходить естественным путем вместе с каловыми массами.
Теоретически при этом есть риск заразиться от малыша. Правда, он сводится к минимуму, ведь вирус сильно ослаблен и опасности не представляет.
Какие могут быть побочные эффекты
Несмотря на то, что Ротатек чаще всего переносится хорошо, иногда на фоне вакцинации наблюдаются побочные эффекты. Среди них:
- ухудшение аппетита;
- апатия;
- чрезмерная сонливость;
- высыпания на кожном покрове;
- послабление стула;
- гипертермия.
При появлении подобной симптоматики нужно внимательно следить за состоянием малыша.
Если отмечается ухудшение самочувствия, а побочные действия становятся ярко выраженными, нужно обратиться за помощью к врачу.
Возможные осложнения
В поствакцинальный период возможно развитие серьезных осложнений. Они наблюдаются при противопоказаниях к прививке.
В этом случае могут отмечаться следующие негативные изменения:
- тяжелые формы аллергической реакции;
- рвотные позывы, провоцирующие обезвоживание;
- инвагинация кишечника;
- заворот кишок;
- образование язв и эрозии;
- внутреннее кровотечение.
Противопоказания для прививки Ротатек
Среди противопоказаний к проведению иммунизации выделяют:
- острое отравление;
- диарея;
- нарушения со стороны желудочно-кишечного тракта;
- кишечная непроходимость;
- индивидуальная непереносимость входящих в состав препарата компонентов;
- повышенная температура;
- простудные заболевания;
- восстановление после перенесенной простуды;
- склонность к проявлению аллергических реакций;
- врожденные аномалии строения ЖКТ;
- ВИЧ-инфекции;
- иммунодефицит.
С осторожностью вакцинацию проводят в следующих случаях;
- наличие патологий ЖКТ, протекающих в хронической форме;
- психомоторные и неврологические нарушения;
- недавно проведенное переливание крови;
- заболевания, поражающие иммунную систему.
Аналоги
Стоимость Ротатек достаточно велика, поэтому родители стремятся подобрать аналоги этой вакцины.
Но выбор не велик: заменить препарат можно только средством Ротарикс, обладающим схожими свойствами.
У этой вакцины состав отличается незначительно. В него входят другие вспомогательные вещества.
Заключение
Чаще всего в этих целях применяется Ротатек. С его помощью в организме малыша вырабатывается стойкий иммунитет к пяти штаммам вируса. Для сохранения здоровья достаточно своевременно пройти иммунизацию.
Укол или капли? Делаем прививку от полиомиелита
Вакцину против полиомиелита начинают вводить малышам с первых месяцев жизни, часто совмещая ее с другими прививками. Но действительно ли она так «безобидна»? И насколько важна ее роль в формировании иммунитета ребенка к такому опасному заболеванию как полиомиелит?
Проявления болезни и пути заражения
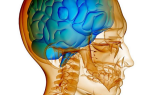
Полиомиелит (от греч. polios – «серый», относящийся к серому веществу головного и спинного мозга; от греч. myelos – «спинной мозг») – это тяжелое инфекционное заболевание, которое вызывают вирусы полиомиелита 1, 2, 3 типа. Характеризуется поражением нервной системы (преимущественно серого вещества спинного мозга), что приводит к параличам, а также — воспалительными изменениями слизистой оболочки кишечника и носоглотки, протекающими под «маской» ОРЗ или кишечной инфекции.
Эпидемические вспышки чаще всего связаны с вирусом полиомиелита 1 типа.
Эпидемии полиомиелита отмечались на протяжении всей истории человечества. В 50-е годы XX века двум американским ученым – Сэбину и Солку впервые удалось создать вакцины от этого заболевания. Первый исследователь предложил в этом качестве средство, содержащее ослабленные живые вирусы полиомиелита, второй – разработал вакцину из убитых вирусов заболевания.
Благодаря вакцинации, опасную болезнь удалось победить. Однако в некоторых регионах мира в природе до сих пор циркулируют так называемые дикие вирусы полиомиелита, и непривитые люди могут заболеть.
Заболевание передается от человека к человеку при разговоре, чихании или через загрязненные предметы, пищу, воду. Источником инфекции является больной человек. В связи с высокой заразностью, инфекция быстро распространяется, но подозрение, что началась вспышка полиомиелита, возникает, когда отмечают первый случай паралича.
Инкубационный период заболевания (от момента заражения до появления первых симптомов) длится 7-14 дней (может колебаться от 3 до 35 дней). Вирусы попадают в организм через слизистые оболочки носоглотки или кишечника, размножаются там, затем проникают в кровь и достигают нервных клеток головного, но чаще всего, спинного мозга, и разрушют их. Это и определяет появление параличей.
Формы течения полиомиелита
Вирусоносительство
Если вирус не выходит за пределы носоглотки и кишечника, то клинически заболевание не проявляется у зараженного человека. Однако сам заразившийся является источником инфекции для других.
Непаралитические формы
Это относительно благоприятный вариант течения болезни.
Если вирусу удается проникнуть в кровь, то заболевание протекает как ОРЗ (с лихорадкой, недомоганием, насморком, болью и покраснением в горле, нарушением аппетита) или острая кишечная инфекция (с учащенным разжиженным стулом).
Другая форма — возникновение серозного менингита (поражения оболочек головного мозга). Появляется лихорадка, головная боль, рвота, напряжение мышц шеи, в результате чего невозможно приблизить подбородок к груди (симптомы, свидетельствующие о вовлечении мозговых оболочек в воспалительный процесс), подергивания и боль в мышцах.
Паралитическая форма
Это самое тяжелое проявление полиомиелита. Болезнь в этом случае начинается остро, с высокой температуры, недомогания, отказа от еды, в половине случаев появляются симптомы поражения верхних дыхательных путей (кашель, насморк) и кишечника (жидкий стул), а через 1-3 дня присоединяются симптомы поражения нервной системы (головная боль, боли в конечностях, спине). Больные сонливы, неохотно меняют положение тела из-за болей, у них отмечаются мышечные подергивания. Это предпаралитический период, который длится 1-6 дней. Затем снижается температура, и развиваются параличи. Происходит это очень быстро, в течение 1-3 дней или даже нескольких часов. Может быть парализована одна конечность, но значительно чаще обездвиживаются и руки, и ноги. Возможны также поражения дыхательной мускулатуры, что приводит к нарушению дыхания. В редких случаях возникают параличи мышц лица. Паралитический период длится до 2-х недель, а затем постепенно начинается восстановительный период, который продолжается до 1 года.
В большинстве случаев полного восстановления не происходит, конечность остается укороченной, сохраняется атрофия (расстройство питания тканей) и изменение мышц.
Стоит отметить, что параличи возникают лишь у 1% заразившихся.
Диагностика заболевания
Диагноз устанавливается на основании характерных внешних проявлений болезни и эпидемиологических предпосылок: например, при наличии зараженных или больных в окружении пациента, а также – в летнее время. Дело в том, что в жаркие дни люди (и особенно дети) много купаются, а вирусом можно заразиться, заглотив воду из открытого водоема. Кроме того, диагностировать полиомиелит позволяют данные лабораторного исследования (например, выделение вируса из носоглоточной слизи, кала и крови больного, исследование спинномозговой жидкости). Но эти исследования дорого стоят и проводятся не в каждой больнице, а тем более, поликлинике. Для проведения подобных анализов создана сеть центров по лабораторной диагностике полиомиелита, куда доставляется для изучения материал от больного.
Устанавливаем защиту
Учитывая, что полиомиелит – вирусная инфекция и специфической терапии, воздействующей именно на эти вирусы, нет, единственным эффективным средством предупреждения болезни является прививка.
Для вакцинации против полиомиелита применяют два препарата: оральную (от лат. oris рот, относящийся ко рту) живую полиомиелитную вакцину (ОПВ), содержащую ослабленные измененные живые вирусы полиомиелита, раствор которой капают в рот, и инактивированную полиомиелитную вакцину (ИПВ), содержащую убитые дикие вирусы полиомиелита, которая вводится с помощью инъекций.
Обе вакцины содержат 3 типа вируса полиомиелита. То есть, защищают от всех существующих «вариаций» этой инфекции. Правда, ИПВ пока в нашей стране не производят. Зато имеется зарубежная вакцина ИМОВАКС ПОЛИО, которую можно использовать для прививки. Кроме того, ИПВ входит в состав вакцины ТЕТРАКОК (комбинированной вакцины для профилактики дифтерии, столбняка, коклюша, полиомиелита). Оба эти препарата используются на коммерческих условиях по желанию родителей.
Вакцины против полиомиелита могут вводиться одновременно с иммуноглобулином и любыми другими вакцинами, за исключением БЦЖ.
Оральная полиомиелитная вакцина
Оральная полиомиелитная вакцина — жидкое вещество розового цвета, горько-соленое на вкус.
Метод введения: закапывание в рот, малышам — на лимфоидную ткань глотки, детям старшего возраста — на поверхность небных миндалин, где и начинает формироваться иммунитет. В этих местах отсутствуют вкусовые сосочки, и ребенок не почувствует неприятного вкуса вакцины. Иначе возникнет обильное слюнотечение, малыш проглотит препарат, он попадет со слюной в желудок и там разрушится. Прививка будет неэффективна. ОПВ закапывают из одноразовой пластмассовой капельницы или с помощью одноразового шприца (без иглы).
Доза зависит от концентрации препарата: 4 капли или 2 капли. Если малыш срыгнул после получения вакцины, процедуру повторяют. После повторного срыгивания вакцину больше не вводят, а следующую дозу дают через полтора месяца. В течение часа после введения ОПВ нельзя кормить и поить ребенка.
Схема иммунизации:
Первые три прививки по календарю вакцинации проводят в 3, 4,5 и 6 месяцев, далее следуют ревакцинации однократно в 18, 20 мес. и в 14 лет. Считается, что только 5 введений полиомиелитной живой вакцины полностью гарантируют отсутствие заболеваний паралитическим полиомиелитом при встрече с инфекцией. Если при иммунизации график прививок нарушен, и интервалы между введениями вакцины получились более длительными, то заново прививать ребенка не нужно, просто следует продолжить введение всех недостающих прививок.
Реакция организма
После введения ОПВ вакцинальные реакции (местная или общая), как правило, отсутствуют. В крайне редких случаях возможно появление субфебрильной температуры (до 37,5 градусов С) спустя 5-14 дней после прививки. У детей раннего возраста изредка наблюдается учащение стула, которое сохраняется в течение 1-2 дней после прививки и проходит без лечения. Эти реакции не являются осложнениями. Если нарушения стула носят выраженный характер (в кале имеется слизь, зелень, прожилки крови и пр.) и продолжаются долгое время, это может быть проявлением кишечной инфекции, которая по времени случайно совпала с вакцинацией.
Как «работает» прививка
Оральная живая полиомиелитная вакцина длительно (до 1 месяца) сохраняется в кишечнике и, как все живые вакцины, формирует в организме привитого человека иммунитет, практически идентичный тому, который возникает после перенесения самой инфекции. При этом синтезируются антитела (защитные белки) в крови и на слизистой кишечника (так называемый секреторный иммунитет), не позволяющие «дикому» вирусу проникнуть в организм. Кроме того, формируются специфические защитные клетки, которые способны распознавать в организме вирусы полиомиелита и уничтожать их. Важно и другое свойство: пока вакцинный вирус живет в кишечнике, он не пускает туда «дикий» вирус полиомиелита. Поэтому в регионах, где есть полиомиелит, новорожденных детей прямо в роддоме прививают живой вакциной, чтобы защитить кроху на первом месяце жизни от инфицирования. Длительного иммунитета такая прививка не формирует, поэтому ее называют «нулевой». А первую вакцинирующую дозу ребенку вводят в 2 месяца и продолжают прививать его по полной схеме.
У живой вакцины против полиомиелита есть еще одно неожиданное свойство – она стимулирует в организме синтез интерферона (противовирусного вещества). Поэтому косвенно такая прививка может защитить от гриппа и других вирусных респираторных инфекций.
Осложнения
Единственным тяжелым, но, к счастью, очень редким осложнением на прививку ОПВ является вакциноассоциированный полиомиелит (ВАП). Это заболевание может развиться при первом, реже — втором и крайне редко при третьем введении живой вакцины, в тех случаях, когда ее привили ребенку с врожденным иммунодефицитом или СПИД-больному в стадии иммунодефицита. Предрасполагают к возникновению ВАП и врожденные пороки развития желудочно-кишечного тракта. В иных случаях это осложнение не развивается. Лица, перенесшие вакциноассоциированный полиомиелит, в дальнейшем должны продолжать прививки, но только инактивированной полиомиелитной вакциной (ИПВ).
Инактивированная полиомиелитная вакцина
Инактивированная полиомиелитная вакцина выпускается в жидком виде, расфасованная в шприц-дозы по 0,5 мл.
Метод введения: инъекция. Малышам до 18 мес. — подкожно в подлопаточную область (возможно, в плечо) или внутримышечно в бедро, детям более старшего возраста — в плечо. Никаких ограничений по времени еды и питья не требуется.
Схема иммунизации
Первичный курс прививок составляют 2 или 3 введения вакцины с интервалом 1,5-2 месяца. Иммунитет создается и после 2-х введений, но в ряде случаев предпочтительнее ввести вакцину трижды. Это особенно важно для детей со сниженным иммунитетом, которым требуются большие дозы или большая кратность введения препарата для формирования стойкого иммунного ответа. Имеются в виду малыши с хроническими заболеваниями, иммунодефицитными состояниями, а также перенесшие операцию по удалению селезенки.
Через 1 год после третьего введения проводят первую ревакцинацию. Вторая предусмотрена через 5 лет, больше ревакцинаций не требуется.
Реакция организма
После введения ИПВ у 5-7% привитых могут быть местные вакцинальные реакции (что не является осложнением прививки) в виде отека и красноты, не превышающих 8 см в диаметре. В 1-4% случаев отмечаются общие вакцинальные реакции в виде кратковременного невысокого подъема температуры, беспокойства ребенка в первый-второй день после прививки.
Как «работает» прививка
На введение инактивированной полиомиелитной вакцины у привитого человека вырабатываются антитела в крови. Однако на слизистой кишечника они практически не формируются. Не синтезируются и защитные клетки, способные распознавать и уничтожать в организме вирусы полиомиелита вместе с возбудителем, как это бывает при прививании ОПВ. Это является существенным минусом ИПВ.
Однако при использовании инактивированной вакцины никогда не бывает вакциноассоциированного полиомиелита и ее можно смело вводить детям с иммунодефицитом.
Осложнения
Побочным эффектом ИПВ может быть, в очень редких случаях, аллергическая сыпь.
ВНИМАНИЕ! Лицам, перенесшим полиомиелит, в дальнейшем необходимо продолжить вакцинацию, так как повторное заболевание может быть вызвано другим типом вируса.
Непривитые, будьте осторожны!
Люди, не имеющие прививок от полиомиелита (вне зависимости от возраста), которые при этом страдают иммунодефицитом, могут заразиться от привитого ребенка и заболеть вакциноассоциированным полиомиелитом (ВАП).
Описаны случаи, когда от привитых детей заражались родители, больные СПИДом, в стадии иммунодефицита, а также – родственники с первичным иммунодефицитом или те, кто получает лекарства, подавляющие иммунную систему (при лечении онкологических заболеваний). Для предотвращения подобных ситуаций ребенка рекомендуется прививать инактивированной полиомиелитной вакциной, а также мыть руки после подмывания малыша и не целовать привитого в губы.
Вакцинация против полиомиелита, как и любая другая прививка, если она сделана вовремя и по правилам, поможет хрупкому крохе противостоять тяжелому и опасному заболеванию. А значит, сделает ребенка сильнее, укрепит его организм и избавит родителей от многих проблем и испытаний, которые обычно приходится переживать семье тяжело больного малыша.
Прививка от полиомиелита в виде капель и уколов: инструкции, за и против, график вакцинации, побочные реакции
Эффективным методом защиты от полиомиелита является прививка, которую делают детям с 3 месяцев до 14 лет. Существует два ее вида: капли от полиомиелита (живая вакцина) и инактивированная вакцина. Важность своевременно сделанной прививки от полиомиелита состоит в том, что на сегодняшний день она является самым эффективным способом защиты организма от этого недуга, поражающего лимфатическую и центральную нервную систему человека. Заболеть полиомиелитом более всего рискуют маленькие дети в возрасте до 5 лет. Во время острой стадии этого заболевания происходит паралич мышц и конечностей, который продолжает локализоваться вверху и становится причиной паралича дыхательных мышц. Это часто приводит к смертельному исходу. Некоторая часть заболевших путем интенсивной терапии может восстановить утраченные функции. Другую часть ожидает полный паралич и пожизненная инвалидность. Только люди, привитые вакциной против этого недуга, могут быстро восстановиться.
Почему нужна вакцинация?
Полиомиелит появляется в результате атаки организма вирусом, который поражает серое вещество спинного мозга. Период от заражения до предпаралитической стадии у больного всего 6 дней. За это время могут появиться такие симптомы, как:
- температура;
- расстройство кишечника;
- судороги;
- головная боль;
- спинные боли;
- гиперестезия.
Период начала паралича наступает после спада температуры. У детей наблюдается синюшность и замерзание конечностей. На фоне тахикардии и неустойчивости показателей артериального давления может наступить смерть. Иногда может происходить обширное поражение головного мозга, что приводит к задержке роста и деформации конечностей. В этом случае только вовремя сделанная прививка от полиомиелита может спасти от летального исхода.
Прививочные схемы
На сегодняшний день в качестве профилактического мероприятия применяется общая вакцинация детей в возрасте от 3 месяцев и до 14 лет по определенной возрастной схеме.
Прививку от полиомиелита делают ребенку в количестве 6 доз вакцин: в 3, 4, 5, 18-месячном и 14-летнем возрасте. Общепринятая инструкция по проведению прививки позволяет делать ее в комплексе с другими. В первые 3, 4 месяца делают инактивированную вакцину – укол, в остальные назначения проводят оральную (капли). Если у ребенка нет противопоказания к использованию этого вида вакцин, ее проводят по стандартной схеме. Если в связи с болезнью ребенка был нарушен график вакцинации, то ребенку нужно будет получить 4 вакцины до 17 лет 11 месяцев и 29 дней, не позднее указанного срока. Минимальный интервал с последней вакциной должен составлять 1 месяц между 1 и 2, 2 и 3 дозами, между 3 и 4 – полгода.
Что такое ОПВ?
Оральная вакцина (ОПВ) представляет собой розового цвета капли со слегка соленым привкусом. Малышам эту вакцину закапывают шприцем без иглы или при помощи капельницы. Детям старшего возраста вакцину закапывают на миндалины, так как там расположена зона формирования иммунитета. Это самый удобный способ введения, так как вакцина не раздражает вкусовых рецепторов и не ощутима в связи с этим на вкус. Ребенок ее не заглатывает. В противном случае при глотании слюны с вакциной она попадает в желудок и там растворяется. При этом эффект ее теряется. Если малыш в результате неприятного вкуса вакцины срыгнул, ему дают еще дозу спустя месяц. После прививки в течение часа нельзя есть.
Инструкция по проведению оральной вакцины предусматривает дозировку препарата в зависимости от его концентрации в количестве 2 и 4 капель.
Инактивированная полиомиелитная вакцина
Этот вид прививки предполагает ее введение по разным схемам иммунизации, а также вместо самой инъекции.
ИПВ не требует придерживаться строгих ограничений после ее введения в питье и приеме пищи. Препарат имеет инструкцию, специальную расфасовку сразу в шприцы по 0,5 мл. Этот вид вакцины вводят детям до 1,5 лет в область под лопатку подкожно или в бедренную часть внутримышечно. По истечении полутора лет – в плечо. Эта форма прививки представляет первый курс 2 или 3 введениями с перерывом в 1,5 или 2 месяца. Детям, имеющим хороший иммунитет, делают 2 прививки. Ослабленным малышам, страдающим хроническими недугами, после операции на селезенку чтобы сформировать устойчивый иммунитет, вводят 3 первичные инактивированные вакцины. Первая ревакцинация осуществляется через год, следующая – через 5 лет.
Этот вид вакцины более удобен, так как его нельзя срыгнуть, в организм ребенка поступает точная дозировка. Необходимо изучать инструкцию, информирующую о всевозможных побочных явлениях, к которым нужно быть готовым. В случае с этой прививкой могут наблюдаться покраснения и отеки в месте укола, аллергия.
Возможные нежелательные реакции
Как правило, в любом возрасте после прививки от полиомиелита реакции могут быть совершенно разные.
На сегодняшний день не зарегистрировано случаев, в которых бы наблюдались побочные эффекты. Нормой является повышение температуры тела до 37,5°С в промежуток времени от 5 дней до 2 недель. Вакцина может спровоцировать расстройство желудочно-кишечного тракта на 2 день после прививки. Такая реакция не является осложнением. В случае если ребенок был привит в период, когда у него в связи с болезнью был ослаблен иммунитет, прививка может оказать побочные действия в виде развития вакцино-ассоциированного полиомиелита. В таком случае может появиться типичный полиомиелит и даже в самой тяжелой паралитической форме. Такая реакция у детей бывает крайне редко.
Нормой принято считать при введении инактивированной прививки небольшого размера припухлость в месте инъекции.
Прививка имеет и другую реакцию у детей, связанную с недомоганием, которое проявляется в повышении температуры тела и нарушении аппетита. При наблюдении у ребенка аллергической реакции можно говорить о появлении осложнений и нужно срочно обратиться за помощью к медикам.
Противопоказания к применению
Существует целый ряд противопоказаний, из-за которых врачами может быть отказано в проведении вакцинации.
Прививка от полиомиелита не может проводиться или производится особым образом при наблюдении некоторых факторов:
- Острых инфекционных заболеваний или вирусных инфекций простудного характера. Только после снятия сложной симптоматики – температуры и воспалительного процесса – можно вводить вакцину.
- Наличия обострившихся хронических заболеваний. В этом случае, чтобы не столкнуться с побочной реакцией, врачи рекомендуют дождаться ремиссии.
- Если предыдущая прививка вызвала аллергическую реакцию или человек склонен к поствакцинальным осложнениям, прививку от полиомиелита ему могут проводить по другой схеме.
- Беременным женщинам можно вводить только живую вакцину.
- При первичных иммунодефицитных состояниях, ВИЧ-инфекциях, во время антибиотикотерапии и при приеме гормональных препаратов запрещено делать оральную прививку от полиомиелита в связи с пониженным состоянием иммунитета. При таких диагнозах может наблюдаться реакция, при которой состояние защитных свойств организма может упасть до минимума.
- Инактивированная вакцина запрещена тем, кто имеет аллергические проявления на Неомицин, Полимиксин Б, Стрептомицин.
Группа риска
Помимо положительных особенностей прививка от полиомиелита имеет и свои недостатки. Если ребенок, страдающий иммунодефицитными патологиями, войдет в контакт с тем, кого недавно привили оральной вакциной против полиомиелита, он может получить осложнение в виде вакцино-ассоциированного полиомиелита, что может привести к параличу.
В связи с такой возможной реакцией врачи не рекомендуют водить ребенка в школу в течение 2 месяцев. Кроме того, существует группа людей, которые имеют повышенный риск заболеть полиомиелитом ввиду рода деятельности или особенностей организма. К таким относятся люди, которые часто разъезжают по миру, особенно в страны, где зафиксированы вспышки заболевания: Пакистан, Нигерия, Афганистан. В группу риска также входят лаборанты, которые проводят работы с вирусом полиомиелита, контактирующие с больными медики. Если по каким-либо причинам человек в детстве не делал прививки от полиомиелита, график введения вакцин для него строится следующим образом: первую дозу водят в любое время, вторую – после 1-2 месяцев, третью – по истечении 6-12 месяцев. Взрослый, получивший в детстве 1 или 2 дозы вакцин, это же количество получает и при новой схеме. Тем, кто сделал в детстве более 3 вакцинаций, проводят повторную одноразовую вакцинацию.
Все о детях
Не так давно полиомиелит представлял собой серьезную проблему во всем мире, вызывая эпидемии с частыми летальными исходами. Начало вакцинации против вируса, вызывающего данную болезнь, помогло сократить заболеваемость, поэтому прививку от полиомиелита медики называют одной из наиболее важных в детском возрасте.
Чем опасен полиомиелит?
Чаще всего заболевание появляется в детском возрасте до пяти лет. Одной из форм течения полиомиелита является паралитическая форма. При ней вирус, вызывающий эту инфекцию, атакует спинной мозг ребенка, что проявляется появлением параличей. Чаще всего у малышей парализует ноги, реже – верхние конечности.
При тяжелом течении инфекции в результате воздействия на дыхательный центр возможен смертельный исход. Лечить такую болезнь можно лишь симптоматически, при этом во многих случаях ребенок не выздоравливает полностью, а остается парализованным до конца жизни.
Опасно для детей и то, что существует вирусоносительство полиомиелита. При нем у человека не появляются клинические симптомы болезни, но вирус выделяется из организма и может заразить других людей.
Виды вакцин
Препараты, которыми прививают против полиомиелита, представлены двумя вариантами:
- Инактивированной полиомиелитной вакциной (ИПВ). В таком препарате нет живого вируса, поэтому он более безопасен и практически не вызывает побочных действий. Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ.
- Живой полиомиелитной акциной (оральная – ОПВ). Она включает несколько типов ослабленных живых вирусов. Из-за способа введения такого препарата (через рот) эту вакцину называют оральной и сокращают, как ОПВ. Данная вакцина представлена в виде розовой жидкости с солено-горьким вкусом. Ее в дозе 2-4 капли вносят на небные миндалины ребенка, чтобы препарат попал на лимфоидную ткань. Рассчитать дозировку такой прививки сложнее, поэтому ее эффективность ниже, чем у инактивированного варианта. Кром того, живой вирус может выделяться из кишечника ребенка с фекалиями, представляя опасность для непривитых деток.
О некоторых особенностях вакцин против полиомиелита смотрите в следующем видео.
Инактивированную вакцину предлагают в виде препаратов Имовакс полио (Франция) и Полиорикс (Бельгия).
Вакцина против полиомиелита также может быть включена в комбинированные вакцинные препараты, среди которых:
- Пентаксим;
- Тетраксим;
- Инфанрикс Гекса;
- Тетракок 05.
Противопоказания
ИПВ не вводят при:
- Острых инфекциях.
- Высокой температуре.
- Обострениях хронических патологий.
- Кожной сыпи.
- Индивидуальной непереносимости, включая реакции на стрептомицин и неомицин (их применяют для производства препарата).
ОПВ не дают, если у ребенка:
- Иммунодефицит.
- ВИЧ-инфекция.
- Острое заболевание.
- Онкопатология.
- Болезнь, которую лечат иммуносупрессорами.
Плюсы и минусы
Основными положительными свойствами прививки от полиомиелита называют такие:
- У вакцины против полиомиелита отмечают высокую эффективность. Введение ИПВ стимулирует стойкий иммунитет к болезни у 90% привитых детей после двух доз и у 99% деток после трех вакцинаций. Использование ОПВ вызывает формирование иммунитета у 95% малышей после трехкратного введения.
- Частота появления побочных реакций после прививки от полиомиелита очень низкая.
Минусы таких прививок:
- Среди отечественных препаратов есть лишь живые вакцины. Все инактивированные препараты закупаются за рубежом.
- Хоть и редко, но живая вакцина способна стать причиной заболевания – вакциноассоциированного полиомиелита.
Побочные реакции
Наиболее частыми побочными реакциями на введение ИПВ, появляющимися у 5-7% детей, являются изменения места укола. Это может быть уплотнение, краснота или болезненность. Лечить подобные изменения не требуется, так как они самостоятельно проходят за один-два дня.
Также среди побочных эффектов на такой препарат в 1-4% случаев отмечают общие реакции – повышенную температуру тела, вялость, боль в мышцах и общую слабость. Крайне редко инактивированная вакцина становится причиной аллергических реакций.
Частота побочных эффектов вследствие использования ОПВ немного выше, чем от введения инъекционной формы вакцины с инактивированным вирусом. Среди них встречаются:
- Тошнота.
- Нарушение стула.
- Аллергические высыпания на коже.
- Повышенная температура тела.
Возможные осложнения
При использовании для вакцинации живых вирусов в одном из 750 тысяч случаев ослабленные вакцинные вирусы способны вызывать появление паралича, вызвав форму полиомиелита, называемую вакцинассоциированной.
Ее появление возможно после первого введения живой вакцины, а вторая или третья прививка способна вызвать данное заболевание только у малышей с иммунодефицитом. Также одним из предрасполагающих факторов появления этой патологии называют врожденные патологии ЖКТ.
Бывает ли повышенная температура после прививки?
Вакцинация от полиомиелита крайне редко вызывает реакции организма, но у некоторых малышей через 1-2 дня после укола ИПВ или спустя 5-14 дней после введения вакцины ОПВ может повышаться температура тела. Как правило, она повышается до субфебрильных цифр и редко превышает +37,5ºС. Повышенная температура не относится к осложнениям прививки.
Сколько прививок делают от полиомиелита?
Всего в детском возрасте вводят шесть прививок, защищающих от полиомиелита. Три из них представляют собой вакцинацию с паузами в 45 дней, а после них выполняется три ревакцинации. Прививка не привязана строго к возрасту, но требует соблюдения сроков введения с определенными перерывами между вакцинациями.
Впервые противополиомиелитную прививку чаще всего делают в 3 месяца с применением инактивированной вакцины, а затем ее повторяют в 4,5 месяца, снова используя ИПВ. Третья вакцинация проводится в 6 месяцев, при этом ребенку уже вводят оральную вакцину.
Для ревакцинаций применяют ОПВ. Первую ревакцинацию проводят через год после третьей вакцинации, поэтому чаще всего малышей ревакцинируют в 18 месяцев. Через два месяца ревакцинацию повторяют, поэтому обычно ее делают в 20 месяцев. Возрастом для проведения третьей ревакцинации является 14 лет.
Мнение Комаровского
Известный врач делает акцент на том, что вирус полиомиелита серьезно поражает детскую нервную систему с частым развитием параличей. Комаровский уверен в исключительной надежности профилактических прививок. Популярный педиатр утверждает, что их применение значительно уменьшает как частоту появления полиомиелита, так и тяжесть болезни.
Комаровский напоминает родителям, что большая часть врачей не сталкивались с полиомиелитом в своей практике, что снижает вероятность своевременной диагностики заболевания. И даже если диагноз будет поставлен верно, возможности лечения данной патологии не слишком велики. Поэтому Комаровский выступает за прививки против полиомиелита, тем более что к ним практически не бывает противопоказаний, а общие реакции организма крайне редки.
О том, стоит ли делать прививки ребенку, смотрите в передаче доктора Комаровского.
Советы
- Прежде чем прививать ребенка, важно убедиться, что он здоров и любые противопоказания к введению вакцины отсутствуют. Для этого ребенка должен осмотреть педиатр.
- Захватите с собой в поликлинику игрушку или другую вещь, способную отвлечь малыша от неприятной процедуры.
- Не вводите в рацион ребенка новые продукты несколько дней до вакцинации, а также в течение недели после нее.
- Старайтесь не прерывать график вакцинации, поскольку это снизит защиту организма от инфекции.
Предостережение для непривитых
Дети, которых не прививали от полиомиелита, при снижении иммунитета могут заразиться от привитых деток, поскольку после введения в детский организм вакцины ОПВ ребенок до одного месяца после дня вакцинации выделяет ослабленные вирусы с фекалиями.
Чтобы предотвратить заражение от привитых детей, важно соблюдать правила гигиены, поскольку главным путем передачи вируса является фекально-оральный.