Колит кишечника у ребенка 3 лет симптомы и лечение
Колит у детей
Колит у детей – полиэтиологическое заболевание толстой кишки, сопровождающееся ее воспалительно-дистрофическими изменениями. Колит у детей протекает с болями в животе, тошнотой, изменением частоты и характера стула, недомоганием. Диагностика колита у детей включает копрологическое и бактериологическое исследование кала, проведение ирригографии, ректосигмоскопии и колоноскопии, эндоскопической биопсии слизистой кишки. Лечение колита у детей во многом зависит от его патогенетической формы и включает диетотерапию, антибактериальную и симптоматическую терапию, фитотерапию, восстановление нормальной кишечной микрофлоры.
Общие сведения
Колит у детей – воспаление толстого кишечника, характеризующееся болями и функциональными нарушениями со стороны толстой кишки. Не менее 10% всех случаев хронического колита начинается в детском возрасте, поэтому заболевания толстой кишки, их диагностика и лечение составляют одну из сложных проблем детской гастроэнтерологии. В силу анатомо-физиологических особенностей пищеварительной системы детей раннего возраста, воспалительный процесс, как правило, протекает с одновременным вовлечением тонкой и толстой кишки (энтероколит). У детей школьного возраста обычно встречается изолированное поражение различных отделов кишечника – энтерит и колит.
Причины колита у детей
Острый колит у детей, как правило, развивается на фоне кишечной инфекции (сальмонеллеза, шигеллеза, эшерихиоза, иерсиниоза, пищевой токсикоинфекции, ротавирусной инфекции и др.) и в большинстве случаев сочетается с острым гастритом, острым энтеритом или гастроэнтеритом. Иногда причиной острого колита у детей выступают индивидуальная непереносимость некоторых компонентов пищи, грубые нарушения диеты, радиационное воздействие.
Хронический колит может являться исходом острого колита (например, при дизентерии у детей), а также развиваться вследствие глистных и паразитарных заболеваний (аскаридоза, лямблиоза), систематического нарушения пищевого режима, воздействия бытовых ядовитых агентов, нерационального применения лекарственных препаратов (НПВС, антибиотиков, слабительных и др.), секреторной недостаточности пищеварительных желез (врожденных и приобретенных энзимопатий – целиакии и дисахаридазной недостаточности), дисбактериоза и пр.
Реализации воспаления слизистой кишечника способствуют психогенные факторы, вегето-сосудистая дистония у детей, отягощенная наследственность, врожденные особенности развития кишечника (долихосигма, мегаколон), малоподвижный образ жизни, вредные привычки в подростковом возрасте. Вторичные колиты у детей встречаются при эндокринных заболеваниях (гипотиреозе, микседеме), заболеваниях ЦНС (миастении, детском церебральном параличе).
Классификация
Воспалительные изменения в толстой кишке могут быть распространенными либо ограниченными одним или несколькими сегментами. В соответствии с этим выделяют изолированное воспаление слепой кишки (тифлит); воспаление слепой и восходящей кишки (тифлоколит); воспаление поперечно-ободочной кишки (трансверзит); воспаление перехода поперечно-ободочной кишки в нисходящую (ангулит); воспаление сигмовидной кишки (сигмоидит); воспаление прямой и сигмовидной кишки (проктосигмоидит); воспаление прямой кишки (проктит); генерализованное воспаление (панколит).
С учетом этиологического фактора колиты у детей бывают инфекционными, алиментарными, паразитарными, токсическими, медикаментозными, лучевыми, невротическими, вторичными, невыясненной этиологии.
На основании эндоскопической картины и морфологических признаков выделяют катаральный, атрофический и эрозивно-язвенный колит у детей. По характеру клинического течения колиты у детей делятся на острые и хронические; по типу течения — на монотонные, рецидивирующие, прогрессирующие, латентные; по тяжести течения — на легкие, средней тяжести, тяжелые.
В зависимости от состояния моторики толстой кишки и преобладающих функциональных нарушений кишечника различают колиты у детей с преобладанием запоров или поносов, сменой запоров и поносов. В клиническом течении колита у ребенка выделяют фазу обострения, клинической ремиссии, клинико-эндоскопической (гистологической) ремиссии.
Основные клинические формы колитов, встречающиеся у детей, представлены острым колитом, хроническим колитом, неспецифическим язвенным колитом, спастическим колитом.
Симптомы колита у детей
Острый инфекционный колит протекает на фоне выраженного токсикоза и эксикоза: повышенной температуры, анорексии, слабости, рвоты. В результате спазма кишечника ребенка беспокоят боли в подвздошной области, тенезмы. Стул учащается от 4-5 до 15 раз в сутки; испражнения имеют водянистый, пенистый, характер; зеленоватый цвет, примесь слизи и прожилок крови. Во время дефекации может отмечаться выпадение прямой кишки. При осмотре ребенка с острым инфекционным колитом обращают внимание признаки обезвоживания: снижение тургора тканей, сухость слизистых, заострение черт лица, олигурия.
Хронический колит у детей имеет волнообразное течение с чередованием обострений и ремиссий. Основными клиническими проявлениями колита у детей служат болевой синдром и нарушение стула. Боли локализуются области пупка, правой или левой подвздошной области; имеют ноющий характер; возникают после приема пищи, усиливаются во время движений или перед дефекацией.
Расстройство стула при хроническом колите у детей может выражаться диареей, запорами или их чередованием. Иногда отмечается учащение позывов на дефекацию (до 5-7 раз в сутки) с выделением кала различного характера и консистенции (жидкого, со слизью или непереваренной пищей, «овечьего» или лентовидного кала и т. д.). Запор у детей с последующим отхождением твердых каловых масс может приводить к образованию трещин заднего прохода и появлению небольшого количества алой крови в стуле.
Дети с хроническим колитом жалуются на вздутие и распирание живота, урчание в кишечнике, усиленное отхождение газов. Иногда в клинике колита у детей доминируют психовегетативные расстройства: слабость, утомляемость, раздражительность, нарушение сна, головная боль. Длительное течение колита у детей может приводить к задержке прибавки массы тела и роста, анемии, гиповитаминозу.
Диагностика
Постановка диагноза основывается на данных анамнеза, клинической картины, физикального, лабораторного, инструментального (рентгенологического, эндоскопического) обследования.
При исследовании крови у детей, страдающих колитами, обнаруживается анемия, гипоальбуминемия, снижение уровня электролитов в сыворотке крови. Копрологическое исследование выявляет наличие в кале лейкоцитов, слизи, стеатореи, амилореи, креатореи. Бактериологическое исследовании кала позволяет исключить инфекционную природу острого и хронического колита у детей. Анализ кала на дисбактериоз, как правило, демонстрирует изменение микробного пейзажа кишечника за счет возрастания условно-патогенных агентов – стафилококков, протея, кандид.
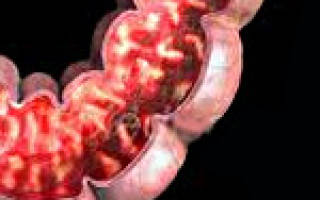
При эндоскопическом исследовании кишечника (колоноскопии, ректоскопии) у детей чаще выявляется картина катарального колита: слизистая оболочка толстой кишки гиперемирована, отечна; лимфоидные фолликулы увеличены; обнаруживается большое количество слизи, точечные кровоизлияния, ранимость слизистой при контакте. Эндоскопическая биопсия слизистой кишки и морфологическое исследование биоптата способствуют дифференциальной диагностике различных форм колита у детей.
С целью уточнения степени и тяжести воспаления при колите у детей выполняется ирригография. Для изучения функционального состояния толстой кишки проводится рентгенография пассажа бария.
Лечение колита у детей
Лечение колита у детей направлено на элиминацию возбудителя, восстановление функции кишечника, предупреждение рецидива или обострения. Во всех случаях колита у детей назначается механически и химически щадящая диета: некрепкие бульоны, слизистые отвары, паровые блюда, омлеты, каши, кисели. Терапия острого инфекционного колита у детей проводится по правилам лечения кишечных инфекций (антибиотикотерапия, оральная регидратация, прием бактериофагов, энтеросорбентов и т. д.).
При хроническом колите у детей, кроме лечебного питания, показан прием ферментных препаратов (панкреатин), пребиотиков и пробиотиков, энтеросорбентов, прокинетиков (лоперамид, тримебутин). Антибактериальные препараты назначаются по строгим показаниям. В рамках терапии колита детям рекомендуется употребление минеральной воды без газа, настоев и отваров лекарственных трав. При необходимости в комплекс терапевтических мероприятий включают ИРТ, физиотерапию (электрофорез, грязелечение, согревающие компрессы на область живота), массаж живота и лечебную гимнастику.
Прогноз и профилактика
В случае своевременного лечения и полноценной реабилитации острый колит у детей заканчивается клинико-лабораторным выздоровлением. При хроническом колите у детей соблюдение рекомендуемого режима обеспечивает продолжительную ремиссию. Частые обострения колита нарушают физическое развитие детей, их психосоциальную адаптацию.
Профилактика колита у детей предполагает соблюдение возрастной диеты и режима питания, полноценное лечение острых кишечных инфекций, глистных инвазий, дисбактериоза. Диспансерное наблюдение детей проводится педиатром и детским гастроэнтерологом. Проведение профилактических прививок разрешается в период стойкой ремиссии хронического колита у детей.
Колит у ребенка
Колит у ребенка связан с воспалительным процессом в толстой кишке и доставляет маленькому пациенту болезненные ощущения. Это серьезное заболевание, однако хорошо поддается лечению на ранних стадиях. При запущенном воспалении кишечника понадобится длительное лечение, строгая диета, возможны серьезные осложнения. При малейшем подозрении на колит у ребенка следует немедленно обратиться к врачу.
Причины
В настоящее время медицина занимается исследованием причин появления колитов у грудных детей до года и старше. Выявленные причины и симптомы заболевания позволяют создать клиническую картину, но некоторые факторы, провоцирующие колит, до сих пор не выявлены. Основные причины, провоцирующие развитие заболевания:
- Инфекции;
- Аллергическая реакция на некоторые виды пищи;
- Нарушение работы иммунной системы;
- Неправильное или длительное употребление лекарственных препаратов;
- Нарушение питания;
- Механические повреждения кишечника вследствие запоров или диареи;
- Острое пищевое отравление;
- Врожденный порок или дисфункция органов пищеварения;
- Полипы или новообразования в кишечнике.
Неспецифический язвенный колит у детей обусловлен иммунной и генетической предрасположенностью. Часто встречается у детей, чьи родственники также подвержены болезни.
Псевдомембранозный вид заболевания вызывается спорообразующими микробами и развивается на фоне неправильного или длительного приема антибиотиков и антибактериальных средств. Избыточное размножение микроорганизмов приводит к неправильной работе кишечника и диагностируется как псевдомембранозный колит.
Симптомы
- Неспецифическое язвенное воспаление кишечника в зависимости от локализации может вызвать кровотечения, диарею и боли в животе при дефекации. У 20 % пациентов признаки язвенного поражения сопровождаются кожными высыпаниями, воспалением суставов и глаз. Своевременное лечение и правильная диета устраняют неприятные последствия болезни;
- Псевдомембранозный колит вызывает тревожные симптомы у детей и взрослых. Среди частых проявлений тошнота, рвота, диарея с кровью и слизистыми выделениями. Признаки сопровождаются болями и вздутием живота, возможно проявление нарушений в работе сердца (тахикардия) и сосудов. Псевдомембранозный вид заболевания обычно вызван приемом лекарственных препаратов (Амоксицилин, Цефлаоспорин и пр.), которые следует сразу отменить, и незамедлительно обратиться к врачу;
- Острый колит появляется вследствие пищевых отравлений, инфекций, индивидуальной непереносимости пищи или лекарственных средств, стресса. Сопровождается болевыми ощущениями, рвотой, диареей, повышением температуры тела и общей слабостью;
- Симптомы хронического воспаления включают в себя чередование запора и диареи, боли в животе, особенно после еды, метеоризм, повышенную утомляемость организма;
- Спастический синдром раздражения кишечника определяется вздутием живота, неправильной работой кишечника, головной болью, повышенной утомляемостью и кровянистыми выделениями.
[veo >Диагностика
При обнаружении первых признаков болезни следует немедленно обратиться к врачу. Диагностику и лечение колита необходимо проводить своевременно.
Осмотр проводится детским гастроэнтерологом и включает в себя составление клинической картины и назначение соответствующих анализов и процедур.
Диагностика может проводиться с помощью следующих лабораторных исследований:
- Анализ крови. Выявляет анемию, может показать снижение уровня электролитов;
- Анализ кала. Копрологический анализ помогает обнаружить слизь, крахмал, повышенное содержание жиров или азота, как следствие нарушения в работе организма. Бактериологическое исследование помогает исключить или подтвердить инфекционный колит;
- Эндоскопическое обследование кишечника. Может быть назначена сигмоскопия, ректороманоскопия или колоноскопия. Процедура позволяет оценить состояние слизистой оболочки кишечника, выявить полипы;
- Ирриография. Диагностика проводится с использованием рентгеновского аппарата и бариевого контрастного вещества. Позволяет определить функциональное состояние толстой кишки ребенка;
- В отдельных случаях, при диагностике неспецифического колита, назначается биопсия.
Тщательное и комплексное обследование позволяет установить правильный диагноз, определить вид заболевания и назначить корректное лечение.
Лечение
Псевдомембранозный колит следует лечить немедленной отменой препарата, ставшего причиной заболевания. Источник болезни устраняется антимикробными препаратами, например, Метронидазолом. Псевдомембранозный вид заболевания особенно опасен для детей в возрасте до 6 лет. При своевременном обнаружении воспаления лечение дает максимальный эффект и пациенты полностью выздоравливают.
Лечение неспецифического язвенного поражения кишечника направлено на снижение воспаления и предупреждение возможных осложнений. Применяются нестероидные противовоспалительные препараты, антибактериальные средства и иммуномодуляторы. Детям обязательно назначается лечебная диета Стол №4 по Певзнеру. В отдельных случаях при запущенном или стремительном развитии болезни требуется хирургическое вмешательство.
Проявление острой формы заболевания следует лечить, как и пищевое отравление, обильным теплым питьем, отдыхом, приемом Активированного угля, Фестала, Алмагеля и пр. Важно следовать указаниям врача и не заниматься самолечением с помощью активно рекламируемых, но бесполезных препаратов.
Врачи рекомендуют лечить хронический колит адсорбентами (Фосфалюгель) и спазмолитиками (Но-шпа). В домашних условиях лечение основывается на дробной системе питания. Назначается диета, которая исключает жареные, соленые и консервированные блюда, специи.
Лечить спастический вид воспаления кишечника следует спазмолитиками (Но-шпа, Бускопан) для устранения болевых ощущений. Наладить моторику кишечника помогает Тримедат. Используются средства для устранения диареи (Лоперамида гидрохлорид) и нормализации работы организма (Линекс, Бактисубтил), рекомендуется лечебная диета.
Профилактика
Псевдомембранозный вид болезни можно предупредить корректным назначением антибиотиков, отсутствием самолечения и правильным питанием. Спастический колит не появится, если употреблять достаточное количество клетчатки и избегать стресса, психологических и физических перегрузок. Назначенная диета может дополняться гомеопатическими успокоительными средствами.
Неспецифический, острый и хронический колит у детей требует соблюдения всех предписаний врача. Важным аспектом профилактики является диетическое питание и отсутствие чрезмерных нагрузок на организм.
Болезни толстой кишки и кишечника у детей хорошо поддаются профилактике в санаторно-курортных условиях. Лечение дополняется физиотерапией, минеральными водами, ваннами и прочими процедурами.
Первые симптомы колита могут появиться у ребенка или взрослого в любом возрасте. Следует немедленно обратиться к гастроэнтерологу и провести медицинское обследование. Для полного выздоровления необходимо точно следовать предписаниям врача. В качестве метода лечения и профилактики воспаления обязательно назначается лечебная диета, снижение физиологических нагрузок и стресса.
Как распознать и вылечить колит кишечника у детей
Гастроэнтерологи по всему миру озабочены резким ростом числа воспалительных заболеваний кишечника среди детского населения. Колит у детей имеет различное происхождение, разнообразные клинические признаки. Распознать колит у ребёнка, отличить от других заболеваний ЖКТ способен врач после ряда анализов и комплексного обследования. Способы лечения патологии разрабатываются по индивидуальному плану.
Признаки колита у ребёнка
Колит у детей – нарушение функций слизистой оболочки толстого кишечника из-за воспаления. Выявляют заболевание у малышей, начиная с грудничкового возраста. Начинается колит кишечника с острой воспалительной реакции.
Признаки острого колита у детей:
- высокая температура, слабость, обезвоживание;
- тошнота, рвота;
- частые эпизоды поноса – до 10-15 раз в сутки;
- водянистые зеленоватые фекалии пенятся;
- болезненный живот;
- позыв в туалет без опорожнения.
При отсутствии лечения острого процесса или при неправильном лечении болезнь переходит в хроническую стадию. Хронический колит протекает с чередованием фаз обострения и временной ремиссии.
Симптоматикой хронического колита у ребёнка служит:
- боль в центре живота, справа и слева. Усиливается после еды, при позывах к опорожнению, при движении;
- смена приступов поноса и запора;
- понос бывает до 7 раз в сутки. Обнаруживают в жидком кале кровь, слизь, непереваренные пищевые частицы;
- запор у детей сопровождается выделением плотных комочков кала, приводит к образованию анальной трещины;
- распирание, вздутие кишечника, урчание в животе;
- повышенное газообразование;
- быстрая утомляемость, чуткий сон.
Колит – это такое заболевание, поражающее детей всех возрастов – от грудничка до подростка. Особенность болезни у младенцев – переход воспаления со слизистой оболочки толстой кишки на тонкий отдел (энтероколит) и даже на желудок (гастроэнтероколит). У подростков встречается обособленное воспаление толстого и тонкого отделов кишечника.
Виды колитов у детей
В детском возрасте развиваются разнообразные формы болезни. По расположению поражённого сегмента выделяют виды колита кишечника у детей:
- правосторонняя локализация, когда воспалена слепая кишка. Болит живот в правой подвздошной зоне;
- левостороннее воспаление с вовлечением в процесс сигмовидной и прямой кишки. Одно из проявлений – ноющая боль в левой подвздошной доле живота;
- трансверзит характеризуется болезненностью в области пупка, что служит у детей симптомом поражения поперечной части ободочной кишки;
- если болен весь толстый отдел, констатируют тотальный колит.
При эндоскопическом обследовании кишечника у ребёнка в период обострения выявляют стадии воспалительной реакции:
- в начале обострения колита бывает катаральное воспаление. Набухший, покрасневший внутренний просвет кишки отделяется прозрачный слизистый экссудат;
- потом на слизистой образуются поверхностные мелкие повреждения (эрозии), затрагивающие близко расположенные капилляры. Это эрозивный вид воспаления;
- углубляясь и расширяясь, эрозии превращаются в язвы. Язвенное поражение кишечника выделяют в отдельный вид заболевания – неспецифический язвенный колит;
- усугубление недуга приводит к фибринозному колиту. На слизистой обнаруживают омертвевшие, некротизированные очаги, разрушаются средние и крупные сосуды.
Характер болезни как плавный, так и волнообразный, с резкими перепадами от ремиссии к обострению. Степень тяжести варьирует от лёгкой и средней до тяжёлой.
Почему бывает колит у ребёнка
Причины колита у детей имеют достаточно внушительный перечень. Разделяются истоки заболевания по типу инфекционного агента, возрасту ребёнка, условиям жизни и питания, врождённым качествам.
Инфекционное, инвазионное поражение
Основные провокаторы воспаления толстого кишечника в детском возрасте инфекции, как бактериальные, так и вирусные, а так же паразитические черви и простейшие организмы. Часто вызывают колит у новорожденных по причине отсутствия иммунитета к возбудителям.
Острым видом недуга заболевают от заражения:
- кишечной коли инфекцией у детей (кишечная палочка Escherichia coli);
- сальмонеллами;
- дизентерией;
- шигеллами;
- клостридиями при злоупотреблении приёмом антибактериальных лекарств;
- ротавирусной инфекцией, особенно тяжело протекающей у новорождённых;
- глистами (аскариды, острицы), лямблиями.
Грудничок может заразиться от взрослого с бессимптомным носительством инфекции. Так, ротавирус выделяется с грудным молоком, слюной. У 20% работников детских учреждений нашли ротавирус в фекалиях.
Незаразные причины болезни
Другими виновниками воспаления в толстом отделе кишечника у детей являются:
- повышенная чувствительность, которая провоцирует аллергический колит у детей. Нередко страдают аллергией малыши, вскормленные искусственным путём. Аллергический колит у грудничка вызывается казеином. Кроме специфических кишечных симптомов проявляется сыпью на коже, зудом, мокнущими корочками в кожных складках (на локтях, под коленями);
- длительное лечение противовоспалительными, антибактериальными препаратами;
- систематические нарушения режима питания, связанные с пропуском приёма пищи, употреблением полуфабрикатов, фаст-фуда, снеков, сильногазированных напитков;
- воздействие радиации, ядовитых веществ;
- врождённые и приобретённые нарушения обмена веществ;
- нервно-психическое напряжение;
- патологии развития органов пищеварения.
Причины болезни кишечника могут взаимно накладываться друг на друга, осложняя течение недуга. Допустим, ребёнок на искусственном вскармливании со склонностью к аллергии подхватил ротавирус. Подростки, кроме увлечения фаст-фудом, начинают пробовать алкоголь, табачные изделия.
Как отличить колит от других заболеваний
Течение воспалительного процесса толстого кишечника имеет внешнее сходство с другими заболеваниями. При диагностике необходимо исключить такие патологии, как:
- непереносимость белка пшеницы, муковисцидоз;
- болезнь Крона;
- изменения двигательной функции кишечника;
- энтерит, гастрит;
- дивертикулёз.
Диагностика заболевания основана на сборе анамнеза, сдаче анализов крови, кала, мочи. Копрологическое исследование кала показывает наличие крови, слизи. Анализ каловых масс на дисбактериоз выявит возбудителя инфекционного колита, степень дисбаланса кишечной микрофлоры. Проводят ректороманоскопию, колоноскопию, ирригоскопию для уточнения характера и локализации нарушений. Берётся биологический материал для микроскопии.
Чем лечить колит у детей
Главные принципы лечения колита у детей предполагают:
- устранение инфекционного агента;
- восполнение потерянной жидкости при диарее;
- нормализацию стула;
- восстановление моторики кишечника;
- предупреждение обострения.
Борьба с возбудителем болезни проводится антибиотиками, сульфаниламидами, нитрофурановыми препаратами. Выписывает сильнодействующие медикаменты врач, индивидуально определяя дозу, кратность приёма и курс лечения.
Для восстановления водно-электролитного баланса применяют Регидрон, Гастролит, Оралит. Порошок средства разводят в литре тёплой кипячёной воды и дают пить в течение дня. Можно поить малыша водой, слабым ромашковым чаем, компотом. Остановить понос поможет пакетик Смекты, растворённый в 100 мл кипячёной воды.
Дисбактериоз кишечника можно лечить пробиотиками и пребиотиками. Пробиотики – препараты с живыми высушенными бифидо и лактобактерими. Пребиотики – питательная среда для полезных бактерий – инулин, клетчатка, крахмалы. Комбинированные средства с пребиотиками и пробиотиками называются симбиотиками.
Питание при колите у ребёнка
Диета назначается в зависимости от возраста ребёнка, типа питания, стадии заболевания, тяжести симптомов. Младенцам необходимо как можно дольше продолжать грудное вскармливание.
Искусственникам подобрать смесь с полным гидролизом молочного белка из серии:
- Nutrilon Пепти Гастро, Аминокислоты;
- Similac ГА 1;
- Nestle Nan 1 Гипоаллергенный;
- Hipp Combiotik.
Особенности питания детей постарше заключаются в приготовлении отварных, протёртых супов, каш, овощных и фруктовых пюре. Включают в меню слизистые отвары на основе риса, манки, овсянки, фруктовые кисели. Блюда подают приятно тёплыми, организуя питание маленькими порциями, но часто.
Питание при неспецифическом язвенном колите должно содержать достаточное количество белковой пищи. Источником животного белка станут паровые тефтели из постной говядины, кролика, курицы, нежирных сортов белой рыбы.
Список запрещённых продуктов включает жирные, острые, маринованные, копчёные изделия. Нельзя давать ребёнку сладости, шоколад, свежую сдобу, жирные кремовые пирожные и торты. Из напитков исключают газировки, крепкий кофе и чай, квас, молоко, какао.
Профилактика детского колита
Предупредить развитие недуга гораздо проще, чем бороться с его последствиями. Профилактика колита у детей состоит из комплекса мер:
- продолжительное грудное вскармливание;
- введение прикорма по согласованию с педиатром;
- сбалансированный по основным питательным веществам рацион;
- выдерживание режима питания;
- соответствующая возрасту физическая нагрузка;
- влажная уборка в комнате ребёнка, проветривание;
- гигиена рук, тела;
- питьё кипячёной воды, тщательное мытьё фруктов и овощей
- лечение начальных стадий желудочно-кишечных заболеваний;
- регулярные медицинские осмотры с выполнением врачебных рекомендаций.
Родители, применяя методы профилактики, ограждают ребёнка от проблем со здоровьем в долгосрочной перспективе. Здоровый малыш быстро развивается как интеллектуально, так и физически. Школьник успешно усваивает программу, не пропускает занятия по болезни, может заниматься любым видом спорта.
Колит у ребёнка возникает как острый процесс с переходом в хроническую стадию. Больной малыш поносит, плохо ест, капризничает. Поставить точный диагноз может врач по результатам обследования. Лечение основано на антибактериальной терапии, нормализации работы кишечника. Профилактика колита состоит из здорового питания, соблюдения советов врача по уходу за ребёнком.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Колит кишечника у детей: симптомы и особенности питания
Колит представляет собой заболевание толстого кишечника воспалительного характера, поражающее эпителиальный слой слизистой оболочки. В случае продолжительного патологического процесса возникает дистрофия слизистой кишечника с его истончением.
Почему возникает и как протекает колит?
Точного ответа, почему возникает колит у детей, не существует из-за особенностей организма каждого ребенка и социальных различий. При возникновении благоприятных условий развивается колит, иногда из-за совокупности факторов и появления возбудителя инфекции.
Развитию колита может способствовать различные провоцирующие факторы:
- наследственная предрасположенность;
- стрессы и эмоциональная возбудимость;
- пищевые отравления;
- длительное лечение лекарственными препаратами;
- дефицит иммунитета;
- аутоиммунные заболевания;
- глистные инвазии;
- дефект пищеварительной системы или недоразвитие;
- перенесенные инфекционные заболевания.
Основные возбудители колита:
- стафилококки;
- кишечная палочка;
- стрептококк;
- микобактерия туберкулеза;
- вирусы.
Классификация колита
Колит можно классифицировать по дистрофическим изменениям в кишечнике:
- атрофический;
- катаральный;
- эрозивно-язвенный.
Воспаление может протекать изолированно в одном месте или в нескольких, поэтому колит различают:
- Тифлит. Воспаление ограниченного характера слепой кишки.
- Тифлоколит. Воспаление кишечника толстого и восходящего отделов.
- Трансверзит. Колит, характеризующийся воспалением поперечно-ободочной кишки.
- Сигмоидит. Воспаление сигмовидного отдела кишечника.
- Ангулит. Воспаление участка кишечника, находящегося между нисходящей и поперечно-ободочной кишкой.
- Проктит. Воспаление прямой кишки.
- Простосигмоидит. Воспаление сигмовидной и прямой кишки.
- Пакоколит. Воспаление кишечника генерализованного характера.
Симптомы у ребенка
Заболевание начинается внезапно и остро с выраженной интоксикацией организма у ребенка.
Заболевание сопровождается следующими жалобами со стороны ребенка:
Колит характеризуется гипертермией, тошнотой, рвотой. Из-за спазмов кишечника у ребенка появляются боли и тенезмы, локализующиеся в подвздошной области. Частота стула достигает до 15 раз в день. Стул приобретает зеленоватый цвет со слизью или прожилками крови. Если кал взрослого приобрел зеленый цвет, причины можно узнать здесь.
У детей грудничкового возраста может наблюдаться выпадение прямой кишки, симптомы обезвоживания сильно выражены: вялость, сухость слизистых и снижение количества мочи и частоты мочеиспускания.
Хронический колит носит волнообразный характер, то есть ремиссия заболевания сменяется рецидивами. Во время рецидивов появляются симптомы острого колита.
У детей с хроническим колитом могут появляться психовегетативные расстройства:
- головная боль;
- снижение веса;
- слабость;
- нарушение сна;
- раздражительность.
Причины колита у детей
Колит появляется у детей по следующим причинам:
- кишечная инфекция;
- аллергия;
- нарушение режима питания;
- пищевое отравление;
- неблагополучное состояние места жительства;
- антибактериальная терапия;
- стрессы;
- гельминты;
- наследственность;
- дисбактериоз.
Диагностика
Очень важно колит дифференцировать от других заболеваний со схожей симптоматикой. Ведь от поставленного диагноза зависит тактика лечения и исход болезни.
Список заболеваний для дифференциальной диагностики:
- болезнь Крона;
- геморрагический васкулит;
- кишечная инфекция;
- гельминты;
- шигеллез;
- абдоминальная форма туберкулеза;
- аппендицитный синдром;
- опухоли и полипы толстой кишки;
- целиакия.
Необходимые лабораторно-инструментальные исследования:
- общий анализ крови;
- биохимический анализ крови;
- анализ кала;
- рентгенография кишечника;
- эндоскопия кишечника;
- биопсия материала.
Лечение колита
Лечебная диета необходима пациентам с острой формой колита, а также рекомендуется при хронической его форме. Диета способствует уменьшению воспалительного процесса в кишечнике в результате снижения процессов брожения и гниения пищи в пищеварительной системе.
Диета № 4
Стол №4 подразумевает ограничение употребления жиров и углеводов в рационе и применение щадящего режима для кишечника для исключения раздражения органов пищеварения. Рекомендуемая энергетическая ценность пищевого рациона должна составлять не больше 2050 ккал.
Особенности диеты:
| Питательные элементы | Количество |
| Жиры | 70 гр. |
| Белки | 100 гр. |
| Углеводы | 250 гр. |
| Свободная жидкость | 1500 л. |
Показания к назначению диеты:
- воспалительные заболевания кишечника.
- дизентерия;
- гастроэнтерит;
- колит;
- гастрит.
Принципы диеты:
- Лечебный стол должен быть высокобелковый.
- В случае диареи еду употребляют в измельченном и протертом виде. Какое питание выбрать при диарее, читайте здесь.
- Частота питания 6 раз в день в теплом виде.
- Все продукты должны быть отварными.
- Длительность диеты не больше 7 дней.
- Обязательное ограничение углеводов.
- Запрещается употребление холодных и горячих блюд.
- Нельзя переедать.
Что можно и чего нельзя?
Рекомендованные продукты:
- нежирные сорта рыбы;
- молочные продукты жирности меньше 2,5%;
- блюда из куриных яиц в виде омлета;
- макароны и вермишель;
- мясо нежирных сортов;
- слабый чай, кисель и компоты;
- сливочное масло;
- отвары гречневой и рисовой крупы.
Запрещенные продукты:
- крупы;
- соусы;
- лимонады и любые сладкие напитки;
- овощи;
- фрукты;
- хлеб;
- мучные продукты;
- консервы;
- приправы и пряности.
Приблизительное меню на день
Приблизительное меню диеты на день для ребенка:
- Завтрак: стакан отвара шиповника, 150 гр. омлета из яичных белков. Пару сухариков.
- 2-ой завтрак: 100 гр. творога.
- Обед: 100 гр. жидкого супа с перетертой грудкой курицы, 100 гр. вермишели с отварной котлетой. Стакан киселя из черники.
- Полдник: стакан отвара риса.
- Ужин: 200 гр. вермишели с отварной рыбой. Стакан слабого чая.
- 2-ой ужин: стакан кефира 1%, сухарик.
Диета в зависимости от вида колита
Колит может протекать с запорами или с диареей. В зависимости от характера расстройства стула может меняться список запрещенных продуктов.
Список запрещенных продуктов при колите с запором:
- наваристые супы;
- жирное мясо и грибы;
- макароны;
- манная крупа;
- свежий хлеб;
- шоколад, крепкий чай;
- острые приправы.
Список запрещенных продуктов при колите с диареей:
- бобовые;
- молоко;
- овощи и гарниры из них;
- сахар;
- конфеты, печенья.
Питание при неспецифическом и язвенном колите
При данных видах колитов необходимо придерживаться несколько рекомендаций, благодаря которым можно ускорить процесс выздоровления:
- Ужинать рекомендуется не позже 20.00 легкими блюдами.
- Продукты, употребляемые пациентом, должны быть обогащены кальцием и калием.
- Следует ограничить употребление жидкости.
- Необходимо кушать малыми порциями, но часто каждые 3 часа.
- В рацион надо включить продукты, содержащие белки до 150 гр.
- Пищу надо употреблять теплую.
- Готовить надо только на пару или отваривать продукты.
Список, запрещенных продуктов:
- морковь;
- капуста;
- зелень;
- редис;
- фрукты;
- копченые продукты;
- бобовые;
- соки;
- полуфабрикаты;
- шоколад.
Питание при спастическом колите
Данный вид колита требует строго отказа от сладкого.
Кроме этого, необходимо увеличить количество потребляемых продуктов богатыми клетчаткой, поэтому основой диеты составляют следующие продукты:
Список, запрещенных продуктов:
- мясо жирных сортов;
- масло;
- молочные продукты;
- сыры с высоким процентом жирности.
Диета при колите в период обострения
В период обострения колита рекомендуется употреблять чай, отвар шиповника. Необходимо исключить из рациона сладкие продукты и соки. Со 2-го дня стол можно расширить, и разрешаются употреблять разрешенные продукты. Все продукты должны быть в отварном виде.
Рекомендуемые продукты:
- слизистые каши;
- пшеничные сухари;
- отвары шиповника и айвы;
- супы на слабом бульоне;
- некрепкий чай.
Питание при колите в стадии ремиссии
В период ремиссии разрешается большое количество продуктов, только приготовление пищи подразумевает: отваривание, тушение, запекание.
Список, разрешенных продуктов:
- каши и крупы, исключение перловая и пшенная;
- молочные продукты;
- яйца в виде омлета;
- овощи только в тушенном или запеченном виде;
- фрукты лучше употреблять в запеченном виде;
- подсушенный хлеб;
- чай и кофе с молоком;
- нежирные сорта мяса и полуфабрикатов;
- кисели и компоты;
- свежие огурцы и помидоры.
Реабилитация после лечения
После выздоровления и в стадии ремиссии колита рекомендуется пройти курс реабилитации.
Реабилитация включает в себя:
- лечение в условиях санатория-профилактория;
- ЛФК, массаж и дыхательная гимнастика;
- прием курса пробиотиков и ферментов.
Прогноз
Осложнения
При несвоевременном лечении и позднем обращении к врачу возрастает риск развития следующих осложнений:
- прободение язвы;
- кишечная непроходимость;
- перитонит;
- сепсис;
- тромбоз сосудов;
- некроз тканей кишечника;
- свищи;
- геморрой;
- слабость сфинктера.
Профилактика
Для первичной профилактики заболевания необходимо соблюдать следующие рекомендации:
- правильное питание;
- санация очагов инфекции;
- своевременное лечение инфекционных заболеваний;
- соблюдение правил личной гигиены;
- прививание правильных пищевых привычек;
- освобождение от физических нагрузок в школе.
Для вторичной профилактики колита рекомендуется придерживаться следующих рекомендаций: