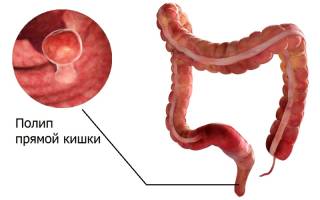
Полипы в кишечнике у ребенка симптомы и лечение
5. Полипы толстой кишки у детей
Полипы довольно часто встречаются в детском возрасте между 3 и 7 годами и совершенно независимо от воспалительных процессов. Первые сообщения о полипах толстой кишки у детей сделал Lieutandв 1760 г. (пит. по И. С. Венгеровскому, 1936). Аденоматозный полип у 7-летнего мальчика описал в 1874 г. К. Н. Покотилов. И. С. Венгеровский (1936) опубликовал материал за 10 лет о 73325 амбулаторно принятых больных детях в Детской поликлинике имени Н. Ф. Филатова (1925—1935), из которых у 206 (0,28%) были обнаружены полипы прямой кишки. Автор описал их клиническую картину. По данным М. Н. Степановой (1952—1957), в Московский областной научно-исследовательский институт имени М. Ф. Владимирского (МОНИКИ) обратилось 66 детей, страдавших полипами, что составляет 3,75% всех детей, лечившихся в хирургическом отделении. Апdren,Frieberg(1959) установили, что 28% детей и 30% юношей страдают полипами прямой кишки. Э. Ф. Коррель (1956) сообщил, что из 302 обследованных им детей с аденоматозными полипами у 91% отмечалась глистная инвазия и у 22% —- дизентерия. На основании этого он сделал вывод о том, что, возможно, одним из этиологических факторов возникновения полипов прямой кишки является глистная инвазия и лямблиоз. Паразитарная инвазия возрастает с 3 до 6 лет. Заболеваемость полипами в этом возрасте также увеличивается.
Таким образом, одним из факторов, предшествующих появлению полипов прямой и сигмовидной кишок у детей, являются воспалительные процессы в кишечнике. В дальнейшем многократные повторные повреждения слизистой оболочки твердыми каловыми массами на фоне хронических воспалительных участков вызывают очаговые пролиферативные реакции с образованием избыточных стойких эпителиальных разрастании.
Значение травматизации подтверждается тем, что полипы у детей, как и у взрослых, часто развиваются вблизи физиологических сужений и изгибов желудочно-кишечного тракта: кардия. привратник, селезеночный угол, прямая и сигмовидная кишки.
Патоморфологическая характеристика аденоматозных полипов прямой и сигмовидной кишок у детей не представляет никаких особенностей. Эти полипы являются доброкачественными аденомами либеркюновых желез. Полипы у детей могут озлокачествляться. На возможность малигнизации полипов у детей указывали Г. М. Мелик-Багдасаров и С. Д. Лемберанская (1963), которые удалили у ребенка раковую опухоль сигмовидной кишки, по их мнению, развившуюся из полипа, однако Э. Ф. Коррель (1965) ни в одном из 364 препаратов аденоматозных полипов, удаленных у детей, не отметил картины малигнизации и ни разу не видел изъязвления полипов.
Наиболее часто полипы наблюдаются у детей в возрасте от 3 до 8 лет, чаще в 5-летнем возрасте. Мальчики и девочки заболевают одинаково часто (С. Д. Терновский, 1949), но по другим данным мальчики болеют чаще, чем девочки. Так, по данным Э. Ф. Корреля, больных мальчиков было 179 (59%), а девочек—124 (41%).
Самым ранним симптомом полипа прямой кишки у детей является выделение крови при дефекации, сначала редко, а в дальнейшем выделение крови становится постоянным, в виде алых капель или полосок на оформленных каловых массах. Кровь обычно выделяется сразу после дефекации или с последним кусочком кала.
Иногда на фоне полного здоровья появляется обильное кровотечение, которое заметно ухудшает общее состояние ребенка и приводит к анемии. Такое обильное кровотечение иногда связано не с изъязвлением полипа, а с разрывом или отрывом его. При отрыве полипа кровотечение может быть кратковременным, а при разрыве длительным, требующим хирургического вмешательства. Когда полип становится крупным, с испражнениями появляются выделения слизи. При наличии катарального воспаления слизистой оболочки при полипозе из прямой кишки может выделяться большое количество слизи, а при сопутствующем проктите появляются тенезмы и возможны гнойные выделения. Воспалительные явления могут исчезнуть при проведении профилактического курса лечения дизентерии. Выделение слизи и гноя прекращается, но примесь крови в кале остается постоянно, и это должно обратить на себя внимание педиатра и послужить основанием для направления ребенка к хирургу.
По мере развития патологического процесса к кровотечениям и выделению слизи присоединяются боли и ложные позывы к дефекации, особенно когда крупный полип сидит на длинной ножке. Отмечается нарушение функции кишечника, частый жидкий стул или
чередование запоров и поносов, боли внизу живота и в области заднего прохода. Дети до 8—10 лет часто не могут указать место локализации боли. Иногда наблюдается выпадение полипа через задний проход. Чаще выпадают крупные полипы, это повторяется при каждом акте дефекации и требует вправления полипа рукой. Иногда полип самопроизвольно вправляется в прямую кишку. При ущемлении полипа он может оторваться, и тогда наступает самоизлечение. По наблюдениям С. И. Удлера (1974), самопроизвольный отрыв полипа произошел у 10 детей из 239. Необходимо отметить, что дети, длительно болеющие полипами, часто бывают раздражительны, плаксивы, плохо спят и быстро утомляются. Полипы прямой кишки у детей чаще бывают одиночными, так Э. Ф. Коррель наблюдал одиночные полипы у 263 детей, а локализованный полипоз — у 39 (от 2 до 10 полипов), диффузный полипоз — у 2 детей. По локализации 90% полипов располагались на протяжении первых 10 см от ануса и особенно часто на переходной складке и в верхнеампулярной части (185 больных). В нижнеампулярной части полипы были у 66 детей, у 12—в сигмовидной кишке, у 16—в прямой и сигмовидной кишке. Располагаются полипы обычно на задней или на боковых стенках прямой кишки.
5 характерных симптомов полипов в кишечнике у ребенка
Родители легко смогут определить, что имеются полипы в кишечнике симптомы у ребенка видны сразу, при опорожнении выделяется кровь. Иногда болезнь путают с колитами, но, зная основные симптомы, можно на ранней стадии заболевания предпринять основные меры.
Ювенильные полипы – опухоли небольшого размера, возникшие на слизистой кишечника. Такая патология часто встречается в возрасте от трех до шести лет. Полип бывает единичный и множественный. Оставлять опухоль без внимания нельзя, иначе она может стать злокачественной.
Признаки
Есть характерные симптомы, по которым полипы нельзя перепутать с другими болезнями:
- Кровь при испражнении появляется полосками на кале, иногда сбоку выглядит полоской.
- Ребенок постоянно жалуется на резкие боли внизу живота.
- При средней стадии полип может выпадать из прямой кишки.
- Дефекация проходит с болями.
- На заднем проходе образуются трещинки.
Обнаружить у маленьких детей очень сложно полипы в кишечнике, симптомы у ребенка вначале неярко выражены.
Особенность болезни
Полипы в кишечнике у ребенка – это новообразование, но доброкачественное. Особенность нароста в том, что он формируется прямо на слизистой. По форме бывает плоским или на короткой либо удлиненной ножке. Последний тип выступает над задним проходом. Этот вид особенно опасен.
Если полипы прямой кишки у детей уже выросли до сантиметра, то врачи рекомендуют срочно удалять. Если оставить нарост и не трогать, то он через некоторое время перейдет в злокачественную опухоль всего кишечника.
Полипы не так часто формируются у детей, но с каждым годом процент этого заболевания растет.
Наросты на кишечнике бывают:
- лимфоидными;
- ювенильными (или юношескими);
- в виде синдрома Пейтца-Егерса, данная форма чаще наследственная, она редко переходит в злокачественную, но оставлять без лечения нельзя;
- аденоматозными, образуются сразу от трех штук, опасный тип, могут перейти в злокачественную форму.
В основном у детей бывают ювенильные или юношеские полипы в прямой кишке. За ними идут лимфоидные (или лимфоузлы).
Ювенильный тип
Распространенный вариант часто встречается на практике.
Ювенильные полипы отличить легко:
- Это гроздевидные скопления.
- По внешнему виду напоминают полипы у детей небольшие озерца слизи.
- Вокруг озерец клетки, которые активно выделяют секрет.
- Поверхность секрета гладкая, блестящая.
- Главное отличие – у секрета имеются тонкие ножки.
Иногда из-за большого количества наростов происходит самоампутация или регрессия. Обычно этот вид образуется на кишечнике, в редких случаях на желудке. Размер достигает от пяти миллиметров до двух сантиметров. В основном удавалось обнаружить единичные образования. Отмечены случаи, когда у детей наблюдались сразу десять наростов и не на одном месте, а раскиданных по всему органу.
Ювенильные полипы не зря называют юношеские. Они появляются только в юном возрасте. Своевременное обращение к врачу поможет быстрей выявить болезнь и предпринять меры как профилактические, так и лечебные.
С любым подозрением на полип надо сразу обратиться за консультацией к врачу. На ранней стадии опухоль легко удалить.
Лимфоидный тип
Такой вариант полипов часто образуется у детей и подростков, от полугодовалого возраста до периода полового созревания. Лимфоидные наросты надо лечить сразу, иначе могут возникнуть осложнения.
Последствия невылеченных лимфоидных опухолей:
- кровотечения;
- частая диарея;
- болезненные ощущения внизу живота.
При первых признаках надо показать ребенка врачу. Лечится любыми способами лимфоидный вариант полипов.
Причины
Точной причины появления полипов в кишечнике у детей не выявлено.
Но есть предположения, что появиться наросты у ребёнка могут при:
- наследственных факторах (заболевание было у кого-то из родни);
- разных воспалениях толстого и тонкого кишечника (чаще из-за колита или причиной может стать запущенная форма энтерита);
- язвенном колите:
- наличии язвы на двенадцатиперстной кишке;
- осложнениях после перенесенных операций;
- наличии болезни Крона.
Лечение
Своевременное лечение на ранней стадии заболевания часто осложняется возрастом. Маленьким детям часто нельзя принимать некоторые медикаментозные средства. Поэтому детей обычно ставят с таким диагнозом на учет к врачу и ведут наблюдение. Если опухоль начинает интенсивно расти и вызывает сильные боли, то их рекомендуют удалять хирургическим методом.
Есть несколько способов лечения полипов, но все одного типа – оперативные.
- Полипэктомия. Проводится электрокоагуляция ножек опухоли.
- Иссечение полипов трансальным методом.
- Удаления наростов с помощью колотомии.
- Резекция кишечника.
Тип операции подбирается индивидуально, в зависимости от состояния здоровья ребенка, типа заболевания. Чаще используют комбинированный способ, то есть использует сразу несколько методов. Только так полип прямой кишки можно удалить без последствий.
Чаще детям проводится трансанальное удаление опухоли.
Ребенка готовят к операции заранее:
- вечером перед операцией ставится клизма;
- вводится газоотводная трубка минут на двадцать;
- выводится через трубку вся оставшаяся жидкость;
- отсекается образование.
Операция проводится под общей анестезией.
Лучше, если полипы расположены рядом или на расстоянии не более шести сантиметров от ануса. Их выводят специальными крючками-приспособлениями.
В других случаях приходится использовать зеркала:
- Анальный канал расширяется с помощью зеркал и ожидается полное расслабление сфинктера.
- Ножку нароста зажимают.
- Снизу ножка прошивается, перевязывается кетгутом.
- Полип отсекается.
- Вставляется в просвет кишки небольшой тампон из марли, пропитанный мазью (обычно используют мазь Вишневского).
- Тампон через пару дней убирают.
Когда у ребенка нормализуется стул, проходит кровотечение, его выписывают домой. Первое время рекомендуется правильное питание, дальше ограничений в еде нет.
При первых признаках или подозрениях на полипы следует сразу обратиться к врачу. Только так можно предотвратить тяжелые последствия болезни.
Полипы толстой кишки у детей, лечение полипа
« Полип » – термин клинико-анатомический. Им принято обозначать небольшую опухоль, растущую на слизистой оболочке и покрытую ею. У детей полипы встречаются в любом отделе пищеварительного тракта, но чаще всего (до 95-96 %) в дистальном отделе толстой кишки. Мальчики несколько больше подвержены этой патологии, чем девочки. Обычно болеют дети в возрасте от 3 до 6 лет – 80 % всех случаев.
В группе эпителиальных опухолей следует различать одиночные и множественные полипы. Последние могут располагаться в одном отделе толстой кишки вблизи друг от друга (групповые) или обнаруживаются по одному-два и более в соседних или нескольких отделах (рассеянные). Особое место занимает диффузный полипоз.
Преимущественно наблюдаются одиночные полипы прямой кишки, значительно реже 2-3-5 и более полипов локализуются на разных уровнях. В общей сложности прямая кишка поражается в 92 % всех случаев полипов в толстой кишке.
Причина возникновения полипов окончательно не установлена. Высказывают различные предположения. Считают, в частности, что в основе их образования лежат дизонтогенетические расстройства, нарушение нормальной регенеративной пролиферации и дифференцировки эпителия слизистой оболочки кишки . Многие исследователи констатировали, что в анамнезе часты указания на заболевания желудочно-кишечного тракта (дизентерия, брюшной тиф и др.) и глистную инвазию. Вместе с тем далеко не всегда удается установить прямую связь перечисленных заболеваний с возникновением полипов. По-видимому, на сегодняшний день следует признать существование двух групп полипов толстой кишки у детей . Основную массу составляют полипы, образовавшиеся при разрастании покровного и железистого эпителия вместе с подлежащими тканями в результате неспецифического раздражения, в том числе при хроническом воспалительном процессе. Реже встречаются полипы, в основе образования которых лежат бластоматозные процессы врожденного характера.
Патологическая анатомия . Макроскопически полип – округлое или овальное образование от 0,3-0,5 см до 3,5-4 см в диаметре, бледно-розового, светло- или темно-красного цвета. Поверхность гладкая, слегка бугристая или бархатистая. Чаще полипы мягкие, реже плотной консистенции. Большая часть из них имеет тонкую ножку от 0,5 до 3-3,5 см длиной, меньшая – широкое основание.
Гистологические исследования выявляют полиморфную картину, но имеются основания отнести полипы у детей к аденоматозным образованиям. При этом в связи с другими заболеваниями могут встречаться (признаки острого воспаления, эозинофильная инфильтрация, грануляционная ткань. Нередко выявляют кистозное расширение желез; величина и количество кист различны. Строма построена из рыхлой соединительной ткани, которая является как бы продолжением стромы слизистой оболочки кишки; иногда строма преобладает над железистыми элементами.
Клиника и диагностика полипов . Наиболее характерный клинический признак полипа – выделение крови из анального отверстия в виде прожилок, отдельных капель или более массивного кровотечения во время или после акта дефекации. Оно обусловлено повреждением поверхности полипа каловыми массами. Выделение крови чаще происходит при локализации полипов в прямой, а не в сигмовидной кишке, где каловые массы сформированы еще не полностью. Большой полип оставляет иногда желобок, борозду на каловом столбике. В некоторых случаях ребенок жалуется на боли во время дефекации, поскольку ножка полипа натягивается при его перемещении с каловыми массами. Может наблюдаться выпадение полипа через заднепроходное отверстие и его ущемление, напоминающее выпадение прямой кишки. Полип иногда воспаляется, что служит причиной тенезмов и учащенных позывов на низ.
При групповых полипах все симптомы выражены ярче, чаще наблюдают выделение из прямой кишки крови и слизи.
Общее состояние ребенка при одиночных и даже групповых: полипах обычно не страдает. Однако в ряде случаев развивается анемия, так как потери крови хотя и небольшие, но постоянные. Анемия более характерна для высокорасположенных полипов, при которых кровь смешивается с калом и кровотечение длительное время остается незамеченным. Возможна остро возникающая анемия при отрыве полипа, сопровождающемся массивным кровотечением.
Диагностика полипов не представляет больших затруднений, поскольку они доступны или пальцевому, или визуальному (эндоскопическому) исследованию.
При жалобах на кровотечение из прямой кишки в первую очередь надо думать о полипах. Обследование начинают с осмотра области заднего прохода и исключат анальные трещины , геморрой, ангиомы и др. Затем переходят к пальцевому исследованию прямой кишки (вечером накануне и за 1,5-2 ч в день исследования ребенку ставят очистительную клизму, так как каловые массы прикрывают и маскируют полип). Чаще полип пальпируется на задней стенке кишки, реже – на боковых и еще реже – на передней. Наиболее частая локализация – в 3-8 см от заднепроходного отверстия. Пальцевому исследованию, по нашим данным, доступно около 80 % полипов; в остальных случаях диагностика базируется на данных эндоскопического исследования, которое обязательно всегда, независимо от того, выявлен полип пальцем или нет: выше может располагаться еще один или несколько.
Эндоскопию (ректороманоскопия, фиброколоноскопия) должен выполнять опытный специалист. В противном случае результат исследования может лишь дезориентировать хирурга, тем более что иногда полип может остаться незамеченным, теряясь в складках слизистой оболочки. Диагноз уточняют при повторном исследовании. Возможности современной эндоскопии исключают необходимость применения дополнительных методов диагностики, в том числе рентгенологического.
Лечение полипа толстой кишки . Полип подлежит удалению. У детей в отличие от взрослых не существует опасности малигнизации даже крупных и множественных полипов, поэтому главное обоснование хирургического вмешательства заключается не в профилактике рака, а в устранении патологического образования – источника повторных кровотечений, мешающего нормальному росту и развитию ребенка.
В этом плане размеры полипа (полипов) и его (их) локализация имеют значение только для решения чисто технических вопросов. Методика операции зависит от высоты расположения полипов и распространенности процесса. В арсенал современных методов лечения входят:
1) трансанальное иссечение полипов,
2) полипэктомия через ректоромано- и колоноскоп путем электрокоагуляции ножки,
3) удаление полипов путем колотомии,
4) резекция кишки.
К каждой методике существуют определенные показания; иногда их приходится комбинировать.
Трансанальное удаление полипа (полипов) у детей применяют чаще других методов (более чем у 90 % больных). Подготовку ребенка начинают за день до операции. Накануне вечером ставят сифонную клизму. Утром за 2 ч до операции назначают очистительную клизму, после которой в прямую кишку на 15-20 мин вводят газоотводную трубку для эвакуации оставшейся жидкости. Иссекают полип под общей анестезией.
Наиболее удобно удалять полипы, расположенные на расстоянии 3-6 см от заднепроходного отверстия: они легко выводятся даже при несильном растягивании анального канала, например, крючками Фарабефа. В других случаях для доступа к полипу пользуются специальными зеркалами, которыми расширяют анальный канал до расслабления сфинктера. На ножку полипа накладывают сосудистый зажим, ниже которого ножку прошивают и перевязывают кетгутом, после чего полип отсекают. В просвет кишки вводят небольшой марлевый тампон, пропитанный мазью Вишневского или винилином. Извлекают тампон на 2-е сутки после операции. Когда появляется самостоятельный стул и если нет кровотечения, ребенка выписывают домой. В специальном режиме и диете необходимости нет.
Групповые полипы удаляют поочередно таким же способом, однако больного выписывают на 2-3 дня позже.
Благодаря большой подвижности сигмовидной кишки и легкой смещаемости слизистой оболочки через трансанальный доступ удается низвести до уровня анального канала полипы, расположенные на расстоянии 18-20 см и даже более от края ануса. Разработанный нами способ заключается в следующем. В положении больного на спине с приведенными к животу ногами производят ректороманоскопию. Ректоскоп подводят к полипу и захватывают его ножку специальными щипцами типа бронхологических. Плавно выводя ректоскоп и щипцы из кишки, постепенно перемещают полип по направлению к прямой кишке. В процессе низведения создают временную инвагинацию сигмовидной кишки в прямую. После низведения полипа в ампулу прямой кишки расширяют крючками анальный канал и захватывают ножку полипа зажимом. Ректоскоп и щипцы убирают, а полип прошивают у основания лигатурой, перевязывают и отсекают вместе с ножкой.
Описанным выше способом удалять следует лишь полипы, имеющие длинную ножку.
Полипэктомия через эндоскоп с развитием эндоскопической техники стала находить все более широкое применение. Данный метод особенно ценен при высоко расположенных небольших одиночных и рассеянных полипах на короткой ножке. Для этого существуют наборы инструментов (цапки, петли и др.), которые подводят к полипу через ректороманоскоп или биопсийный канал колоноскопа, захватывают ножку ил» основание полипа и осуществляют электротермокоагуляцию. Одновременно или предварительно полип отсекают или удаляют по частям. Однако при данном методе существует опасность кровотечения, если коагуляция недостаточна, а также перфорации стенки кишки вследствие глубокого некроза в области основания удаленного полипа. Поэтому полипэктомию через эндоскоп должен осуществлять только хорошо подготовленный специалист.
Колотомия показана при высоко расположенных одиночных полипах, лишенных ножки, с широким основанием. У таких больных нет смысла даже пытаться произвести электрокоагуляцию, тем более в несколько этапов, ибо риск возникновения тяжелых осложнений больше риска полостной операции.
После вскрытия брюшной полости в предполагаемой зоне расположения полипа осторожно пальпируют стенку кишки. Для быстрейшего отыскания полипа весьма ценен такой прием: до начала операции ассистент устанавливает тубус ректоскопа (колоноскопа) на нужном уровне и в ходе операции корригирует поиск. Сегмент кишки, содержащий полип, изолируют мягкими кишечными зажимами. Тщательно отграничивают брюшную полость марлевыми салфетками. Просвет кишки вскрывают в бессосудистой зоне, вывихивают в рану полип и иссекают его. Дефект слизистой оболочки ушивают кетгутовыми швами, дефект в стенке кишки – двухрядным швом (кетгут, капрон). В брюшную полость вводят раствор антибиотиков и ушивают наглухо.
В послеоперационном периоде ребенок находится на парентеральном питании 2 суток, затем назначают стол как после аппендэктомии. Выписывают больного на 8-9-е сутки после снятия швов. Перед выпиской производят контрольное эндоскопическое исследование.
Резекция кишки показана при обнаружении группы полипов с широким основанием. Перед вмешательством тщательно уточняют локализацию поражения, убеждаются в ограниченности поражения одним сегментом. Суть вмешательства состоит в удалении участка кишки, несущего полипы, с наложением анастомоза конец в конец. Подготовка к операции и послеоперационное ведение принципиально не отличаются от изложенного выше.
Результаты лечения полипов вполне удовлетворительны. О летальных исходах в литературе сообщений нет. В редких случаях отмечаются рецидивы, что, по-видимому, связано с неполным удалением полипов.
Ювенильные полипы в кишечнике у детей – лечение, показания к операции
Ювенильные полипы у детей – это аутосомно-доминантное заболевание, клиническая картина которого представлена присутствием ювенильных полипов и предрасположенностью к опухолям ЖКТ. Характерная особенность ювенильного полипоза, отсутствующая при других синдромах, – кистозные расширенные железы, заполненные муцинозной секрецией.
Особенности ювенильных полипов в ЖКТ у ребенка – что такое полипы и ювенильный полипоз
Этот тип полипоза у детей характеризуется множественными гамартоматозными полипами, расположенными, в основном, в толстой и прямой кишке, реже — в желудке и тонком кишечнике.
Ювенильные полипы в кишечнике у ребенка – это наиболее распространенный тип полипозов у детей (до 5% всех случаев среди детей в возрасте до 10 лет).
Частота случаев оценивается в 1:100000.
С гистопатологической точки зрения, признак заболевания – кистозные расширенные сосуды, инфильтрация лимфоцитов, отсутствие разрастания гладкой мускулатуры в собственную пластинку слизистой оболочки, чем эта болезнь отличается от синдрома Пейтца-Джигерса.
Классифицируются 3 типа ювенильных полипозов:
- Генерализированный тип (полипы во всем ЖКТ).
- Заболевание с ограничением локализации полипов областью толстой и прямой кишки.
- Младенческий тип (генарализированная форма с полипами по всему ЖКТ, с началом болезни около 2-летнего возраста и неблагоприятным прогнозом).
Причины возникновения полипов в кишечнике и органах ЖКТ у детей
Синдром ювенильных полипов гетерогенен (более одной локализации). 15-20% случаев вызваны мутационными изменениями зародышевой линии в гене MADH4 (SMAD4/DPC4), располагающегося на хромосоме 18 в диапазоне 18q21.1.
Изменения в гене для костного морфогенетического белка рецептора 1А (BMPR1A) на хромосоме 10 в диапазоне 10q22,3 составляет 25-40% случаев.
- Болезнь Крона.
- Энтерит.
- Колит.
- Предварительные операции ЖКТ.
- Нарушение кислотности.
- Гастрит.
- Присутствие бактерии H. Pylori.
Признаки и симптомы полипов в кишечнике, желудке и других органах ЖКТ у детей
При полипах у ребенка симптомы представлены типичными проявлениями заболеваний ЖКТ.
Наиболее частые признаки:
- Ректальное кровотечение.
- Пролапс ректальных полипов.
- Анемия.
- Боль в животе.
- Диарея.
- Запор.
Современные методы диагностики ювенильного полипоза и одиночных полипов в ЖКТ у детей
Диагностические критерии, применяемые для определения заболевания:
- Не менее 5 колоректальных полипов.
- Ювенильные полипы в разных областях пищеварительного тракта.
- Любое количество наростов + положительный семейный анамнез.
Полипы могут быть разных размеров, с белым экссудатом, видимым на поверхности. Эпителий полипозной поверхности бывает без дисплазии. Количество наростов вариабельно, при полностью развитом синдроме – от десятков до сотен.
Лабораторные обследования:
- Опухолевые маркеры – CEA, CA-19-9.
- Исследование кала на обнаружение кровотечения.
- Гемокульт-тест.
- Микроскопическое исследование.
- Гистологическое исследование при колоноскопии – HGD, LGD.
Методы визуализации:
- Иригография. Метод двойного контраста с ректально применяемой бариевой суспензией и воздухом. Выполняется при невозможности колоноскопия. Но при этом исследовании не обнаруживаются наросты размером менее 5 мм.
- Энтероклизис. Ультразвуковое исследование тонкой кишки с использованием контрастного вещества.
- КТ-колонография. Вспомогательный метод.
Эндоскопические методы:
- Колоноскопия. Визуализация толстой кишки с использованием гибкого эндоскопа, вводимого в прямую кишку (пациент лежит на левой стороне с коленями, согнутыми к животу).
- Ректоскопия. Рекомендуется при перианальном кровотечении.
- Капсульная эндоскопия. Неинвазивный диагностический метод для обследования пищевода, тонкой и толстой кишки.
Эффективные методы лечения полипов в ЖКТ у детей – показания к операции и виды вмешательств
При ювенильных полипах у детей симптомы и лечение взаимосвязаны – инвазивная терапия назначается в случае множественных очагов.
Ювенильные полипы в течение первых 2-х лет жизни ребенка требуют активного терапевтического подхода , в т.ч. полного изъятия парентерального питания, что чревато снижением приема белка и анемией.
Для стабилизации состояния пациента принимается во внимание хирургическая процедура, состоящая в резекции части кишечника , наиболее пораженной заболеванием.
При ограниченном количестве полипов прямой кишки у детей проводится колэктомия с анастомозом.
Колоноскопическая полипэктомия , временно стабилизирующая состояние пациента, обычно не исключает хирургическое вмешательство. При расположении полипов в тонком кишечнике, выполняется эндоскопическая полипэктомия — или сегментарная резекция. Это — одно из состояний, когда доброкачественные полипы кишки у детей удаляются радикальным путем.
У старших детей и подростков выбор терапевтического метода зависит от тяжести и характера симптомов. Иногда требуется резекция кишки — в частности, при выявлении аденоматозных изменений в ходе гистологического исследования.
Методы лечения:
- Эндоскопическая терапия – колоноскопическая полипэктомия или мукозктомия. Полиэктомия служит для удаления трубчатых или ворсистых полипов до 4 см. Мукозктомия применяется для удаления плоских наростов.
- Полиэктомия – оперативное вмешательство, состоящее в удалении полипа путем эксцизии. Если поражения не ощутимы, проводится предоперационная колоноскопия для обнаружения локализации полипов.
- Сегментные резекционные процедуры – выполняются при гистологически исключенных злокачественных новообразованиях.
Резекционные процедуры – колэктомия и проктокоэктомия:
- Колэктомия – проводится наиболее часто. Колэктомия с илеоректоанастомозом (ИРА) требует эндоскопического мониторинга прямой кишки. В дополнение к ИРА можно провести резервуар из тонкой кишки, уменьшающий частоту стула, улучшающий резорбцию ионов и воды.
- Проктокомэктомия – рекомендуется при диагностированном семейном полипозе, где существует высокий риск злокачественности.
Физиотерапевтические методы:
- Электрофорез кальция.
- Гальванизация.
- Электрофорез ингибиторов протеаз.
- Индуктотермия.
Применение физиотерапии рассматривается индивидуально. Как правило, она рекомендуется для детей старшего возраста.
Для восстановления после удаления полипов у ребенка рекомендуется соблюдение диетических мер.
Назначается диета с более высоким содержанием следующих веществ:
- Клетчатка.
- Кальций.
- Витамин D.
- Фолиевая кислота.
- Метионин.
- Селен.
- Бетакаротин.
- Витамин С.
Продукты, которые следует исключить из рациона:
- Колбасы.
- Сливочное масло, маргарин.
- Манная каша.
- Фаст-фуд.
- Жирное мясо.
- Бобовые культуры.
- Консервы.
- Хлеб, сдоба.
- Белокочанная капуста.
- Маринады.
- Виноград.
- Инжир.
- Сливы.
Продукты, которые должны присутствовать в рационе:
- Сладкие фрукты.
- Термически обработанные овощи.
- Кисломолочные продукты.
- Цельнозерновой хлеб.
- Вареное, тушеное нежирное мясо, рыба.
- Легкие супы.
Народные методы лечения полипов у детей включают применение травяных настоев (ромашка, чистотел, календула), продуктов пчеловодства, мумие.
Но, ввиду риска преобразования ювенильных полипов в злокачественное новообразование, врачи выступают против применения методов народной медицины в качестве альтернативы специализированных терапевтических мер. Они целесообразны только, как вспомогательное лечение.
По этой же причине категорически не рекомендуется самолечение ! Ювенильные полипы у детей требуют специализированной терапии.
Основные риски полипов в ЖКТ у детей и возможные осложнения после операции – как их избежать?
Ювенильный полипоз – редкая болезнь, прогностически неблагоприятная. В раннем возрасте может привести к летальному исходу.
Пациенты с полипозом имеют повышенный риск опухолей ЖКТ и поджелудочной железы, другие формы рака редки. Совокупный риск злокачественных новообразований оценивается в 68% в возрасте до 60 лет.
Полипы в двенадцатиперстной кишке аденоматозные, в них часто наблюдается рост опухоли.
Наиболее частые осложнения после операций по поводу полипов ЖКТ:
- Наиболее распространенное осложнение хирургического лечения – кровотечение в толстой кишке, появляющееся либо сразу после операции, либо с задержкой до 14 дней.
- Кроме того, может развиться перфорация кишечника с риском перитонита, требующая хирургической терапии.
- Примерно в 50% случаев, резекция толстой кишки может привести к стенозу в течение нескольких месяцев после вмешательства.
- Также существует риск неполной резекции, когда полип не удаляется полностью.
Избежать послеоперационных осложнений можно исключительно путем максимальной осторожности и внимательности во время проведения процедуры — что, однако, не гарантирует 100% исключения возникновения негативных последствий. В случае указанных осложнений требуется их немедленное лечение.
Загрузка.