Ребенку 1 месяц поступил на обследование и лечение диагноз пилоростеноз
Сестринское дело в терапии с курсом первичной медицинской помощи Проблемно-ситуационные задачи с эталонами ответов
Главная > Документ
| Информация о документе | |
| Дата добавления: | |
| Размер: | |
| Доступные форматы для скачивания: |
Студент проводит беседу о значении ЛФК при заболеваниях органов дыхания.
Студент демонстрирует обучение пациента комплексу дыхательной гимнастики.
Ребенку 1 месяц, поступил на обследование и лечение. Диагноз: пилоростеноз? пилороспазм?
Ребенок беспокойный. Настоящий вес ребенка 3200,0. Кожные покровы бледные, чистые, подкожно-жировой слой развит недостаточно (истончен на животе и бедрах). Дистония. Живот слегка вздут, мягкий, безболезненный при пальпации, видимой перистальтики не наблюдается. Стул 3 раза в сутки, желтого цвета, кислого запаха. Контрольное кормление 100,0.
Из анамнеза: от первой беременности, роды 1-е в ягодичном предлежании, вес при рождении 3000,0, рост 49 см. Срыгивания начались еще в роддоме, были редкими 1–2 раза в день, затем участились и с 3-недельного возраста отмечались почти после каждого кормления, за последнюю неделю появилась рвота «фонтаном».
1. Определите проблемы пациента; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
2. Проведите беседу с мамой о необходимости проведения рентгенологического исследования желудочно-кишечного тракта.
3. Продемонстрируйте технику контрольного взвешивания.
– нарушение питания (голод);
– риск возникновения дистрофии;
– риск возникновения асфиксии при аспирации рвотными массами.
Приоритетная проблема: нарушение питания (голод).
Краткосрочная цель: организовать правильный режим питания ребенка к концу недели.
Долгосрочная цель: демонстрация мамой знания рационального вскармливания ребенка.
Обеспечить 1. рациональное вскармливание ребенка; соблюдение режима дня ребенка
Для улучшения состояния
Обучить 2. маму правилам вскармливания
Для улучшения состояния и профилактики возможных осложнений
Обучить 3. маму правилам ухода при рвоте и срыгиваниях
Для профилактики асфиксии
Наблюдать 4. за внешним видом и состоянием ребенка
Для ранней диагностики и своевременного оказания неотложной помощи в случае возникновения осложнений
Ежедневно 5. взвешивать ребенка
Для контроля динамики массы тела
Психологически подготовить маму к проведению 6. необходимых диагностических процедур ребенку
Для улучшения состояния матери и ребенка
Оценка : состояние пациента значительно улучшится, отметится прибавление в массе тела. Цель будет достигнута.
Студент проводит беседу с матерью о необходимости проведения рентгенологического исследования желудочно-кишечного тракта.
Студент демонстрирует на муляже технику контрольного взвешивания.
На стационарном лечении находится девочка 9 лет.
Диагноз: хронический гастродуоденит.
Девочка жалуется на боли в животе режущего характера, боли появляются приступообразно через несколько минут после приема пищи и длятся 30–40 минут. Локализация боли – верхняя часть живота. Периодически сопровождается тошнотой, рвотой. Девочка по характеру упрямая, капризная. Девочка от 1-й беременности, доношенная. Учится хорошо. Последние 3 года питается беспорядочно, часто в сухомятку, т.к. родители работают и обслуживать девочку некому. Девочка живет в семье с отчимом, в семье частые ссоры.
Объективно: девочка пониженного питания. Бледная, синие тени под глазами. Пульс 88 уд./мин., ЧДД 20 в минуту, АД 100/60. Живот при пальпации мягкий, болезненный в эпигастральной области.
1. Определите проблемы пациента; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
2. Проведите беседу о диетическом питании.
3. Продемонстрируйте технику фракционного исследования желудочного сока.
– частые боли в животе;
– риск возникновения язвенной болезни и нервного срыва.
Приоритетная проблема : нерациональное питание.
Краткосрочная цель: демонстрация мамой знания диетического питания для дочери.
Долгосрочная цель: рациональное питание девочки, в соответствии с рекомендациями врача.
Обеспечить 1. соблюдение режима дня и диеты
Для улучшения состояния
Провести 2. беседу с родственниками о необходимости соблюдения диеты и режима дня
Для соблюдения лечения и профилактики осложнений
Провести 3. беседу с родственниками о психологической поддержке девочки
Для создания положительных эмоций у ребенка
Наблюдать 4. за внешним видом и состоянием пациента
Для ранней диагностики и своевременного оказания неотложной помощи в случае возникновения осложнений
Оценка: пациентка питается правильно. Цель достигнута.
Студент проводит беседу с матерью о диетическом питании при хронических гастродуоденитах.
Студент демонстрирует на муляже технику фракционного исследования желудочного сока.
Девочке 8 лет. Диагноз: дискинезия желчевыводящих путей.
Жалобы на тупые ноющие боли в области правого подреберья, тошноту, отрыжку, периодическую рвоту. Боли усиливаются после употребления жирной пищи. Стул со склонностью к запорам. Аппетит у девочки плохой.
Мама считает дочку больной в течение последних 2-х лет.
Объективно: кожные покровы бледные, суховатые на ощупь. Девочка пониженного питания. Язык влажный, густо обложен у корня белым налетом. Пульс 88 уд./мин., ЧДД 22 в минуту, АД 100/50. Живот при пальпации мягкий, болезненный в области правого подреберья, при поколачивании по реберной дуге справа возникает боль.
1. Определите проблемы пациента; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
2. Проведите беседу о рациональном питании детей школьного возраста.
3. Продемонстрируйте технику дуоденального зондирования.
– боль в области правого подреберья,
– нарушение опорожнения кишечника (запор).
Приоритетная проблема : нарушение комфортного состояния (отрыжка, тошнота, рвота).
Краткосрочная цель: пациент отметит уменьшение отрыжки, тошноты, рвоты к концу недели.
Долгосрочная цель: состояние дискомфорта исчезнет к моменту выписки.
Обеспечить 1. соблюдение предписанной диеты
Для улучшения состояния
Обеспечить 2. соблюдение режима дня
Для улучшения состояния
Создать 3. вынужденное положение пациенту при болях
Для уменьшения боли
Научить 4. пациента приемам борьбы с тошнотой и отрыжкой
Для исчезновения отрыжки и тошноты
Оказать 5. помощь пациенту при рвоте
Для профилактики асфиксии
Провести 6. беседу с пациентом и его родственниками о характере предписанной ему диеты и необходимости ее соблюдения
Для улучшения состояния и профилактики осложнений
Обеспечить 7. комфортные условия для пациента в стационаре
Для улучшения состояния
Оценка: состояние пациента значительно улучшится, явления дискомфорта пройдут, девочка станет веселой, активной. Цель достигнута.
Студент проводит беседу с матерью о рациональном питании детей школьного возраста.
Студент демонстрирует на муляже технику дуоденального зондирования.
На стационарном лечении находится девочка 4-х лет. Диагноз: острый афтозный стоматит.
Девочка капризничает, жалуется на боли во рту, отказывается от приема пищи. Губы яркие, отечные, усиленное слюноотделение. На слизистой щек, мягкого и твердого неба высыпания в виде эрозий, покрытых налетом желтовато-серого цвета. Слизистые яркие, отечные. Температура тела повышена. Подчелюстные лимфатические узлы увеличены и болезненны. Из анамнеза: девочка больна 2-ой день, заболевание началось с подъема температуры до 37,5-38,2º С, общей слабости, нарушения сна и аппетита.
Объективно: беспокойная, отказывается отрыть рот. Температура 38º С, плохо спит. В контакт вступает неохотно. ЧДД 28 в минуту, пульс 112 уд./мин.
1. Определите проблемы пациента; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
2. Проведите беседу о гигиене полости рта.
3. Продемонстрируйте технику орошения полости рта.
– боль и высыпания в полости рта,
– невозможность приема пищи.
Приоритетная проблема: боль и высыпания в полости рта.
Краткосрочная цель: боль и высыпания в полости рта уменьшатся в течение 3 дней.
Долгосрочная цель: состояние дискомфорта исчезнет к моменту выписки.
Обеспечить 1. психологический и физический покой пациента
Для улучшения состояния
Обеспечить 2. щадящую диету
Для эффективности кормления
Обеспечить 3. орошение полости рта раствором фурацилина 1:5000
Для уменьшения высыпаний и боли в полости рта
Обеспечить 4. полоскание полости рта 0,5% раствором новокаина перед каждым приемом пищи
Для ликвидации воспалительных изменений в полости рта
Обеспечить 5. инфекционный контроль за предметами ухода и посудой пациента
Для соблюдения инфекционной безопасности
Обеспечить 6. правильный режим дня
Для улучшения состояния
Обрабатывать полость рта раствором трипсина 5-6 раз в 7. день
Для ликвидации воспалительных изменений в полости рта
Провести 8. беседу с родственниками пациента о характере предписанной диеты и необходимости ее соблюдения
Для лечения и профилактики осложнений
Наблюдать 9. за состоянием пациента
Для ранней диагностики и своевременного оказания неотложной помощи в случае возникновения осложнений
Оценка: состояние пациента значительно улучшится, боль и высыпания в полости рта пройдут. Цель достигнута.
Студент проводит беседу с матерью о гигиене полости рта.
Студент демонстрирует на муляже технику орошения полости рта.
На стационарном лечении находится ребенок 8 лет. Диагноз: правосторонняя нижнедолевая крупозная пневмония, дыхательная недостаточность II степени. Жалобы на отрывистый, болезненный кашель, боли в правой половине грудной клетки и боли в животе, особенно при кашле. Общая слабость, головная боль, нарушение сна, повышение температуры тела, аппетит отсутствует.
Из анамнеза: 2-й день заболевания. Заболевание началось остро с подъема температуры до 39º С, общего недомогания, болей в животе, рвоты, затем появились боли в правом боку при покашливании.
Объективно: состояние тяжелое. Очень бледный, синева под глазами, выражен цианоз носогубного треугольника. ЧДД 60 в минуту, дыхание стонущее, пульс 160 уд./мин. Тоны сердца значительно приглушены. Положение в постели пассивное, температура тела 38,5º С.
1. Определите проблемы пациента; сформулируйте цели и составьте план сестринского ухода по приоритетной проблеме с мотивацией каждого сестринского вмешательства.
2. Проведите беседу о значении оксигенотерапии.
3. Продемонстрируйте технику внутримышечного введения цефомезина 500 тыс. ЕД.
– боль в груди при кашле, движении;
– нарушение сна и аппетита.
Приоритетная проблема : боль в груди при кашле.
Краткосрочная цель: уменьшить боль в груди при кашле в течение 2–3 дней.
Долгосрочная цель: боль в груди и кашель пройдут к моменту выписки.
Обеспечить 1. психологический и физический покой пациенту
Для улучшения состояния.
Обеспечить 2. частое проветривание палаты (не менее 4 раз в день по 30 минут)
Для обогащения воздуха кислородом
Обеспечить 3. пациенту оксигенотерапию
Для обогащения организма кислородом
Обеспечить 4. теплое питье, не раздражающее слизистые
Для уменьшения кашля
Создать 5. вынужденное положение пациенту (с приподнятой головной частью кровати)
Для уменьшения кашля
Провести 6. простейшие физиопроцедуры (по назначению врача)
Для облегчения дыхания
Наблюдать 7. за внешним видом и состоянием пациента
Для ранней диагностики и своевременного оказания неотложной помощи в случае возникновения осложнений
Провести 8. беседу с родственниками пациента о правильном уходе за ребенком
Для обсуждения дальнейшего ухода и последующего лечения и наблюдения
Оценка: состояние пациента значительно улучшится, боль в груди при кашле пройдет. Цель будет достигнута.
Врождённый пилоростеноз – что это за болезнь, какие у нее симптомы и лечение?
Пилоростеноз у ребенка – это врождённая аномалия желудка
Причины и механизм развития
Основную роль в развитии пилоростеноза у ребёнка играет наследственная предрасположенность. Генетический аспект связывают с аутосомно-доминантным наследованием и полом. К примеру, если отец имел данное заболевание, то родившийся мальчик с большей вероятностью унаследует данное заболевание, чем девочка.
Внешние причины, влияющие на развитие аномалии желудка внутриутробно:
- перенесённые родителями инфекционные болезни: простой и генитальный герпес, краснуха, цитомегаловирус;
- стрессы, гестозы во время беременности;
- повышенная кислотность желудочного сока у матери является провоцирующим фактором;
Морфологическая картина врождённого пилоростеноза проявляется гипертрофией – утолщением стенок привратника желудка до 2 мм. В основном поражается циркулярный слой, то есть мышечные волокна и слизистая оболочка.
Клинические симптомы
Основные симптомы – обильная рвота, гипотрофия, уменьшение диуреза и стула
Врождённый пилоростеноз проявляется постепенно. Спустя 2 или 3 недели после рождения у грудных детей появляется частое срыгивание, переходящее в обильную, постоянную рвоту, которая не приносит облегчение – так называемая рвота «фонтаном».
Ребёнок резко теряет вес, который успел набрать с момента рождения, его подкожно-жировая клетчатка истончается, с рвотой теряются полезные микроэлементы и витамины. Снижение массы тела может быть до 20%.
Родители могут наблюдать резкое ухудшением общего состояния. Они становятся малоподвижными, вялыми, плач становится тихим, аппетит вовсе исчезает. Кожные покровы приобретают серый оттенок, на них ярко выражен сосудистый рисунок – «мраморность». Сердцебиение усиливается, мочеиспускание становится крайне редким, а стул почти отсутствует.
Помимо вышеперечисленных симптомов нарушается гомеостатическая функция, водно-электролитный обмен, развивается анемия и сгущается кровь. Данное состояние нарастает постепенно, при этом развивается геморрагический синдром с желудочным кровотечением, антральным гастритомом, катарально-геморрагическим эзофагитом.
При осмотре маленького пациента врач выделяет следующие симптомы, характеризующие пилоростеноз:
- западение нижних отделов живота и увеличение размеров эпигастральной области;
- при лёгком поглаживании кожи в области желудка заметна его усиленная перистальтика;
- выраженная гипотрофия и обезвоживание малыша;
- скудный стул зелёного цвета или его отсутствие;
Стремительное развитие острого состояния требует подтверждения диагноза с помощью стандартных методов обследования. Это необходимо для определения дальнейшей тактики врача и методов лечения.
Диагностика
Для выявления аномалии развития желудка у детей необходима консультация педиатра с последующим направлением больного к детскому хирургу.
Подтверждение диагноза проводят с помощью следующих методов исследования:
- обзорная рентгенография органов брюшной полости позволяет определить уровень жидкости в увеличенном желудке, газонаполнение кишечника, перистальтику, задержку контрастной жидкости в желудке. Боковая рентгенограмма показывает сужение пилорического канала – симптом «клюва»;
- ультразвуковое исследование желудка определяет отсутствие эвакуации содержимого в 12-перстную кишку, смыкание и утолщение стенок привратника;
- с помощью фиброгастроскопии выявляется расширение антрального и сужение пилорического отделов.
Лабораторные методы менее информативны, но являются обязательными:
- общий анализ крови: признаки анемии – уменьшение гемоглобина и эритроцитов.
- анализ мочи: увеличение плотности мочи, появляются кетоновые тела.
- биохимический анализ крови: электролитные нарушения и изменение кислотно-основного баланса.
Дифференциальная диагностика
Пилоростеноз у ребёнка имеет сходную симптоматику с некоторыми заболеваниями, что затрудняет быструю постановку диагноза.
Болезни, которые сопровождаются основным симптомом – рвотой: инфекционные болезни, менингит, пилороспазм, гипоальдостеронизм, врождённые нарушения функции центральной нервной системы, пороки развития желудочно-кишечного тракта.
Лечение
Основное лечение – это оперативное вмешательство
Учитывая клинические рекомендации, оперативное вмешательство считается основным методом лечения при пилоростенозе.
После постановки диагноза детский хирург и анестезиолог тщательно собирают анамнез у родителей, чтобы узнать об индивидуальных особенностях малыша, наследственности и наличии аллергических реакций.
Подготовка детей к операции заключается в восстановление кислотно-основного состояния и водно-электролитного обмена. Внутривенно, через катетер вводят глюкозо-солевые растворы, витамины, микроэлементы, легкоусвояемые белки.
Если операция назначена спустя 12 часов после обращения, ребёнку противопоказано питание. При длительной подготовке разрешается кормление по 10 мл каждые 2 часа.
После тщательной подготовки проводится операция под контролем жизненно-важных функций с использованием общей анестезии.
После операции в течение нескольких дней проводится инфузионная терапия, которая необходима для восстановления потерянной жидкости, микроэлементов и белков.
Также рекомендовано принимать препараты, которые защищают слизистую оболочку желудка, ферменты и пробиотики, положительно влияющие на микрофлору кишечника.
Не стоит пугаться, если детский хирург прописал ребёнку антибактериальную терапию. Это необходимо для предотвращения гнойно-септических осложнений.
Важный аспект послеоперационного ведения детей грудного возраста – питание. Нужно помнить, что желудок травмирован и нуждается в постепенном введении кормления. Матерям рекомендовано кормить ребёнка в первые сутки после операции сцеженным молоком в количестве 10 мл, с последующим увеличением объёма. Полный перевод на кормление грудью разрешается на 7-й день после оперативного вмешательства.
Осложнения
При затянувшемся течении болезни и несвоевременном обращении за помощью могут возникнуть последствия и осложнения.
- При обильной рвоте возможно попадание содержимого желудка в лёгкие, что вызывает аспирационную пневмонию.
- Выраженное обезвоживание с угнетением дыхательной и сердечно-сосудистой функций.
- Язвенная болезнь
- Задержка развития и роста в связи с большой потерей витаминов, белков, минералов и других питательных веществ.
- Летальный исход.
Прогноз
Период реабилитации после операции длится несколько недель
При своевременном обращении к специалистам диагноз ставится быстро, что позволяет тут же начать лечение. В течение 30 дней после операции родители должны ухаживать за ребенком, выполняя все рекомендации врачей.
Дети, перенёсшие оперативное вмешательство, ставятся на учёт следующих специалистов: педиатр, детский гастроэнтеролог и хирург. По месту жительства эти врачи наблюдают ребёнка в течение 2 лет.
Для восстановления и профилактики гипотрофии, анемии и гиповитаминоза следует несколько месяцев соблюдать режим питания, отдыха и прогулок. Также можно вводить высококалорийные смеси с повышенным поддержанием витаминов и микроэлементов по назначению врача.
Задачи СД педиатрия. Сестринское дело в педиатрии
| Название | Сестринское дело в педиатрии |
| Анкор | Задачи СД педиатрия.doc |
| Дата | 15.11.2016 |
| Размер | 327,5 Kb. |
| Формат файла | |
| Имя файла | Zadachi_SD_pediatria.doc |
| Тип | Документы #5316 |
| страница | 3 из 7 |
| Каталог |
|
На стационарном лечении находится ребенок 9 лет. Диагноз: ОРВИ, правосторонняя нижнедолевая пневмония. Беспокоит частый влажный кашель, общее недомогание, нарушение сна и аппетита, температура до 38,7º С, кашель болезненный, отрывистый. ЧДД 54 в минуту. Был госпитализирован, проводится лечение. Объективно: кожные покровы бледные, синева под глазами, периоральный цианоз (легкий). ЧДД 30 в минуту, пульс 100 уд./мин., АД 100/60, живот мягкий, безболезненный, участвует в акте дыхания. Частый влажный кашель. Задания:
Ребенку 1 месяц, поступил на обследование и лечение. Диагноз: пилоростеноз? пилороспазм? Ребенок беспокойный. Настоящий вес ребенка 3200,0. Кожные покровы бледные, чистые, подкожно-жировой слой развит недостаточно (истончен на животе и бедрах). Дистония. Живот слегка вздут, мягкий, безболезненный при пальпации, видимой перистальтики не наблюдается. Стул 3 раза в сутки, желтого цвета, кислого запаха. Контрольное кормление 100,0. Из анамнеза: от первой беременности, роды 1-е в ягодичном предлежании, вес при рождении 3000,0, рост 49 см. Срыгивания начались еще в роддоме, были редкими 1–2 раза в день, затем участились и с 3-недельного возраста отмечались почти после каждого кормления, за последнюю неделю появилась рвота «фонтаном». Задания:
На стационарном лечении находится девочка 9 лет. Диагноз: хронический гастродуоденит. Девочка жалуется на боли в животе режущего характера, боли появляются приступообразно через несколько минут после приема пищи и длятся 30–40 минут. Локализация боли – верхняя часть живота. Периодически сопровождается тошнотой, рвотой. Девочка по характеру упрямая, капризная. Девочка от 1-й беременности, доношенная. Учится хорошо. Последние 3 года питается беспорядочно, часто в сухомятку, т.к. родители работают и обслуживать девочку некому. Девочка живет в семье с отчимом, в семье частые ссоры. Объективно: девочка пониженного питания. Бледная, синие тени под глазами. Пульс 88 уд./мин., ЧДД 20 в минуту, АД 100/60. Живот при пальпации мягкий, болезненный в эпигастральной области. Задания:
Девочке 8 лет. Диагноз: дискинезия желчевыводящих путей. Жалобы на тупые ноющие боли в области правого подреберья, тошноту, отрыжку, периодическую рвоту. Боли усиливаются после употребления жирной пищи. Стул со склонностью к запорам. Аппетит у девочки плохой. Мама считает дочку больной в течение последних 2-х лет. Объективно: кожные покровы бледные, суховатые на ощупь. Девочка пониженного питания. Язык влажный, густо обложен у корня белым налетом. Пульс 88 уд./мин., ЧДД 22 в минуту, АД 100/50. Живот при пальпации мягкий, болезненный в области правого подреберья, при поколачивании по реберной дуге справа возникает боль. Задания:
На стационарном лечении находится девочка 4-х лет. Диагноз: острый афтозный стоматит. Девочка капризничает, жалуется на боли во рту, отказывается от приема пищи. Губы яркие, отечные, усиленное слюноотделение. На слизистой щек, мягкого и твердого неба высыпания в виде эрозий, покрытых налетом желтовато-серого цвета. Слизистые яркие, отечные. Температура тела повышена. Подчелюстные лимфатические узлы увеличены и болезненны. Из анамнеза: девочка больна 2-ой день, заболевание началось с подъема температуры до 37,5-38,2º С, общей слабости, нарушения сна и аппетита. Объективно: беспокойная, отказывается отрыть рот. Температура 38º С, плохо спит. В контакт вступает неохотно. ЧДД 28 в минуту, пульс 112 уд./мин. Задания:
На стационарном лечении находится ребенок 8 лет. Диагноз: правосторонняя нижнедолевая крупозная пневмония, дыхательная недостаточность II степени. Жалобы на отрывистый, болезненный кашель, боли в правой половине грудной клетки и боли в животе, особенно при кашле. Общая слабость, головная боль, нарушение сна, повышение температуры тела, аппетит отсутствует. Из анамнеза: 2-й день заболевания. Заболевание началось остро с подъема температуры до 39º С, общего недомогания, болей в животе, рвоты, затем появились боли в правом боку при покашливании. Объективно: состояние тяжелое. Очень бледный, синева под глазами, выражен цианоз носогубного треугольника. ЧДД 60 в минуту, дыхание стонущее, пульс 160 уд./мин. Тоны сердца значительно приглушены. Положение в постели пассивное, температура тела 38,5º С. Задания:
Ребенок 9 мес. Поступил в клинику с диагнозом: железодефицитная анемия, среднетяжелая форма. Жалобы на бледность кожных покровов, снижение аппетита, нарушение сна. Ребенок с 2-месячного возраста на искусственном вскармливании смесью «Малыш», с 4-х месяцев получает манную кашу 3-4 раза в день. Овощное пюре введено в 5 мес., но ест его неохотно, поэтому получает нерегулярно. Соки (виноградный и морковный) пьёт также эпизодически. Мясной бульон, фарш куриный, творог ребенок получает ежедневно. В анализе крови: эр. 3,6х10 12 /л, Нв 80 г/л, ц.п. 0,7. Задания:
Задача № 19 Диагноз: экссудативно-катаральный диатез. Ребенок с 3-х месяцев на искусственном вскармливании. Вес при рождении 3200, в последующие месяцы прибавка массы 1000-1100 гр. С 2 месячного возраста у ребенка часто возникают опрелости несмотря на хороший уход. Кожа на щеках сухая, гиперемированная. На волосистой части головы себорея. Мать отмечает усиление кожных высыпаний после употребления ребенком в пищу яичного желтка, виноградного сока. Опрелости I-II ст. в паховых складках, в подмышечных областях, на складках шеи. Из носа слизистые выделения.
Задача № 20 Температура нормальная, масса 3500, длина 54 см, кожа бледная, тургор тканей снижен. При контрольном взвешивании выяснено, что за кормление ребенок высасывает по 60-80 мл. Молока в молочной железе матери после кормления не остается. Ребенку был поставлен диагноз: дистрофия по типу гипотрофии 1 степени.
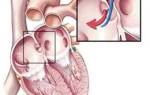
перейти в каталог файлов Пилоростеноз у детейПилоростеноз у новорожденных – опасная патология, требующая срочного медицинского вмешательства. В детской хирургии случаи операций грудничков из-за этого заболевания нередкие. Первые симптомы патологии проявляются сразу после рождения и родителям важно вовремя обратить на них внимание. Подходящее лечение позволяет восстановить нормальную работу органов ЖКТ. Общие сведенияПилоростеноз – это патология развития желудочно-кишечного тракта, при которой сужен пилорический отдел желудка. Из-за аномалии нарушаются пищеварительные процессы. Пища не может проходить через привратник, задерживается в желудке, из-за чего возникает рвота и другие осложнения. Чтобы понять механизм развития патологии, необходимо понимать особенности строения желудка. Условно он делится на 4 отдела, которые поочередно задействуются в процессе пищеварения:
Длина привратника достигает от 4 до 6 см, он имеет воротникообразную форму. Пилорический отдел желудка имеет мышечный слой, который более развит, чем в других отделах желудка и сокращается интенсивнее. При пилоростенозе этот слой гипертрофирован, то есть сокращение мышц нарушено. Именно по этой причине пища не может поступать в двенадцатиперстную кишку, возникает непроходимость привратника. Врожденный и приобретенный пилоростенозПилоростеноз у детей может быть двух форм: врожденный и приобретенный. Первая встречается чаще, при нем гипертрофия мышечного слоя проявляется в течение первых недель жизни грудничка. Сначала неблагоприятные симптомы имеют слабо выраженный характер, их легко спутать с другими заболеваниями органов ЖКТ. Врожденный пилоростеноз проявляется явно на 2-4 неделе жизни. Приобретенная патология встречается редко, обычно у детей раннего возраста – до трех лет, крайне редко в старшем возрасте. Спровоцировать развитие приобретенного пилоростеноза могут перенесенные заболевания органов ЖКТ, другие факторы. Симптоматика и лечение врожденной и приобретенной формы патологии одинаковы. ФАКТ . По статистике, врожденный пилоростеноз чаще диагностируется у мальчиков, чем у девочек. СимптоматикаСимптомы врожденного пилоростеноза проявляются в течение первого месяца жизни, основная опасность патологии заключается в их стремительном развитии. Состояние ребенка ухудшается с каждым днем. Основными симптомами являются:
При патологии у детей ухудшается настроение, появляется апатия. Груднички становятся капризными, нарушается сон, из-за сильных болей в желудке и запоров они постоянно плачут, беспокойное состояние приводит к нервным срывам и истерикам. Основным признаком пилоростеноза у грудных детей является рвота. По мере прогрессирования патологии она меняет свой характер. Сначала появляется рвота съеденной пищей, из-за того, что желудок заполнен, когда новая порция еды поступает в пищевод, она тут же возвращается обратно в не переваренном виде. Наблюдается периодичность. Затем рвота случается после каждого приема пищи, причем выходит больше, чем ребенок съел. Это объясняется тем, что через пищевод эвакуируются остатки непереваренных продуктов, которые «застряли в желудке». Из-за застоев съеденного начинаются гнилостные процессы, поэтому со временем развивается рвота фонтаном. ПричиныТочные причины пилоростеноза до конца не изучены, считается, что врожденная форма патологии обычно провоцируется такими неблагоприятными факторами при вынашивании плода:
Существует множество факторов, которые проявляются в организме беременной в тот период, когда формируются органы пищеварительной системы у плода. В результате соединительная ткань желудка плотная и неэластичная, в результате чего сужается просвет между привратником и двенадцатиперстной кишкой. Причинами приобретенного детского пилоростеноза могут быть:
Для любых предложений по сайту: mommybaby@cp9.ru |