Загиб мочевого пузыря у ребенка симптомы и лечение
Деформация мочевого пузыря
Аномалии мочевого пузыря — это изменения его формы под действием внутренних (болезни) или внешних (травмы) факторов. Сюда же можно отнести и пороки развития. Такого рода деформации становятся причиной сбоя работы органа и всей мочевыводящей системы. Обязательно нужно понять, что вызывает их и приступить к ликвидации.
Мочевик представляет собой ни что иное, как мешок из мышц, который нужен для временного хранения отработанной жидкости — мочи. Она попадает сюда из почек, пройдя по узким мочеточникам. Мочевой пузырь может растягиваться, чтобы вместить нужное количество жидкости. Это возможно благодаря его необычному строению на уровне клеток.
При наполнении пузыря контрастом во время исследований (рентгена) можно увидеть, что орган выглядит как овал или шар, довольно симметричный и имеющий ровные контуры. По форме он напоминает грушу, если в нем есть жидкость.
После опорожнения превращается в плоскую фигуру, напоминающую вогнутое сверху и выпуклое снизу блюдце. Изменения формы пузыря при наполнении и опустошении считаются нормой. Если есть аномалии развития мочевого пузыря, то снимки будут выглядеть иначе.
Стоит акцентировать внимание на том, что мочевик имеет различное строение в зависимости от половой принадлежности. Связано это с тем, что женщины вынашивают детей.
Деформация мочевого пузыря причины имеет различные, о них мы поговорим ниже. Отметим лишь то, что при каких-то заболеваниях другие органы могут увеличиваться и оказывать давление на мочевик, что влияет на его форму. Также мочевой пузырь человека изменяет свои очертания под действием возраста.
Патологической считают деформацию, которая не изменяется при смене положений тела или же при разных фазах работы органа. В таком состоянии пузырь не может нормально выводить мочу, а также нарушается и процесс накапливания. Иногда изменения органа настолько значительны, что требуют срочной врачебной помощи, чтобы не допустить осложнений.
Причины
Деформация мочевого пузыря может возникнуть по следующим причинам:
- Наследственность. Заболевание возникает по двум причинам, как мы уже говорили. Так, пороки развития мочевого протока у детей носят врожденный характер. Влияет на это наследственный фактор или же какие-то сбои, случившиеся еще в период эмбрионального развития.
- Травмы. При повреждении связок, которые удерживают мочевой пузырь в лобковой зоне, нарушается его анатомическое положение. При этом страдает вся мочеполовая система. Стенки пузыря слабеют и может возникнуть недержание мочи.
- Воспаления пузыря. Любые заболевания, затрагивающие мочевой пузырь, могут стать причиной его деформации. Сюда относят туберкулез органа, циститы.
- Болезни соседних органов. При воспалении орган меняет свои размеры и оказывает на мочевик давление. В результате он меняет свою форму.
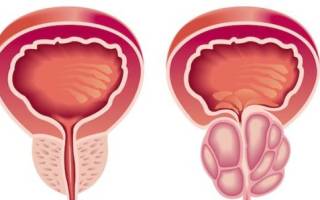
- Нарушение выхода мочи. Специалист ультразвуковой диагностики может написать в заключении, что у пациента трабекулярный мочевой пузырь. Это означает, что в органе образовались псевдодивертикулы — складки, поскольку имеет место регулярный застой мочи. Увидеть их можно при проведении цистографии. Так довольно часто бывает у мужчин при заболеваниях предстательной железы.
- Опухоли и конкременты. Форма мочевого пузыря меняется по той причине, что камни и новообразования различной природы оказывают давление на стенки.
- Беременность. Во время вынашивания ребенка давление на мочевик весьма ощутимое. И от матки, и от самого плода, который там находится. Вот поэтому обнаруженный у мочевого пузыря загиб не удивляет специалистов. В конце гестационного срока мочевик вытягивается и лежит в горизонтальной плоскости. При родовом процессе лежа на спине высока вероятность повреждений органа. Сегодня такая поза хоть и признана неправильной, но многие акушеры ее практикуют до сих пор. Особенно при осложненных родах.
Методы обследования
Пороки развития мочевого пузыря и уретры, которые имеют выраженную симптоматику, требуют тщательного обследования. После этого будет выбрана тактика лечения. Мочевой пузырь исследуют сначала при помощи ультразвука, а затем уже с помощью других, более сложных методов.
При проведении УЗИ можно увидеть форму и размер мочевика, наличие камней, определить, есть ли застой мочи. Такой способ считается самым популярным и комфортным для пациента.
Если под подозрением атрофия мочевого пузыря у мужчин, то помимо УЗИ могут рекомендовать МРТ. Данное исследование еще более информативно. С помощью томографа можно увидеть наличие новообразований, разного рода аномалии, вызывающие деформацию.
К инвазивным способам обследования относят цистоскопию. Ее проводят при участии специального устройства под названием цистоскоп. Его вводят через уретру, чтобы изнутри рассмотреть особенности мочевого пузыря.
Рентгенография с вводом контраста также может помочь оценить состояние органа, но сегодня ее проводят редко. Виною тому большой перечень противопоказаний.
Важны для диагностики анализы крови и мочи. По ним можно увидеть, есть ли в организме воспаление.
Лечение
Когда диагноз определен, переходят к выбору терапевтических методов помощи. При каждой патологии необходим свой набор средств. Если диагностирован трабекулярный мочевой пузырь, лечение будет заключаться прежде всего в ликвидации застоя урины.
Опухоли, мешающие работе пузыря, удаляют хирургически. Иногда приходится удалять и весь орган, если новообразования злокачественные и пошли метастазы. Тогда для восстановления работы мочевыделительной системы проводят пластику, формируя искусственный мочевик.
При наличии камней для начала определяют их размер, чтобы понять, как их лучше вывести из организма. Для лечения мочекаменной болезни используют медикаменты, которые могут растворять и выводить конкременты.
При частых мочеиспусканиях многие задают вопрос, как увеличить мочевой пузырь у мужчин. К сожалению, физически это сделать невозможно. Но улучшить работу органа вполне реально. Врач порекомендует терапию, по завершении которой мочевик сможет удерживать больше мочи и тогда количество походов в туалет будет уменьшено. Зачастую такую симптоматику вызывают воспалительные процессы, если нет других органических нарушений.
Очень важно вовремя заняться воспалительными патологиями, иначе разовьется фиброз мочевого пузыря. При нем орган сморщивается и уменьшается, а его стенки заменяются соединительной тканью.
Если слабые связки и мышцы, то необходима будет гимнастика. После родов мочевой пузырь сам приходит в норму, нужно только некоторое время для восстановления.
Профилактика
Для того чтобы мочевыделительная система оставалась здоровой, нужно выполнять следующие правила:
- заниматься умеренным спортом, чтобы не было застоя в зоне малого таза;
правильно питаться; - пить достаточное количество жидкости, чтобы моча была менее концентрированная;
всегда как можно скорее опорожнять пузырь, а не терпеть часами; - вовремя лечить любые заболевания как мочевого пузыря, так и организма в целом.
Выполняя предложенные рекомендации, вы защитите себя от такой неприятной проблемы, как деформация мочевого пузыря.
Редактор
Дата обновления: 27.08.2018, дата следующего обновления: 27.08.2021
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Деформация мочевого пузыря и как это лечить?
Деформация мочевого пузыря — это патологический процесс, который характеризуется изменением формы органа. Возникает патология при травмах или протекании разнообразных заболеваний.
Общая информация
Уринозная полость является мышечным органом, который является участником мочеотделительного процесса. Она необходима для скопления урины, которая поступает из почек.
При накоплении жидкости наблюдается увеличение органа в размерах. Он характеризуется шаровидной или овальной формы, которая имеет симметричные, ровные и четкие контуры.
Если уринозная полость заполняется мочой, то по своему строению она схожа с грушей. Если стойко изменяется форма органа, то это свидетельствует о развитии деформации.
В данном случае пузырь не может полноценно выполнять свои функции, что приводит к нарушению процесса скопления и выведения мочи, что становится причиной нежелательных эффектов.
Причины
Специалисты выделяют врожденную или приобретенную деформацию мочевого пузыря. Патология может развиваться под воздействием разнообразных провоцирующих факторов.
Врожденная форма заболевания диагностируется у новорожденных детей на фоне генетических нарушений.
Если при внутриутробном развитии наблюдается неправильное развитие, то это становится причиной патологии. Она появляется, если повреждается связочный аппарат органа.
Если в соседних органах протекают заболевания воспалительного характера, то это становится причиной патологического процесса. Достаточно часто причины патологии заключаются в воспалении органа и циститах.
Если хронически нарушается отток мочи, то это приводит к заболеванию. При наличии камней и конкрементов в мочеотделительной системе диагностируют заболевание.
Если в органе развиваются опухоли доброкачественного или злокачественного характера, то это приводит к заболеванию. При травмировании в связочном аппарате органа диагностируют болезнь.
Существует множество причин появления деформации мочевого пузыря, которые необходимо в обязательном порядке определять для назначения адекватного лечения.
Симптомы патологий
Патология сопровождается соответствующими признаками. В большинстве случаев наблюдается появление ложных признаков к мочеиспусканию.
Пациенты жалуются на возникновение постоянного ощущения, что мочевой пузырь заполнен. Если наблюдается изменение формы органа, то это сопровождается неполным опорожнением.
При заболевании наблюдается не только физический, но и психологический дискомфорт. Во время протекания болезни наблюдается болезненность внизу живота.
Также патологический процесс может сопровождаться другими симптомами, которые напрямую зависят от причины появления патологии.
У женщин мочевыводящий канал имеет иное строение, именно поэтому заболевание характеризуется своими особенностями. Деформация является вполне нормальным процессом при беременности, что объясняется давлением на него растущей матки.
После родовой деятельности может быть травма или изгиб органа. После повреждения слизистой оболочки она может возвращаться в нормальное состояние.
Диагностика
Для того чтобы назначить адекватную терапию заболевания, необходимо провести соответствующую диагностику. На начальных этапах проводится сбор анамнеза и осмотр пациента.
Для того чтобы подтвердить диагноз, рекомендовано применение достаточно информативного метода – ультразвукового исследования.
С его помощью осуществляется определение формы органа и степени сокращения его мышц. Также благодаря диагностике осуществляется обнаружение конкрементов.
Если с помощью УЗИ не удается создать целостную картину патологии, то пациенту рекомендуется проведение магниторезонансной томографии.
С помощью данного метода проводится определение деформаций и аномалий в работе органа. Данный метод исследования является совершенно безвредным, что предоставляет возможность его неоднократного проведения различным категориям пациентов.
Для постановления диагноза рекомендовано использование цистоскопии, которая проводится с помощью специального инструмента – цистоскопа. Его вводят внутрь органа, что дает возможность визуальной оценки его состояния и определения нарушений.
Для того чтобы определить антитела к другим возможным заболеваниям пациенту рекомендована сдача анализов урины и крови. Достаточно часто для диагностики патологии пациентам делают назначение рентгена, при котором используется контрастирование.
В период диагностики необходимо учитывать сопутствующие заболевания и жалобы больного. В ходе проведения обследования человеку обследуют регионарные органы, что позволит определить в них новообразования злокачественного харак4тера, которые могут пускать метастазы в орган.
Диагностические мероприятия необходимо проводить в обязательном порядке, что даст возможность разработать эффективную схему нарушений.
Лечение
Терапия патологии назначается в соответствии с причиной ее возникновения. Если деформация наблюдается на фоне новообразований в органе, то их необходимо удалять хирургическим путем.
При злокачественной опухоли, которая характеризуется метастазированием в мышечные слои, проводится полное удаление органа. После этого осуществляется проведение пластической операции, с помощью которой формируется новая уринозная полость.
При возникновении заболевания на фоне мочекаменной болезни изначально рекомендовано проведение медикаментозной терапии. Благодаря специальным лекарствам будут рассасываться и дробиться крупные камни.
При неэффективности консервативной терапии рекомендовано проведение операции. В период развития воспалительных процессов рекомендовано использовать противовоспалительные препараты, которые назначаются доктором.
Если деформация протекает у пациентов преклонного возраста, то решить проблему зачастую получается с помощью гимнастики Кегеля. У представительниц слабого пола в послеродовой период патология носит временный характер и зачастую проходит самостоятельно по истечению определенного времени.
Если заболевание развивается на фоне цистита, то его лечение рекомендовано проводить с применением лекарств, которые обладают противовоспалительными свойствами. При кисте пациентам показано хирургическое вмешательство.
Профилактика
Во избежание развития патологии рекомендовано своевременно проводить его профилактику. Пациент должен вести активный образ жизни, что устранит возможность застоя в органах малого таза.
Отличным профилактическим средством является здоровое питание. Пациент должен в обязательном порядке придерживаться питьевого режима. В данном случае ему рекомендуется выпивать 2 литра воды в день.
Опорожнение мочевого пузыря человеком должно проводиться своевременно при появлении первых позывов. Если в организме протекают воспалительные процессы, то их рекомендовано своевременно лечить.
Категорически запрещается регулярный прием алкогольных напитков в чрезмерных количествах. Во избежание развития заболевания пациент должен регулярно заниматься гимнастикой.
Это объясняется тем, что уринозная полость состоит из мышц, которые могут ослабевать при недостаточных физических нагрузках.
Если у пациента наблюдается дистрофия мышц или он находится в преклонном возрасте, то ему необходимо обязательное выполнение гимнастических упражнений. Это позволит держать мышцы в тонусе, что позволит избежать деформации этого органа.
Если заболевание было диагностировано, и пациент прошел успешную терапию, то ему рекомендовано прохождение ежегодных профилактических осмотров.
Человек должен регулярно принимать витаминные препараты, что обеспечит нормальную работоспособность иммунной системы.
Деформацию уринозной полости могут диагностировать в любом возрасте. Это серьезное заболевание, которое вызывает дискомфорт и неудобства. Если у человека появляются первые его признаки, то он должен обратиться за помощью к специалисту.
Уролог или андролог назначит больному соответствующие диагностические мероприятия, что позволит определить причину заболевания. Лечение патологии проводится в соответствии с вызванной причиной и индивидуальными особенностями больного.
Нейрогенный мочевой пузырь у детей
Нейрогенный мочевой пузырь у детей – функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Нейрогенный мочевой пузырь у детей – резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии – задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана – детрузорно-сфинктерная диссенергия, синдром Очоа – урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет – оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза – десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Деформация мочевого пузыря: что это, причины, симптомы и лечение
Мочевой пузырь – это мышечный орган, входящий в состав мочевыделительной системы. В его функции входит накопление, хранение и выведение урины. Взаимодействие с почками осуществляется при помощи мочеточников. Нарушение функционирования характеризуется неприятными симптомами.
Даже у здорового человека, не имеющего патологий, форма органа может быть различной. В наполненном состоянии он приобретает грушевидную форму, а при опустошении напоминает блюдце. Также форма зависит и от пола человека.
Деформация мочевого пузыря
Деформация мочевого пузыря – это изменение его формы вследствие заболеваний, травм или провоцирующих факторов. Это способствует нарушению функций мочевого пузыря. Из-за такой патологии могут возникнуть серьезные последствия. При ее появлении необходимо как можно раньше обратиться к врачу и пройти курс терапии.
Причины
Привести к такой патологии может множество причин.
Одни являются врожденными, а другие приобретаются в процессе жизни.
- Врожденная деформация. Диагностируется у новорожденных детей и младенцев. Вызвана генетическим сбоем или нарушением развития мочевыводящей системы в период внутриутробного развития.
- Нарушение связочного аппарата. Связки и мышцы позволяют фиксировать орган на определенном уровне. При нарушении функционирования связок происходит деформация, опущение органа, снижение тонуса, а также недержание мочи.
- Воспалительные заболевания мочевого пузыря. Цистит или туберкулез мочевого пузыря.
- Воспаления близлежащих органов.
- Нарушение оттока мочи. При постоянном переполнении мочевой пузырь увеличивается в размерах, вследствие чего образуются складки на стенках.
- Новообразования и образование камней. Со временем опухоли и камни становятся больше и производится давление на стенки. В процессе постоянного воздействия изменяется его форма.
Деформация во время беременности
Отдельно следует выделить случай, когда у женщины деформация пузыря происходит по причине беременности. В процессе увеличения плода и матки, органы брюшной полости сдвигаются. Плод начинает давить на орган, и на позднем сроке беременности он может деформироваться до вытянутой формы.
Также есть риск появления деформации в процессе родов. Поза женщины является нефизиологической, что иногда приводит к нарушениям и деформации органов.
Клиническая картина
При такой патологии симптомы проявляются практически сразу.
Следует обратить внимание на следующие проявления:
- Ложные позывы в туалет.
- Чувство неполного опорожнения.
- Чувство постоянной наполненности мочевого пузыря.
- Боли внизу живота.
- Чувство дискомфорта.
Это основная симптоматика патологии. Однако стоит учитывать, что кроме данных проявлений имеются и другие. Они зависят от причины, способствующей появлению деформации.
Методы диагностики
При подозрении на деформирование мочевого пузыря нужно выявить причину и своевременно начать лечение, чтобы избежать осложнений.
На сегодняшний день существует множество современных способов диагностики.
- УЗИ. Доступный и самый распространенный метод исследования, способный визуализировать орган. При его проведении можно рассмотреть степень деформации, форму, наличие камней и застой урины.
- МРТ. Применяется для уточнения результатов УЗИ. Более точный и информативный метод. Позволяет определить истинную причину патологии, а также локализацию опухолей и их размеры.
- Цистоскопия. Цистоскоп – это специальный инструмент, который врач вводит через мочеиспускательный канал. С его помощью можно рассмотреть стенки органа изнутри.
- Рентгенография с контрастным веществом. Информативный метод, способный выявить деформацию мочевого пузыря. В настоящее время проводится достаточно редко из-за большого количества противопоказаний и побочных эффектов.
Кроме инструментальных методов исследования проводится общий анализ крови. Он необходим для выявления воспалительных процессов в организме.
Методы лечения
Если диагноз подтвердился после проведенных исследований и основная причина была выявлена, то врач назначает лечение. Методы лечения подбираются индивидуально. Схема лечения направлена на истинную причину, которая привела к патологии.
Если деформация вызвана появлением новообразований, то назначается хирургическое вмешательство. Оно подразумевает удаление опухоли. Если опухоль больших размеров, то может потребоваться удалить весь орган. Далее назначаются операции для формирования искусственного мочевого пузыря.
При мочекаменной болезни сначала назначается медикаментозное лечение. В большинстве случаев камни исчезают или уменьшаются, а затем выходят. Если такая терапия не оказала должного результата, то назначается хирургическое вмешательство.
При воспалительных заболеваниях назначается только медикаментозная терапия. При внелегочном туберкулезе назначаются сильные антибиотики, которые следует принимать долгое время.
Если деформация вызвана нарушением связочного аппарата и мышц, то назначаются упражнения Кегеля. Они помогают повысить тонус мочевого пузыря и привести его в норму.
При беременности и родах лечение не требуется. Как правило, через некоторое время у женщины форма мочевого пузыря восстанавливается самостоятельно.
Профилактика
Для предупреждения появления деформации врачи рекомендуют:
- Вовремя лечить заболевания мочеполовой системы.
- Правильно питаться.
- Отказаться от вредных привычек.
Активный образ жизни также необходим в профилактике. Это позволяет избежать застоя крови в малом тазу. Диета и достаточное потребление жидкости позволяют своевременно опорожняться мочевому пузырю без последствий.
Полезными являются упражнения для укрепления тазовых мышц. Особенно это нужно пожилым людям, так как с возрастом мышцы ослабевают. Это поможет держать мочевой пузырь в тонусе и отдалить возможное появление деформации.
При успешно проведенном лечении данной патологии, следует ежегодно проходить профилактические осмотры. Также следует укреплять организм с помощью витаминов.
Таким образом изменения в мочевом пузыре довольно неприятное явление. У человека появляется сильный дискомфорт, который мешает совершать обыденные дела.
При подозрении на наличие патологии, следует обратиться к доктору. В будущем без должного лечения она может принести массу неудобств и серьезных последствий.