Пневмония у ребенка 5 лет симптомы и лечение
Симптомы пневмонии у детей
Пневмония – одно из наиболее часто встречаемых заболеваний дыхательной системы в детском возрасте. По статистике, составляет до 80% всех легочных патологий и в ряде случаев может закончиться летальным исходом. Заболевание представляет собой инфекционно-воспалительное поражение легких, сопровождающееся синдромом дыхательных расстройств. Вовремя обнаруженные признаки пневмонии у ребенка и грамотно составленное лечение увеличивает шансы на положительный исход.
Что вызывает пневмонию
Заболевание может возникнуть на фоне травм, пищевого отравления, оперативного вмешательства, когда наблюдается снижение иммунитета. Причины пневмонии связаны с болезнетворными бактериями (стрептококками, стафилококками, пневмококками), грибками. Учитывая различную природу развития патологического процесса, выбор наиболее эффективного лечения требует соответствующего подхода.
Чаще всего происхождение пневмонии встречается:
- Бактериальное. Возникает как в качестве осложнения, возникшего в результате перенесенного заболевания, так и самостоятельно. Схема лечения подразумевает обязательную антибактериальную терапию.
- Вирусное. Встречается в 60% случаев и представляет наиболее легкую форму пневмонии.
- Грибковое. У детей заболевание, вызванное грибками, выявляется редко. Обычно возникает в результате злоупотребления антибиотиками.
К факторам, провоцирующим развитие пневмонии, относятся:
- Переохлаждение.
- Перенесенное ОРВИ.
- Попадание кусочков пищи или инородных предметов в дыхательные пути.
- Авитаминоз.
- Стрессовая ситуация.
- Ослабленный иммунитет.
У детей 2–3 лет и младше наиболее часто пневмония возникает на фоне таких заболеваний, как бронхит, грипп, ОРВИ, ангина. Мускулатура дыхательной системы у малышей еще недостаточно развита. Поэтому при усилении выработки слизи, которое происходит при названых патологиях, ребенок не может самостоятельно очистить от нее дыхательные пути с помощью кашля. Мокрота накапливается в бронхах, что ведет к нарушению вентиляции, оседанию возбудителей в легких. Они начинают усиленно размножаться, что приводит к развитию воспалительного процесса.
Первые симптомы
Пневмония у детей проявляется в зависимости от характера патологии. При крупозной форме, когда поражается одна доля легкого, происходит резкий подъем температуры – до 40⁰С. На теле может появиться сыпь, ребенок жалуется на возникающую при кашле болезненность в области брюшины и грудной клетки. Стафилококковый тип чаще наблюдается у детей до года и характеризуется наличием рвоты, одышки, хрипов. При сегментарном виде легкие поражаются частично. Основные признаки – нарушение сна, отсутствие аппетита, слабость, повышение температуры до 38⁰С.
Важно! Симптомы пневмонии у детей могут проявиться не сразу, что не всегда позволяет вовремя обнаружить коварную болезнь. Внимательные родители замечают самые первые признаки, вызывающие подозрение на пневмонию.
В разном возрасте они имеют свои особенности. Как проявляются симптомы заболевания грудничков:
- Резкий подъем температуры.
- Синюшность кожных покровов.
- Скопление мокроты в легких, кашель.
- Раздражительность, сонливость.
- Учащенное дыхание.
Немногим отличается начало заболевания в подростковом возрасте. Кашель может быть различного типа – сухим или влажным. Мокрота появляется, когда воспалительный процесс захватывает бронхи. Присутствуют мелкопузырчатые хрипы, тахикардия, наблюдается посинение губ, дыхательная недостаточность, высокая температура держится до трех дней.
Ключевым симптомом пневмонии является одышка. Сохранение ее после прохождения лечения говорит о том, что инфекция остается и требуется проведение дополнительного обследования.
Характерные признаки различных видов пневмонии
В зависимости от очага поражения выделяют несколько типов заболевания, каждый из которых имеет свои характерные особенности.
Бронхопневмония
Чаще встречается у детей младше 3 лет. Представляет собой острое воспаление стенок бронхиол, спровоцированное стафилококками, стрептококками, пневмококками, которые активизируются при некоторых заболеваниях. Симптомы бронхиальной пневмонии:
- Кашель.
- Головокружение.
- Аритмия.
- Одышка.
- Хрипы при дыхании.
- Головные боли.
- Повышение температуры до 39⁰С.
Лабораторные исследования могут выявить лейкоцитоз.
Двусторонняя пневмония
Особенностью заболевания является наличие воспаления в нижних отделах легких, что затрудняет газообменные процессы. Характерные признаки двусторонней пневмонии:
- Сохранение высокой температуры на протяжении более 3 суток.
- Влажный кашель, при котором возникают болезненные ощущения в нижней части грудной клетки.
- Спустя неделю после перенесенного ОРВИ состояние ребенка ухудшается.
- Дыхание затруднено, сопровождается хрипами. Частота его превышает 40 вдохов в минуту.
Правосторонняя пневмония
Наиболее частая форма заболевания, что связано с анатомией бронхиального древа, расположенного в правой части. Благодаря направленности его косо сверху вниз вирусы беспрепятственно перемещаются в нижний отдел легкого. Основные симптомы при воспалении:
- Кашель с обильным выделением мокроты.
- Повышенная потливость.
- Учащенное сердцебиение.
- Посинение кожных покровов в носогубной области.
- Лейкоцитоз (определяется при проведении анализа крови).
Левосторонняя пневмония
Представляет более серьезную опасность в отличие от предыдущих форм. Последствия левосторонней пневмонии в некоторых случаях бывают необратимы. Патология развивается на фоне перенесенного заболевания (ОРВИ, бронхита). Ослабленный иммунитет не в силах противостоять болезнетворным микроорганизмам. Не всегда удается приступить к своевременному лечению из-за слабовыраженных симптомов.
Нельзя оставлять без внимания следующие состояния:
- Тошнота.
- Боль в левой части грудной клетки.
- Влажный кашель с отделением мокроты, которая при развитии воспалительного процесса может включать гной с примесями крови.
- Резкий подъем температуры, сопровождающийся сильным ознобом.
- Боль, возникающая при глубоком вдохе, возможна кратковременная потеря сознания.
Прикорневая пневмония
При данной форме поражается область корневой части легкого – зона вхождения в главный бронх артерий, лимфатических сосудов, нервных сплетений.
Особенности клинической картины:
- Одышка.
- Высокая температура.
- Бессонница, нарушение сна.
- Головная боль.
- Повышенное потоотделение.
- Слабость.
При разном типе пневмонии симптомы у детей отличаются. В каждом случае требуется специфическое лечение, поэтому важнейшей задачей является установление точного диагноза.
Особенности протекания заболевания у детей в грудном возрасте
Характерные симптомы пневмонии у ребенка до года имеют некоторые отличия. Родителям следует обратить внимание на дыхание, по частоте которого можно определить наличие воспалительного процесса. Признаком пневмонии является количество дыхательных движений, превышающих норму. Для детей до 2 месяцев она составляет 50 вдохов за одну минуту, от 2 месяцев до года – норма до 40 вдохов. Одышкой считается превышение этих показателей.
Присмотревшись внимательно к коже между ребрами, можно заметить, как она втягивается при вдохе. Обычно это происходит с одной стороны пораженного легкого.
Важнейшим признаком при пневмонии считается посинение кожи в области верхней губы, сигнализирующее о дыхательной недостаточности. Иногда цианоз может наблюдаться на всем теле.
Диагностика заболевания
При обнаружении малейшего подозрения на пневмонию требуется немедленно показать ребенка врачу. Выявить наличие воспалительного процесса, определить его характер и причины помогает тщательный сбор анамнеза. Он проводится на основании опроса ребенка, родителей. В процессе беседы устанавливаются жалобы, беспокоящие маленького пациента, время обнаружения первых симптомов, наличие аллергических реакций, перенесенные заболевания. При визуальном осмотре врач определяет признаки дыхательной недостаточности, интоксикации, хрипы и другие характерные проявления пневмонии.
Немаловажную часть диагностики составляют различные методы исследования, помогающие определить возбудителя пневмонии:
- Биохимический анализ крови. О наличии воспалительного процесса говорит повышение таких показателей, как СОЭ (более 20 мм/ч), количество лейкоцитов (свыше 30000/мкл), снижение уровня гемоглобина.
- Посев мокроты.
- Посев крови, позволяющий исключить сепсис.
- Серологический анализ, выявляющий наличие иммуноглобулинов.
- Соскоб задней стенки глотки для исследования с целью обнаружения ДНК и РНК возбудителя.
При подозрении на пневмонию назначается легочная рентгенография, помогающая установить точный диагноз и определить степень поражения органов дыхания.
Общие принципы лечения
Основа терапии при пневмонии – антибиотики. Именно отсутствие этих препаратов несколько десятков лет назад был причиной высокой смертности от воспаления легких.
Важно! Не стоит рассчитывать на эффективность народных средств и различных домашних методов, рискуя здоровьем малыша. Только строгое соблюдение всех рекомендаций врача поможет справиться с болезнью.
Антибиотики призваны устранить возбудителя, вызвавшего заболевание. Выбор лекарственного препарата осуществляется только врачом. Самолечение в данном случае особенно недопустимо. Принимается препарат строго по графику с перерывом в 12 или 8 часов. Обычно назначаются пенициллины и цефалоспорины курсом 7 дней, а также макролиды (5 дней). Об эффективности того или иного препарата можно судить лишь спустя 72 часа. Она выражается в улучшении самочувствия, появлении аппетита, уменьшении одышки.
Лечение антибиотиками приводит к нарушению микрофлоры кишечника. В связи с этим назначаются пробиотики. Для выведения токсинов после антибактериальной терапии назначаются сорбенты.
Применение жаропонижающих средств обосновано только в случае, если температура превышает 39⁰С (для грудных детей – более 38⁰С). Повышение температуры сопровождается усиленной выработкой антител, что помогает быстрее справиться с патогенными микроорганизмами, вызвавшими заболевание.
Необходимо обеспечить ребенку правильное питание. Насильно кормить малыша недопустимо. Отсутствие аппетита объясняется повышенной нагрузкой, которая приходится на печень в процессе борьбы с инфекцией. Пища должна быть легкоусвояемой. Подойдут жидкие каши, овощные супы, паровые котлеты, картофель отварной, фрукты, овощи. Рекомендуется обильное питье – соки (особенно яблочный, морковный), настой шиповника, чай с малиной.
Обязательным элементом ухода за больным ребенком является ежедневное проветривание помещения, влажная уборка.
Возможные осложнения
Своевременно начатое лечение (в первые 1–2 дня после обнаружения первых симптомов) ведет к полному выздоровлению без остаточных явлений. Пневмония, симптомы и лечение которой упущены, может иметь достаточно серьезные последствия. Степень их выраженности зависит от типа возбудителя заболевания.
Все осложнения можно разделить на:
- Легочные – абсцесс, воспаление, отек, пневмоторакс (проникновение в плевральную полость воздуха).
- Кардиологические. К ним относится эндокардит, сердечная недостаточность, миокардит.
- Системные – сепсис, нарушение свертываемости и микроциркуляции крови в органах.
Восстановление слизистой происходит медленно. Поэтому некоторое время после выздоровления ребенок может покашливать. Ускорить его прекращение поможет общее закаливание.
Профилактика пневмонии
Для ребенка первого года жизни разработана специальная прививка, позволяющая избежать воспаления. К прочим профилактическим мероприятиям относятся:
- Исключение переохлаждения ребенка.
- Полноценное питание, включающее необходимые для растущего организма витамины и микроэлементы.
- Проведение общих закаливающих процедур – воздушных и водных.
- Ежедневные прогулки на свежем воздухе, проветривание помещения.
- Своевременное обращение к врачу при простудных заболеваниях.
- Правильный уход за ребенком.
- Любой очаг инфекции нужно своевременно устранять, независимо от того, где он находится.
- Ограничить контакты ребенка с заболевшими людьми.
- В период массовых заражений не посещать с ребенком общественные места.
- Родителям следует отказаться от курения. Сигаретный дым наносит огромный вред малышу, превращая его в пассивного курильщика.
Не стоит забывать о том, что пневмония может угрожать жизни ребенка. Лучшей защитой от заболевания является забота о здоровье малыша с самого раннего детства.
Видео
Пневмония у детей – симптомы и лечение
Воспаление легких у детей, или пневмония, является острым инфекционным заболеванием, при котором в тканях легких происходят воспалительные процессы.
Во всем мире каждые 20 секунд пневмония уносит жизнь одного ребенка.
98% смертей припадает на развивающиеся страны, где сложно провести диагностику ребенку. Поэтому надо очень серьезно подойти к лечению этой болезни.
Признаки воспаления легких
В отличие от взрослых, дети с воспалением легких могут не кашлять и не страдать от лихорадки.
Иногда у них наблюдаются относительно слабые признаки инфицирования. Из-за слабо развитой иммунной системы, дети рискуют заразиться.
Итак, признаки воспаления легких у детей могут быть не такими, как у взрослых.
Пневмония – симптомы у детей
Симптомы пневмонии у детей отличаются в зависимости от возраста и типа патогенного организма, который заразил легкие.
Симптомы при бактериальном воспалении легких у детей
Такую пневмонию провоцируют патогенные микроорганизмы, в том числе микоплазмы и хламидии, гемофильная палочка, стафилококк, палочка Клебсиелла пневмония (Klebsiella pneumoniae).
Симптомы слабые, поэтому заболевание не всегда можно заподозрить на ранней стадии. Этот тип воспаления легких распространен среди детей школьного возраста.
Больной ребенок, который ходит в школу, через некоторое время может наблюдать у себя следующие симптомы:
- Повышение температуры тела выше 38 градусов;
- Сухой кашель;
- Головную боль;
- Усталость.
Микоплазменная пневмония появляется у 15-50% зараженных взрослых, среди школьников этот показатель выше. Патогенные бактерии распространяются летом или осенью.
Вспышка заболевания может произойти внутри групп, где происходят тесные контакты – в лагере, на кружках, тренировках. Дети часто приносят эту болезнь из коллективов домой, подвергая риску всех членов семьи.
Симптомы при вирусной пневмонии у детей
Вирусы часто являются возбудителями пневмонии у детей возрастом от 4 месяцев до 5 лет.
У больных детей появляются симптомы, напоминающие простуду или грипп:
- болит горло,
- появляется кашель,
- поднимается температура тела до 39 о С и выше,
- закладывает нос.
Также дети теряют аппетит, у них бывает понос, чувствуется нехватка энергии и усталость.
Признаки тяжелой формы воспаления легких у детей
Тяжелую форму пневмонии могут спровоцировать бактерии Pseudomonas aeruginosa. Болезнь чаще встречается у детей среднего школьного возраста и подростков.
Тяжелая форма пневмонии развивается быстрее, чем воспаление легких от простуды или гриппа, и характеризуется более сложными признаками симптомами:
- Высокой температурой;
- Кашлем с желтоватым или зеленым гноем;
- Интенсивным потением или ознобом;
- Рефлекторной гиперемией кожи;
- Голубоватым оттенком губ или ногтей;
- Хрипами;
- Затрудненным дыханием.
Признаки пневмонии у новорожденных детей и грудничков
Младенцы не в состоянии рассказать о своем самочувствии. Из-за этого труднее определить болезнь.
Тем не менее, следующие признаки и симптомы могут указывать на то, что ребенок заболел воспалением легких:
- Бледность кожи;
- Апатия, вялость;
- Малыш плачет больше, чем обычно;
- Плохо ест;
- Становится раздражительным и беспокойным;
- У ребенка рвота.
Диагностика воспаления легких у детей
Признаки и симптомы пневмонии часто являются неспецифическими и изменяются в зависимости от возраста ребенка и инфекционных организмов, участвующих в заражении.
Наблюдение за дыхательными усилиями ребенка во время медицинского обследования, является важным шагом в диагностике пневмонии.
Всемирная организация здравоохранения (ВОЗ) обозначила пороговые значения частоты дыхания для определения пневмонии у детей:
- Дети в возрасте до 2-х месяцев: больше или равно 60 вдохов/мин;
- Дети в возрасте 2-11 месяцев: более или равно 50 вдохов/мин;
- Дети в возрасте 12 месяцев-5 лет: более или равно 40 вдохов/мин.
Оценку насыщения кислородом с помощью пульсоксиметрии следует проводить в начале диагностирования, когда присутствуют респираторные симптомы.
Цианоз может присутствовать в тяжелых случаях.
Капнография может быть полезна при лечении детей с потенциальной дыхательной недостаточностью.
Также могут быть использованы и другие диагностические исследования:
- Аускультация с помощью стетоскопа;
- Серологический анализ;
- Бакпосев мокроты;
- Общий анализ крови;
- Рентгенография грудной клетки;
- Ультразвуковая эхография.
Новые данные показывают, что ультразвуковое исследование точно ставит диагноз в большинстве случаев пневмонии у детей.
Ультразвук может в конечном итоге заменить рентген для диагностики.
Дети, которых ранее госпитализировали, часто лечились антибиотиками, страдали от астмы, не были вакцинированы от кори, ветряной оспы, коклюша, гриппа типа В или сезонного гриппа, подвергаются большему риску развития пневмонии.
Единственный способ, чтобы узнать достоверно, есть ли у ребенка пневмония, это вызывать врача. Педиатр или врач общей практики может проверить присутствие жидкости в легких ребенка, применяя стетоскоп или рентген диагностику.
Обращая внимание на раннюю симптоматику пневмонии у ребенка, родители могут избежать его госпитализации.
Лечение пневмонии у детей
Пневмония может прогрессировать очень быстро среди детей, особенно среди тех, кто переболел инфекционными заболеваниями.
Если у ребенка наблюдается лихорадка, затрудняется дыхание (особенно если ребенок быстро дышит), рвота – нужно сразу вызывать экстренную медицинскую помощь.
Первая помощь
Начальные приоритеты при лечении детей с пневмонией включают выявление и лечение респираторного расстройства, гипоксемии и гиперкапнии.
Ребенок с затруднительным дыханием требует немедленной респираторной поддержки.
Дети, которые страдают от тяжелой дыхательной недостаточности, должны пройти интубацию, поскольку они не в состоянии поддерживать оксигенацию или потеряли сознание.
Повышенные требования респираторной поддержки, такие как увеличение концентрации вдыхаемого кислорода, вентиляции с положительным давлением обычно требуется до начала восстановления.
Лечение пневмонии у детей антибиотиками
Большинство детей с диагнозом пневмонии в амбулаторных условиях лечатся пероральными антибиотиками или инъекциями.
Высокие дозы Амоксициллина используются в качестве препарата первой линии для детей с неосложненной формой внебольничной пневмонии.
Цефалоспорины второго или третьего поколения и макролидные антибиотики, такие как Азитромицин, приемлемы в качестве альтернативы.
Комбинированная терапия (Ампициллин, Гентамицин, Цефотаксим), как правило, используются в начальной стадии лечения новорожденных и детей раннего возраста.
Госпитализированных маленьких пациентов могут лечить Пенициллином узкого спектра, таким как Ампициллин.
Выбор агента и дозировки может варьироваться в зависимости от местных ставок сопротивления (высокие показатели среднего или стойкого пневмококка могут потребовать более высокой дозировки Ампициллина для преодоления измененного пенициллин-связывающего белка, который является причиной стойкого пневмококка).
В тех районах, где сопротивление очень высокое (> 25% штаммов, являющихся нечувствительными), вместо указанных препаратов могут использоваться цефалоспорины третьего поколения.
Дети школьного возраста могут получать макролиды для лечения атипичных инфекций.
Хотя фторхинолоны будут охватывать все респираторные патогены детских инфекций, они имеют значительные побочные эффекты, включая краткосрочные повреждения сухожилия и долгосрочное воздействие на устойчивость к антибиотикам. Они должны быть зарезервированы для тех случаев, в которых другие методы лечения не подошли.
Дети, которые являются инфицированными, должны получать антибактериальную терапию, которая включает в себя Ванкомицин и третье поколение Цефалоспоринов (особенно в тех случаях, где определена устойчивость к пенициллину у пневмококков и метициллин-резистентного золотистого стафилококка).
Видео – Пневмония: симптомы у детей. Доктор Комаровский.
Профилактика пневмонии у детей
Помимо предотвращения инфекционных контактов (хотя это трудно для многих семей), вакцинация является основным способом профилактики. Очень часто воспаление легких появляется как осложнение после гриппа.
Вакцина против гриппа рекомендуется для детей в возрасте от 6 месяцев и старше. Пневмококковая конъюгированная вакцина рекомендуется для всех детей в возрасте до 5 лет.
23-валентная пневмококковая полисахаридная вакцина рекомендуется для детей 24 месяцев и старше, которые подвергаются высокому риску пневмококковых заболеваний.
Перед вакцинацией следует обязательно обследоваться у врача.
Лечение пневмонии у детей в домашних условиях
Заболевание, сопровождающееся воспалением легочной ткани, может вызывать осложнения, которые особенно опасны для детей, поэтому диагностика и терапия недуга должны проводиться своевременно и грамотно. Лечение пневмонии у детей в домашних условиях возможно, если заболевание протекает в легкой форме, при точном соблюдении назначений врача.
Можно ли лечить пневмонию у ребенка дома
Решение о том, где проводить терапию заболевания, принимает врач. Он учитывает такие факторы, как возраст ребенка, интенсивность симптомов, особенности недуга и тип возбудителя.
Лечить пневмонию в домашних условиях у детей можно в случаях, если:
- возраст ребенка более 3 лет;
- отсутствуют осложнения заболевания;
- нет нарушения функции дыхания, при котором воздухоносные органы не могут поддерживать нормальный газообмен;
- у ребенка отсутствуют признаки интоксикации, такие как головная боль, тошнота, рвотные позывы, одышка, судороги и потеря сознания;
- есть возможность поддерживать необходимые для выздоровления ребенка условия – регулярно проветриваемое помещение с увлажненным;
- воздухом, ежедневная влажная уборка, спокойная обстановка, качественное, легкоусвояемое питание;
- родители готовы и способны тщательно следить за состоянием ребенка, регулярно измерять температуру и точно соблюдать график приема лекарств.
Когда лучше лечь в стационар
Помещение ребенка в стационар необходимо, если заболевание проходит в тяжелой форме или началось развитие осложнений – отмирание тканей, образование гнойных абсцессов, вовлечение в патологический процесс серозной оболочки легкого (плевры), скопление в полости между ее листками воздуха, вызывающего гипоксию. Заболевание с осложненным течением сопровождается высокой температурой, которую бывает трудно сбить, сильным обезвоживанием, нарушением дыхательной функции, обмороками. Госпитализация ребенка в больницу необходима, если пневмония распространилась на две и более доли органа.
У детей первого года жизни к факторам риска развития тяжелой формы заболевания относят наличие внутриутробной инфекции и врожденных пороков, дефицита массы тела, поражений головного мозга. При сопутствующих хронических недугах органов дыхания, почек, печени или сердца, иммунодефиците, а также если терапия заболевания не принесла результата в течение 2–3 суток, ребенку показана госпитализация.
Как можно лечить ребёнка в домашних условиях
Лечение заболевания у ребенка дома допустимо только с разрешения лечащего врача. Он определяет схему терапии, которой родителям необходимо строго придерживаться. Помимо медикаментозных средств, чье действие направлено на подавление возбудителя и устранение сопутствующих признаков, для лечения заболевания широко используют физиотерапию, рецепты народной медицины, массаж. Эти вспомогательные методы помогают улучшить самочувствие малыша и ускорить выздоровление.
Приём препаратов
Основой терапии заболевания является подавление его возбудителя. Чаще недуг вызывают вредоносные бактерии – пневмококк, стафилококк, микоплазма, гемофильная и синегнойная палочки. В этом случае, чтобы вылечить заболевание, назначаются антибактериальные препараты. Применяют антибиотики широкого спектра ряда пенициллинов, цефалоспоринов и макролидов (Цефтриаксон, Эритромицин, Кларитромицин, Амоксициллин), иногда назначается их комбинированный прием. Если спустя 48–72 часов после начала лечения улучшений не наблюдается, медикамент подлежит замене, поскольку это означает, что средство неэффективно по отношению к возбудителю, и терапия заболевания непродуктивна.
Недуг, вызванный грибковой инфекцией, лечится с помощью антимикотических препаратов (Кетоконазол, Флуконазол). Если возбудитель заболевания – вирус, применяют противовирусные медикаменты (Реленза, Ремантадин).
Для борьбы с симптоматикой заболевания у ребенка с пневмонией применяют:
- жаропонижающие, обезболивающие препараты (Парацетамол, Нурофен);
- бронхолитики, снимающие спазмы бронхов, позволяя увеличить их просвет и нормализовать дыхание;
- иммуностимулирующие препараты (Иммунал);
- пробиотики для нормализации микрофлоры кишечника, которая страдает при применении антибиотикотерапии (Лактобактерин, Бифидумбактерин);
- муколитические и отхаркивающие препараты, действие которых направлено на уменьшение вязкости слизистого секрета и ускорение его выведения (Бромгексин, Геделикс, Мукалтин);
- гормональные препараты, снижающие отечность (Дексаметазон).
Физиотерапия
Физиотерапия используется в лечении недуга в качестве вспомогательного средства. При наличии специальных приборов в домашних условиях разрешено применять:
Магнитотерапия
- Ингаляции. Обеспечивают транспортировку лекарственных препаратов во все отделы воздухоносной системы, способствуют снятию бронхоспазмов и улучшению отхождению секрета из легких.
- Магнитотерапию. Благодаря воздействию электромагнитного поля улучшается циркуляция крови, замедляется патогенный процесс, снижается вязкость мокроты.
- Ультрафиолетовое облучение. Стимулирует кровообращение, оказывает противовоспалительный эффект, улучшает функционирование органов дыхания.
- КУФ-терапию. Коротковолновое ультрафиолетовое излучение губительно воздействует на патогенные микроорганизмы, вызывающие недуг.
Лечебный массаж
Массаж при заболевании помогает быстро вывести слизь, активизировать циркуляцию крови, повысить мышечный тонус, нормализовать дыхательную функцию и улучшить состояние малыша. Дренажный массаж проводят, когда ребенок лежит на животе, под грудь подкладывают подушку. По обе стороны от позвоночника малыша от поясницы к плечам делают поглаживающие движения, затем они сменяются на пощипывающие. Далее следуют постукивания ребром ладони, которые проводят по диагональным линиям снизу вверх. Давление не должно быть слишком сильным. Процедура завершается легкими поглаживаниями.
Перкуссионный массаж
Перкуссионный массаж предполагает использование постукивающих движений, направленных вверх и вниз вдоль позвоночника ребенка, и от него к бокам. Сеанс длится 10–15 минут. Проведение процедуры противопоказано при лихорадке и поражениях кожи. После массажа у малыша обычно усиливается кашель, поскольку начинается усиленное отхождение слизи.
В домашних условиях при лечении недуга у ребенка применяют баночный массаж с использованием специальных банок из стекла или силикона, которые при постановке на кожу образуют внутри себя вакуум. Движения производят по направлению от поясницы к шее, от центра грудной клетки к бокам, задействуют межреберное пространство, зону живота. Длительность процедуры – 5–7 минут, после нее ребенка отправляют в постель.
Народная медицина
Лечение недуга народными способами не отменяет необходимости медикаментозной терапии, а лишь дополняет ее. При заболевании полезны плоды шиповника и листья мать-и-мачехи, которые заваривают и употребляют внутрь. Отвар ромашки, экстракты мяты, каланхоэ эффективны при ингаляциях. Для растираний груди, спины и стоп малыша используют барсучий или медвежий жир. Сало животных, которое они запасают для зимней спячки, являются кладезем активных веществ, положительно воздействует на организм в целом и помогает бороться с заболеванием.
При пневмонии у ребенка эффективен отвар из сосновых почек, который помогает бороться с возбудителем, снять воспаление и активизировать иммунитет. Рецепт приготовления снадобья для лечения заболевания следующий: берут 1 ст. л. сырья на 0,5 л воды или молока, доводят до кипения и оставляют под крышкой на полчаса. Отвар можно принимать внутрь или использовать для ингаляций.
Чем опасно самолечение
Неправильно подобранная, несвоевременно начатая или незавершенная терапия недуга приводит к интоксикации, которая тяжело переносится детским организмом. В запущенных случаях ребенку требуется скорая госпитализация, поскольку существует риск летального исхода. Самолечение заболевания способно вызвать развитие осложнений, как легочных (воспаление плевры, гангрена, образование гнойных очагов, отек), так и внелегочных, когда патологический процесс распространяется на близлежащие органы и ткани. Наиболее опасным последствием заболевания является заражение крови, при котором патогены проникают в кровоток и разносят инфекцию по всему организму.
Терапию заболевания у ребенка амбулаторно проводят только при неосложненной форме недуга. Главное условие лечения на дому – соблюдение врачебных рекомендаций и создание благоприятной для выздоровления обстановки. Самолечение может привести к опасным последствиям, вплоть до летального исхода, поэтому первое, что должны сделать родители малыша при таких проявлениях, как вялость, лихорадка, кашель и одышка – обратиться к специалисту.
Пневмония у ребенка 5 лет симптомы и лечение
Воспаление лёгких – опасная болезнь, поэтому ее нужно уметь правильно лечить. Особенно это актуально по отношению к малышам, так как согласно статистике, каждый год во всем мире от пневмонии умирают 1,4 миллиона детей в возрасте до 5 лет. Несмотря на достижения современной медицины, воспаление легких по частоте смертельных исходов занимает первое место среди всех инфекционных заболеваний.
Пневмония или воспаление легких – это инфекционное заболевание, при котором поражаются самые нижние отделы дыхательной системы и нарушается функция легкого. Именно поэтому основным показателем пневмонии является не кашель и насморк, а одышка, потому что альвео-лярные мешочки при воспалении легких наполняются жидкостью или гноем, что затрудняет газообмен и вентиляцию в легких.
Частое и кряхтящее дыхание ребенка – серьезный повод для обращения к врачу, даже если насморка и кашля при этом у него нет. В норме частота дыхания у детей в спокойном расслабленном состоянии должно быть следующим:
– у новорожденных младше 2 месяцев – до 50 вдохов в минуту;
– у малышей от 2 месяцев и до 1 года – до 40 вдохов в минуту;
– у детей в возрасте 1-3 лет – до 30 вдохов в минуту;
– у дошколят в возрасте 3 -7 лет – до 25 вдохов в минуту;
– у школьников 7 -10 лет – до 20 вдохов в минуту.
При воспалении легких эти показатели намного больше.
Заболеть пневмонией ребенок может в любое время года, а не только зимой. Особенно опасна пневмония для малышей до 5 лет, иммунитет которых еще неокрепший, а организм их еще не умеет справляться с инфекцией.
Пневмония редко бывает самостоятельной болезнью, чаще всего она развивается на фоне бронхита, сильной простуды и заболеваний горла из-за загустевания и плохого отхождения мокроты, препятствующей вентиляции легких. Причиной развития воспаления в легких могут быть вирусы, бактерии и грибки. Встречаются и смешанные воспаления, например, вирусно-бактериальные.
По степени развития болезни пневмония может быть односторонней и двусторонней. Двусторонняя пневмония наиболее опасная, именно она является основной причиной детской смертности. К сожалению, многие родители ошибочно принимают пневмонию ребенка за обычную простуду и ждут, когда вот-вот ему станет лучше. И только тогда, когда ребенок уже становится сосвсем слабым, а его температура не падает даже после приема жаропонижающих средств, вызывают скорую помощь.
Важно: если у ребенка высокая температура, он жалуется на боль в груди при кашле и дыхании, у него одышка, то обязательно надо вызвать врача, чтобы исключить воспаление лёгких. Специфические симптомы, по которым можно заподозрить пневмонию у ребенка, следующие:
– он болеет гриппом или другой вирусной инфекцией уже 3-5 дней, а состояние его не улучшается или после незначительного улучшения температура поднялась снова;
– жаропонижающие средства малоэффективны, они сбивают температура лишь на 30-40 минут ;
– у него частое и шумное дыхание, одышка;
– он часто кашляет, попытки сделать глубокий вдох каждый раз заканчиваются кашлем;
– он слабый, постоянно спит и ничего не хочет кушать;
– кожа у него стала бледной, а губы приобрели синюшный оттенок;
– он жалуется на боль в животе и тошноту.
Для диагностики пневмонии врач прослушивает дыхание ребенка стетоскопом, дает направление на сдачу анализа крови и прохождение рентгента грудной клетки. При пневмонии прослушиваются хрипы влажные и мелкопузырчатые, а при бронхите они сухие и свистящие. В последнее время для точной постановки диагноза “пневмония” терапевты используют результаты анализа крови на С реактивный белок.
По результатам такого исследования можно определить, насколько сильно воспаление в легких. Если уровень С реактивного белка меньше 20 мг/л, то, скорее всего, у ребенка – бронхит, а воспаления в легких нет. Если же этот показатель приближается к 100 мг/л, то надо срочно сделать рентгеновский снимок, чтобы окончательно подтвердить диагноз “пневмония”.
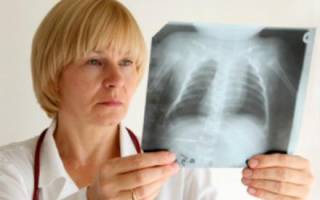
Рентгенограмма при пневмонии у ребенка.
Рентгеновский снимок – обязательный метод исследования при подозрении пневмонии (воспаления легкого).
Лечение пневмонии зависит от типа микроорганизма, который способствовал ее развитию. Вирусная пневмония, которая развивается на фоне ОРВИ, считается более легкой формы. Она не требует длительного лечения и обычно проходит вместе с вирусной инфекцией. Чего нельзя сказать о бактериальной пневмонии. Ее обязательно следует лечить антибиотиками. Они помогают не только бороться с инфекцией, но и снижают температуру. Поэтому в данном случае жаропонижающие средства врач может и не назначить.
Многие родители спрашивают врачей: “А можно ли лечить пневмонию ребенка дома?”, так как не желают оставлять его одного в больнице. Биодоступность современных антибиотиков высокая, поэтому при легких формах пневмонии врач может разрешить лечить ребенка и дома, но отказываться от госпитализации, пренебрегая врачебных рекомендаций, при воспалении легких нельзя. Особенно если родители несвоевременно вызвали терапевта и пытались лечить ребенка сами, успев дать ему попробовать 2-3 вида антибиотика. В этом случае понятно, что таблетки ребенку уже не помогут, надо делать инъекции. Начатое на ранней стадии лечение воспаления легких помогает избежать тяжелых осложнений.
Очень распространённая ошибка многих родителей – самостоятельно прекращать давать ребенку антибиотики. Полечились 3- 5 дней, температуры больше нет, и перестают давать лекарства, назначенные врачом. Этого делать ни в коем случае нельзя. Если врач назначил курс антибиотиков на 10 дней, значит, принимать их нужно именно столько времени, и ни днём меньше, даже если ребенок чувствует себя уже здоровым.
Во время болезни ребенок отказывается от еды и не хочет пить. Это нормальное явление, указывающее на то, что организм “экономит” силы, чтобы бороться с недугом. Заставлять ребенка насильно кушать не нужно, а вот поить его водой надо часто и небольшими порциями. Она разжижает слизь в легких и выводит токсины из организма. Вместо воды можно ребенку дать настой шиповника, компот из сухофруктов и ягод, а также свежевыжатые соки, разбавленные водой 1:1.
В период лечения пневмонии не нужно давать ребенку аптечные общеукрепляющие витаминные или иммуномодулирующие препараты. Они только увеличивают нагрузку на печень, которая во время болезни и так страдает. После окончания приема антибиотиков врач может назначить пробиотики, восстанавливающие микрофлору кишечника, сорбенты, чтобы ускорить очищение организма от токсинов и витаминное питание.
В комнате, где лежит больной ребенок, должно быть чисто и свежо. Полезно там поставить увлажнитель воздуха, чтобы мокроты не пересыхали и не застаивались в легких, а ребенку было легче дышать. При правильном лечении пневмонии ребенок быстро восстанавливается. К нему возвращаются прежний аппетит, отличное самочувствие и хорошее настроение.