Синусит у ребенка симптомы и лечение доктор комаровский
Симптомы и лечение гайморита у детей: советы доктора Комаровского
Холодное время года провоцирует возникновение различных болезней у детей и гайморит не является исключением. Это достаточно опасная болезнь, которой нужно уделять особое внимание. Если возникает гайморит, Комаровский дает хорошие советы, как быстро и наиболее лучше избавиться от этой болезни. Доктор Комаровский является приверженцем консервативных методик проведения терапии.
Причины
Доктор Комаровский говорит о том, что причины, по которым возникает синусит и гайморит, могут быть такими как:
- простуда, не до конца вылеченная;
- проникновение стафилококков в организм;
- не до конца вылеченный ринит;
- кариес;
- нарушения иммунитета;
- аденоиды в носовой полости.
Важно! Назначать лечение гайморита Комаровский настоятельно рекомендует только после того, как были устранены основные факторы, спровоцировавшие возникновение болезни.
Доктор Комаровский говорит о том, что к возникновению гайморита приводят самые различные факторы. В основном болезнь проявляется из-за невнимательного отношения к здоровью ребенка. При возникновении первых признаков болезни, нужно обратиться к лечащему доктору, для проведения комплексной терапии.
Симптомы
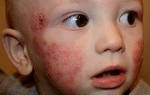
О наличии гайморита у детей могут свидетельствовать самые различные симптомы, именно поэтому, родителям нужно обращать внимание на всяческие характерные проявления болезни. Основными симптомами синусита и гайморита могут быть такие как:
Ваш ребенок часто болеет? В своем блоге молодая мама поделилась, как защитить ребенка от вечной простуды простым домашним средством. Читать интервью >>
- головная и зубная боль;
- обильные выделения из носа;
- отечность лица;
- увеличенная температура.
Локализация болей может быть самой различной, однако, болезненные проявления зачастую сконцентрированы в области гайморовых пазух. Также Комаровский говорит, что к симптомам может относиться постоянная интенсивная головная боль, затихающая только изредка.
Если из носовых пазух идут обильные выделения, которые зачастую могут быть с примесями гноя, то обязательно нужно начать проведение незамедлительной терапии у ребенка. Лечить гайморит школа доктора Комаровского рекомендует исключительно консервативными методиками без проведения операции. Очень важным этапом в проведении лечения гайморита у ребенка является поддержание хорошего иммунитета.
Диагностика
Прежде чем приступить к проведению терапии, важно понять, что ребенка беспокоит именно гайморит. Помимо стандартного осмотра диагноз устанавливается на основе проведенного рентгенологического исследования.
Иногда проводится лечебно-диагностическая пункция. Кисту, полипы и искривление носовой перегородки можно определить путем проведения компьютерной томографии. Наличие воспаления и наличие аллергенов в организме можно определить по анализу крови.
Для определения возбудителя болезни проводится анализ выделений из носовых пазух. Комаровский отмечает, что при появлении первых признаков обязательно нужно обратиться за помощью к доктору для проведения лечения.
Лечение
В зависимости от того какие симптомы и лечение у детей гайморита подбирается соответствующее. Чтобы вылечить воспаление гайморовых пазух, нужно проводить комплексную терапию. Прием медикаментозных средств, промывания носа, а также прогревания и физиотерапия, по мнению Комаровского может принести наиболее положительный результат.
Чтобы обеспечить хороший отвод слизи из носовых пазух для проведения лечения ребенку дают сосудосуживающие препараты, а в условиях стационара проводится отсасывание слизи из носовых пазух. При назначении антибактериальных средств нужно изначально диагностику с целью определения болезнетворных микроорганизмов, поразивших носовую пазуху. Для проведения лечения широко назначается Аугментин сироп.
Комаровский говорит о том, что нежелательно применение местных антибактериальных препаратов. Однако, он утверждает, что лечение может проводиться при помощи специальных антисептических растворов, которые применяются ингаляционным путем. Проводить лечение Комаровский рекомендует ультразвуком, электрофорезом, лазером.
Также при проведении терапии доктор говорит о надобности профилактических мероприятий, так как это не позволит болезни возникнуть вновь. Для проведения профилактики важно обеспечить ребенку правильное сбалансированное питание, следить за режимом дня и отдыха, ежедневно совершать прогулки по свежему воздуху. Только комплексный подход позволит устранить основные симптомы болезни и не допустить повторного проведения лечения. Чтобы получить более подробную информацию относительно рекомендаций доктора Комаровского, нужно посмотреть видео.
Медикаментозное лечение
Лечить гайморит, протекающий в легкой форме можно путем применения медикаментозных препаратов. Для проведения лечения применяются сосудосуживающие препараты, которые помогают устранить отечность слизистой носа и облегчают течение воспаления.
При помощи солевых растворов проводится промывание носовых пазух от скопившейся слизи и гнойных выделений. В случае повышения температуры применяются жаропонижающие препараты. Чтобы укрепить иммунитет и улучшить самочувствие ребенка, применяется комплекс витаминов и минералов. Кроме того, Комаровский рекомендует применять средства народной медицины, которые помогают устранить воспаление, а также улучшить самочувствие больного. Однако, применение народных методик разрешено только после проведения комплексной диагностики и консультации с лечащим доктором.
При хронической стадии протекания болезни или осложненной ее формы проводится хирургическое вмешательство, подразумевающее под собой прокол гайморовой пазухи и выкачивание гнойного содержимого.
Осложнения
Если своевременно не провести лечение, то гайморит может перейти в хроническую стадию и спровоцировать возникновение осложнений. К осложнениям можно отнести:
- хроническую форму гайморита;
- воспаление миндалин;
- отит;
- бронхит и пневмонию;
- фронтит.
Помимо проблем с органами дыхания, гайморит может также спровоцировать возникновение болезней внутренних органов, в частности таких как:
- менингит, энцефалит;
- миокардит;
- ревматизм, ревматоидный артрит;
- нефрит;
- сепсис.
Чтобы избежать возникновения осложнений и нарушения деятельности внутренних органов, нужно своевременно обращаться к доктору и при проведении лечения соблюдать все его предписания.
Доктор Комаровский о синусите у детей
Насморк у детей бывает очень часто, но не каждый может именоваться синуситом. О заболевании и способах его лечения у детей родителям рассказывает известный педиатр и телеведущий Евгений Комаровский.
Что это такое?
Респираторные заболевания, по словам Комаровского, можно смело считать лидерами среди детских болезней. И их довольно много. Синуситом называется воспалительный процесс, который протекает в носовых пазухах, именуемых придаточными. Его вызывают болезнетворные бактерии или агрессивные вирусы, попадающие в организм через нос. Также порой в качестве основной причины выступает перенесённая травма или химический ожог верхних дыхательных путей.
Как и большинство других болезней, синусит существует в двух формах – острый или хронический, поражёнными могут быть одна или сразу несколько пазух детского носика.
Считается, что заболевание наиболее вероятно у малышей, имеющих в носу полипы или другие образования, искривление носовой перегородки.
Хроническая отёчность носика бывает при аллергическом рините или вазомоторном. Наиболее часто такое воспаление развивается у детей со сниженным иммунитетом, муковисцидозом, синдромом Дауна, а также у малышей, родившихся с расщелиной нёба.
Симптомы
Острый синусит у ребёнка распознать не так сложно: это не просто насморк в классическом его понимании, это выделение носовой слизи с гноем, недомогание, повышение температуры. При ощупывании области пазух ребёнок испытывает болезненные неприятные ощущения. Но точный диагноз ставит доктор. Риноскопия показывает отёчную, увеличенную слизистую оболочку, наличие гноя в носовых раковинах.
Если синусит хронический, то таких симптомов ждать не стоит, симптоматика вообще довольно размытая. Иногда ребёнок может жаловаться на небольшие болевые ощущения в области пазух. Но доктора не обманешь — в носу будет неизменная отёчность, выделения из носика будут густоватыми. Часто носовая слизь начинает оттекать из носовых ходов по задней стенке глотки, что приводит к появлению неприятного гнилостного запаха изо рта. Иногда будет проявляться кашель, и почти всегда снижается восприятие запахов и способность различать вкусовые оттенки.
Обследование и диагностика
Доктор при осмотре может лишь предположить наличие у ребёнка синусита. Подтвердить или опровергнуть это предположение могут диагностические мероприятия. Так, рентгенография пазух обнаруживает утолщение слизистой (до 5–6 мм), а также очаги затемнения, говорящие о скоплении слизи и воспалении.
Проводится посев содержимого носовой слизи на определение возбудителя воспалительного процесса.
Больше информации может дать компьютерная томограмма пазух, но не всегда и не всем детям рекомендуется КТ. Иногда удаётся обойтись только рентгеном. Берут общий анализ крови, в котором обнаруживается высокое содержание лейкоцитов и повышение скорости оседания эритроцитов.
А вот проведение диафаноскопии, на котором часто настаивают детские врачи, Комаровский считает излишним, точность и информативность такого обследования, к сожалению, невысока.
Важные отличия от гриппа, простуды
Насморк при ОРВИ и гриппе имеет важные отличия от заложенности носа при воспалённых придаточных пазухах. Доктор Комаровский рекомендует сосредоточиться на следующих нюансах.
- Общая симптоматика: при гриппе есть боль в горле, головная боль, озноб, высокая температура, мышечная ломота. При синусите мышечной боли нет, температура может повышаться незначительно. Главное отличие — насморк. При гриппе или ОРВИ он обычно имеет форму заложенности с водянистыми прозрачными выделениями слизи из носовых ходов. При синусите выделяется густая зелёная или желтоватая слизь, очень часто она вытекает по задней стороне глотки. При прикосновении к щекам около носа и лбу между бровями при синусите ребёнок испытывает неприятную боль, давление изнутри. При гриппе такого не бывает.
- Длительность заболевания: ребёнок с гриппом чувствует себя лучше уже через 4–5 суток после острого начала болезни. При синусите симптомы могут сохраняться долго. К врачу рекомендуется обязательно пойти, если симптомы держатся более пяти дней.
Терапия
В лечении синусита и риносинусита используют медикаменты, иногда есть необходимость в хирургическом вмешательстве.
Для лечения доктор обычно назначает:
- сосудосуживающие капли назально на 3–5 дней (чтобы уменьшить отёчность слизистой);
- антигистаминные средства (если у пациента есть аллергические предпосылки и для подмоги в задаче снижения отёка слизистой);
- если синусит острый, рекомендуются местные и системные антибиотики.
Бывает так, что медикаментозное лечение оказывается неэффективным, и пазухи не восстанавливаются после проведения всех рекомендованных доктором мер. Тогда для оттока скопившегося носового содержимого с гноем рекомендуется промывание пазух и пункция лобной или верхнечелюстной пазух.
Если и это не помогает, проводят полноценную ринооперацию.
Лечить риносинусит доктор Комаровский советует исключительно под наблюдением врача.
Самолечение и лечение народными средствами полностью исключено. Пазухи нельзя греть, нельзя делать согревающие компрессы — это будет способствовать распространению и усилению воспалительного процесса. Поэтому о любимых мамами ингаляциях стоит забыть.
Не стоит отказываться и от антибиотиков — в случае с гнойным синуситом без них в терапии никак не обойтись, так как бактерии размножаются стремительно.
Способствовать отхождению содержимого пазух родители могут регулярными промываниями носа. Для этих целей можно выбрать любой из существующих в аптеках многочисленных растворов с морской водой либо приготовить солевой раствор дома самостоятельно (чайная ложка обычной соли на 1 л заранее прокипячённой воды). Чем чаще малышу будут промывать носик, тем лучше.
Во время лечения родители должны помнить, что иссушенный воздух в комнате, где живёт малыш, жара, способствуют засыханию слизи в верхних дыхательных путях. Это означает, что вырастает и вероятность тяжёлых осложнений. Поэтому обязательно нужно проветривать комнату, мыть полы, увлажнять воздух особым прибором, который так и называется — увлажнитель, до уровня 50–70%. Если увлажнителя нет, можно развешивать мокрые пелёнки или простыни, полотенца на батареи или на верёвку. Жидкость с них будет испаряться и увлажнять воздух в доме. Температура воздуха в детской комнате даже зимой не должна превышать 19–21 градус.
Не стоит забывать об обильном тёплом питье — это помогает в задаче разжижения и выведения носовой слизи. Если нет высокой температуры, обязательно нужно отправлять чадо гулять на улицу — свежий воздух ему необходим.
Если ребёнок — аллергик, то лечение не принесёт ощутимого результата, пока чадо продолжает контактировать с аллергеном. Родители должны озадачиться тем, чтобы в доме не было больших мягких игрушек и ковров, накапливающих пыль, книги стояли в шкафу за стеклом. Полы моют, делают это каждый день, но моющие средства при этом не применяют. Вещи и постельное бельё стирают гипоаллергенным порошком и дополнительно выполаскивают.
Евгений Комаровский призывает родителей быть более внимательными с сосудосуживающими препаратами — их нельзя использовать более пяти дней. К ним вырабатывается стойкое лекарственное привыкание, слизистая может атрофироваться. Использовать в указанные сроки с соблюдением всех рекомендаций лечащего врача можно лишь те формы сосудосуживающих препаратов, которые подходят ребёнку по возрасту.
На заметку.
- Родителям, которые лечат у чада синусит, известный педиатр советует заниматься промываниями детского носика как можно чаще. Пока чадо дышит ртом, повышается вероятность, что пересохнут не только носовые выделения, но и слизь в бронхах и лёгких, что повысит вероятность начала лёгочного или бронхиального заболевания.
- Поощряйте активные игры ребёнка на свежем воздухе. Они позволяют чаду получить больше кислорода, ведь при заложенности носа все органы и системы испытывают определённое кислородное голодание.
- Большинство рецептов народной медицины при синусите не просто бесполезны, а могут существенно навредить. Травяные средства, средства на основе мёда могут сами по себе быть аллергенными, что никак не способствует снижению отёка слизистой.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Признаки и способы лечения синусита у ребенка
Воспаление в слизистой оболочке придаточной носовой пазухе (синусит) относится к наиболее распространенным детским заболеваниям. Признаки начинающейся болезни аналогичны симптомам простуды, поэтому не вызывают беспокойства взрослых. Это приводит к позднему обращению за врачебной помощью, как следствие – к запущенной форме синусита, его длительному и серьезному лечению.
Причины
Основными причинами, вызывающими синусит, являются недолеченные заболевания:
- ангина;
- грипп;
- бронхит;
- корь;
- простудный насморк;
- бронхиальная астма;
- кариес.
Кроме болезней, возникновению синусита способствуют:
- физиологические особенности организма (искривление носовой перегородки);
- вазомоторный (аллергический) ринит;
- генетическая патология (болезнь Дауна, муковисцидоз);
- ВИЧ-инфицирование.
Вызывать заболевание могут несколько причин одновременно.
Симптомы
Степень выраженности клинической картины зависит от ряда факторов, в том числе – от состояния иммунной системы ребенка и его возраста.
Синусит часто путают с гайморитом, однако между ними существует различие: гайморит является разновидностью синусита, при этом очаг заболевания располагается в одной из гайморовых пазух.
Дети, особенно совсем маленькие, не могут объяснить свое плохое самочувствие. Взрослые должны внимательно понаблюдать за ребенком, чтобы отметить нехарактерные для него особенности. Синусит у ребенка выражен в следующем:
- Возникают проблемы со сном: плохо засыпает, часто просыпается, во сне беспокойно двигает головой, будто стремится освободиться от чего-то.
- Утром носовое дыхание отсутствует, из горла наблюдаются выделения мокроты, в течение дня рот постоянно полуоткрыт.
- Ребенок отказывается от игр, отсутствует привычная подвижность, активность.
- Из носа не прекращаются выделения, четко слышно сопение, нос заложен.
- В области скул, щек, глазниц ощущается болезненность, возможно покраснение лица.
- Болезненные проявления сопровождают наклоны вперед, кашель, чихание.
- Возникает светобоязнь, часто в сопровождении повышенной слезоточивости.
- Обоняние пропадает, запах изо рта становится неприятным.
- Интоксикация организма вызывает сухость во рту, на губах появляются мелкие трещины
Повышается температура, возможны жалобы на озноб. - Острое проявление заболевания быстро переходит в следующую, более серьезную стадию – гнойный синусит. Гнойную форму патологии выявляет изменение цвета выходящей густой слизи – она становится желто-зеленой со специфическим запахом. Хронические формы заболевания приводят к развитию полипозной патологии – в носовых пазухах формируются полипы, затрудняющие дыхание, затрудняющие выход слизи с формированием рассадника бактерий в организме.
Если синусит у детей обнаружить своевременно, заболевание поддается лечению в домашних условиях, запущенный синусит лечат в поликлинике, после подробного обследования. Неверное или запоздалое лечение насморка приводит к формированию следующей, более опасной формы заболевания – риносинуситу.
Симптомы у детей до 3 лет
Тяжело переносят заболевание дети грудного возраста – из-за отсутствия носового дыхания нарушается процесс сосания. Малыш капризничает, плачет от голода и болезненных ощущений, характерных для синусита.
Носовые пазухи ребенка еще не развиты, поэтому симптоматика выражена не четко, инфекции проникают в организм грудничка через воспаленные аденоиды или при развитии вирусных инфекций.
Заболевание у младенцев распространяется быстрее, чем у старших детей и взрослых – слабый иммунитет не может сопротивляться инфекциям, поэтому болезнетворные микробы быстро проникают из носоглотки в ушную область, проявляясь жидкими выделениями из уха. При появлении влаги в ушке, или гнойных выделений требуется срочное обращение к врачу.
Виды синусита
Синусит имеет несколько разновидностей, формирующихся в зависимости от места воспаления слизистой:
- гайморит (воспаляются верхнечелюстные пазухи);
- этмоидит (источник воспаления – «решетчатые» пазухи носа);
- фронтит (воспалительный процесс начинается в лобных пазухах);
- сфеноидит (заболевание развивается в клиновидной пазухе).
Различная природа патологии дает возможность выделить несколько типов синусита:
- бактериальный (возбудители – хламидии, стафилоккоки, пневмоккоки);
- вирусный (источники – вирусы гриппа, кори, ангины);
- грибковый (имеет хроническую форму, сопровождает сахарный диабет, лейкоз);
- аллергический (проявляется в сезон цветения растений, возникает при общении с домашними животными);
- травматический (воспаление вызывают инородные тела при попадании в носовые проходы, ушибы, падения, оперативное лечение).
Различают синусит по форме протекания:
- острый (длительность – 3 месяца);
- хронический (продолжается более 3 месяцев);
- рецидивирующий (болезнь возвращается периодически, через 2—3 месяца после предыдущего лечения).
Диагностика
Назначению лечебных процедур предшествует диагностика заболевания. Для обследования носоглотки назначаются:
- в первую очередь – анализ крови. Синусит вызывает повышение числа лейкоцитов, ускорение СОЭ;
- риноскопия (осмотр при помощи специального зеркала);
- эндоскопия (осмотр пазух, используя оптическое увеличение и освещение);
- рентгенография лица (применятся редко из-за большой лучевой нагрузки);
- КТ, МРТ – современные методы томографии;
- анализ мазка (проверяет на антитела к вирусам)
Если врач подозревает синусит в аллергической форме – проводится тестирование на аллергены.
Обязательному исследованию подлежит бакпосев слизи из носа – для выяснения типа бактерий, спровоцировавших синусит.
Синусит
А. Патогенез. Синусит — воспаление слизистой придаточных пазух носа, обусловленное бактериальной или вирусной инфекцией, физической или химической травмой, аллергической реакцией. Он может быть острым, подострым или хроническим и протекать с поражением одной или нескольких пазух. К предрасполагающим факторам относятся полипы и иные новообразования носа, искривление носовой перегородки, хронический отек слизистой носа при аллергическом и вазомоторном рините, иммунодефицит, муковисцидоз, синдром Дауна, расщелина неба, первичная цилиарная дискинезия. Синусит часто развивается у больных бронхиальной астмой и обостряется во время ее приступов.
1. Острый синусит обычно проявляется заложенностью и гнойными выделениями из носа, лихорадкой, недомоганием, болезненностью при пальпации в проекции пораженной придаточной пазухи. Дифференциальную диагностику проводят с заболеваниями зубов, мигренью, невралгией тройничного нерва, флегмоной глазницы, отеком Квинке, укусами насекомых, гигантоклеточным артериитом, новообразованиями придаточных пазух носа. При риноскопии видны гиперемированная и отечная слизистая, увеличенные, часто покрытые гнойным отделяемым носовые раковины.
2. При хроническом синусите общие симптомы наблюдаются редко, боль в проекции пораженных пазух незначительная. Характерны постоянный отек слизистой носа, вязкие выделения из носа, стекание отделяемого по задней стенке глотки, неприятный запах изо рта, кашель, особенно в положении лежа, снижение обоняния и вкуса.
1. При рентгенографии придаточных пазух носа выявляются утолщение слизистой (более 8 мм у взрослых, более 4—6 мм у детей), затемнение и горизонтальные уровни жидкости. При наличии рентгенологических признаков синусита результаты посева пунктата придаточных пазух носа обычно бывают положительными. Чаще всего поражаются верхнечелюстные пазухи. Их лучше исследовать в затылочно-подбородочной проекции. Лобные пазухи и решетчатый лабиринт хорошо видны в передней прямой проекции. Рентгенография черепа в боковой проекции позволяет исследовать клиновидную пазуху (сфеноидит наблюдается достаточно редко) и носоглотку — для оценки диаметра глотки и размера аденоидов. Следует отметить, что у детей придаточные пазухи носа обычно развиты неравномерно. Формирование верхнечелюстных пазух завершается к 3 годам, лобных — к 5. Отсутствие одной или обеих лобных пазух наблюдается менее чем у 5% взрослых. Рентгенографию придаточных пазух носа проводят, если при физикальном исследовании выявляют признаки синусита. Поскольку результаты посева пунктата придаточных пазух носа часто бывают ложноположительными или ложноотрицательными, они не могут служить основанием для рентгенографии.
2. КТ придаточных пазух носа позволяет лучше оценить их состояние, чем рентгенография. КТ показана, если при физикальном исследовании выявляются признаки синусита, а рентгенография не позволяет подтвердить диагноз. КТ применяют также для диагностики поражения верхнечелюстных и лобных пазух и решетчатого лабиринта.
3. Общий анализ крови. При остром синусите обычно отмечается лейкоцитоз и повышение СОЭ . СОЭ может быть увеличена и при хроническом синусите.
4. Посев пунктата придаточных пазух носа. В норме микробы в пунктате придаточных пазух носа отсутствуют. Наиболее частые возбудители острого синусита у детей — Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis, у взрослых — Haemophilus influenzae, Streptococcus pneumoniae, анаэробные бактерии (12% больных) и вирусы. Хронический синусит как у детей, так и у взрослых чаще всего вызывают анаэробные бактерии, обычно Bactero >spp. и Peptostreptococcus spp. , вместе с анаэробными нередко выявляются аэробные бактерии, в частности Staphylococcus aureus, альфа-гемолитические стрептококки и Haemophilus spp. У 25% больных хроническим синуситом, требующим хирургического лечения, результаты посевов отрицательны. Микрофлора полости и придаточных пазух носа сильно различается, поэтому диагностическая ценность посевов отделяемого из носа при синуситах невелика.
5. УЗИ . Показано, что при синуситах у взрослых УЗИ придаточных пазух носа более информативно, чем у детей младшего возраста. Дальнейшие исследования позволят точнее оценить роль УЗИ в диагностике синуситов.
6. Диафаноскопия. При синуситах это исследование малоинформативно и не может заменить рентгенографию придаточных пазух носа.
1. Медикаментозное лечение. Для уменьшения отека слизистой носа и улучшения оттока из придаточных пазух носа назначают сосудосуживающие средства для местного применения. Следует помнить, что их нельзя назначать более 3—5 сут. Эффективны и альфа-адреностимуляторы для системного применения. При сопутствующих аллергических заболеваниях их применяют в сочетании с H1-блокаторами. Эффективны также кортикостероиды для местного применения. Они восстанавливают отток из придаточных пазух носа, так как уменьшают отек слизистой и выраженность аллергических реакций. Антимикробные средства подбирают индивидуально, учитывая возраст больного, длительность заболевания, чувствительность возбудителя, эпидемиологическую обстановку. При острых синуситах антимикробные средства обычно назначают на 3 нед, а при хроническом — на 6—8 нед. Если синусит возник на фоне аллергического ринита, обязательно лечат основное заболевание.
2. Хирургическое лечение. Если медикаментозное лечение при остром синусите не приводит к восстановлению оттока из придаточных пазух носа, производят промывание полости носа и пункцию лобной или верхнечелюстной пазух. Пункция придаточных пазух носа уменьшает давление в них и позволяет получить материал для посева. При неэффективности этих мер и развитии осложнений — остеомиелита, менингита, тромбоза пещеристого синуса, энцефалита — показано более активное хирургическое вмешательство.
Источник: Г.Лолор-младший, Т.Фишер, Д.Адельман “Клиническая иммунология и аллергология” (пер. с англ.), Москва, “Практика”, 2000