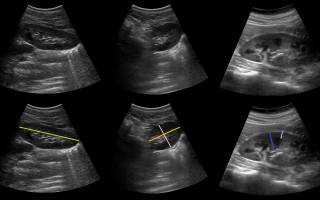
Толщина паренхимы почки в норме у детей
Размер почек на УЗИ у детей и взрослых
Размер почек на УЗИ удобно исследовать со стороны спины. Чтобы вывести верхний полюс почки, попросите пациента сделать глубокий вдох. При ожирении ищите акустическое окно в межреберьях по передне- и заднеподмышечной линии. Новорожденных и детей раннего возраста можно сканировать через переднюю брюшную стенку.
Нажимайте на картинку, чтобы увеличить.
На продольном срезе измеряют длину (зеленый) почки, а так же толщину паренхимы (синий) — расстояние от капсулы до вершины пирамиды, толщину коркового слоя (голубой) — расстояние от капсулы до основания пирамиды. На поперечном срезе измеряют высоту (розовый) почки и ширину (желтый) почки.
Размер почек на УЗИ у взрослых
У взрослого длина почки в норме 90-120 мм. Если пациент нестандартный (очень маленький или большой), то длину почки вычисляют по формуле: 35+0,42*рост (см). Часто левая почка длиннее, чем правая. Если разница не превышает 1 см при нормальной эхоструктуре, это не имеет значения.
Ширину и высоту почки правильно измерять при поперечном сканировании. У взрослого в норме ПЗР 30-50 мм, ширина 40-70 мм.
Длина, ширина и высота относятся как 2:1:0,8. При изменении формы почки данное соотношение нарушено.
Некоторые авторы считают, что длина почки мало зависит от длины тела, более значимая связь между объемом почки и массой тела. Объем почки (мл) в норме 300 см³ или в два раза больше массы тела (кг) ± 20%. Объем почки вычисляют по формуле: Длина*ПЗР*Ширина* 0,523.
Толщина паренхимы почек в норме — 15-25 мм. Толщина коркового слоя в норме — 8-11 мм.
Толщину паренхимы можно оценивать по соотношению паренхимы и синуса. На поперечном срезе в воротах почки измеряют сумму передней и задней паренхимы (синий) и гиперэхогенный синус между ними (красный). Соотношение паренхимы и синуса в норме до 30 лет — >1,6; от 31 года до 60 лет — 1,2-1,6; старше 60 лет — 1,1.
Размер почек на УЗИ у детей
Длина почки у доношенного новорожденного в среднем 45 мм. К 1 году она увеличивается до 62 мм. Затем каждый год почка прибавляет по длине 3 мм. Между почками допускается разница по длине до 5 мм.
Таблица. Размер почек у детей в зависимости от роста (М±σ) по Пыкову — для печати
При отставании или ускоренном физическом развитии лучше использовать индекс почечной массы. Удельный вес почки близок к 1, поэтому объем равен массе. Массу почки вычисляют по формуле: Длина*Высота*Ширина* 0,523. Соотношение суммарной почечной массы и массы тела (в граммах) составляет 0,04-0,06%.
Рисунок. Здоровый мальчик, возраст 7 лет. Вес 40 кг, рост 138 см. На УЗИ длина почек 95 и 86 мм. Длина почки по формуле = 62+3*6 = 80 мм, а по таблице при росте 138 см верхняя граница нормы 90 мм. Индекс почечной массы = (88,37+84,90)/40000 = 0,043. Таким образом, для нестандартных детей предпочтительно использовать индекс почечной массы. Заключение: Размеры почек соответствуют весу ребенка.
Толщина коркового вещества почки у новорожденного в 2-4 раза меньше толщины пирамидок. С возрастом это соотношение стремится к 1.
Размеры лоханки на УЗИ
Мочеточник, малые и большие чашечки в норме не видно на УЗИ. Существует три типа расположения лоханок: интра-, экстраренальный и смешанный тип. При интраренальном строение просвет лоханки в раннем возрасте до 3 мм, в 4-5 лет — до 5 мм, в пубертате и у взрослых — до 7 мм. При экстраренальном и смешанном типе строения — 6, 10 и 14 мм, соответственно. При переполненном мочевом пузыре лоханка может увеличиваться до 18 мм, но через 30 минут после мочеиспускания сокращается.
Рисунок. Независимо от наполнения мочевого пузыря на УЗИ видно лоханку смешанного (1) и экстраренального (2) расположения, а также под фиброзной перемычкой (3).
Берегите себя, Ваш Диагностер!
Узи почек: норма и расшифровка результатов
Ультразвуковое исследование почек в большинстве случаев является полноценным и достаточно информативным методом диагностики с целью определения заболевания и назначения адекватного лечения, а так же исключения патологии при скрининговых обследованиях.
Что показывает УЗИ почек?
При ультразвуковом исследовании почек УЗИ-аппарат позволяет определить следующие основные параметры:
- количество, расположение, контуры и форму почек,
- размеры органа,
- состояние структуры почечной паренхимы,
- наличие доброкачественных или злокачественных новообразований,
- наличие конкрементов в полостях почки,
- признаки воспаления,
- состояние почечного кровотока.
Количество
В норме почки являются парным органом, но встречаются аномалии.
Возможно врожденное отсутствие почки – односторонняя аплазия (агенезия), либо утрата парности в результате хирургического удаления. Встречается врожденное удвоение почки, чаще одностороннее.
Аплазия левой почки
Удвоенная почка без признаков обструкции
Расположение
В норме почки расположены на разных уровнях относительно друг друга: правая (D) почка находится на уровне позвонков 12 грудного и 2 поясничного, левая (L) почка – на уровне позвонков 11 грудного и 1 поясничного.
На УЗИ можно выявить опущение почки (нефроптоз) или нетипичную локализацию органа (дистопия), вплоть до расположения в малом тазу.
В норме почка имеет бобовидную форму и ровный наружный контур с четкой визуализацией фиброзной капсулы в виде гиперэхогенной линии.
Размеры
Физиологической норме у взрослого человека соответствуют размеры почек:
- длина – 100-120 мм,
- ширина – 50-60 мм,
- толщина – 40-50 мм.
Толщина слоя паренхимы – еще один очень важный параметр, в норме составляет 18-25 мм. Этот показатель зависит от возраста пациента: у пожилых людей он может уменьшаться до 11 мм в результате склеротических изменений. Паренхима является функциональной частью почки, в ней расположены структурно-функциональные единицы – нефроны. Увеличение показателя может быть признаком отека или воспаления почки, уменьшение свидетельствует о дистрофии органа.
У детей размеры почек зависят от возраста и роста ребенка. При росте до 80 см измеряются только два параметра – длина и ширина органа. У детей ростом 100 см и выше измеряется и толщина паренхимы.
В норме должна четко выявляться граница почечных пирамидок в паренхиматозном слое: эхогенность пирамидок ниже, чем паренхимы. При гидронефрозе дифференциация между ними отсутствует.
Увеличение размеров почки характерно для острого пиело- или гломерулонефрита, а так же если почка утратила парность и испытывает повышенную функциональную нагрузку.
Эхогенность паренхимы
Этот показатель определяет состояние почечной паренхимы, ее структуру. В норме она однородна.
Эхогенность – это степень интенсивности отражения звуковой волны от тканей: чем плотнее ткань, тем интенсивнее отражение и светлее изображение на мониторе. Ткани с низкой плотностью имеют слабую эхогенность и визуализируются темными участками. Жидкости и воздух анэхогенны.
К примеру, полостную кисту, содержащую жидкость, специалист описывает как анэхогенное образование. Гиперэхогенность характерна для склеротических процессов в почке (гломерулонефрит, диабетическая нефропатия, опухоли, амилоидоз).
Состояние полостной системы почек
Полостная система почек или чашечно-лоханочная система (ЧСЛ) выполняет функцию сбора мочи. На УЗИ могут диагностироваться следующие изменения:
- воспалительные уплотнения слизистой лоханок (пиелонефрит),
- расширение ЧЛС: пиелоэктазия – расширение лоханок, каликоэктазия – расширение чашечек (гидронефроз, обструкция мочеточников камнем или опухолью),
- наличие конкрементов (камни, песок).
Ультразвуковое изображение расширения полостных систем обеих почек у плода
В норме ЧЛС анэхогенна и не визуализируется. Камни размером 4-5 мм и более в УЗИ-заключении описываются как эхотень, гиперэхогенное включение, эхогенное образование. Наличие песка обозначается как микрокалькулез почек.
Состояние почечного кровотока
Для визуализации почечных кровеносных сосудов используют дуплексное сканирование (или допплерографию), при котором УЗИ-сканер выдает информацию в виде цветного изображения или спектрального графика. Методика является неинвазивной и безболезненной.
Исследование позволяет определить состояние сосудистой стенки, наличие внутрисосудистых обструкций и стенозов, определить скорость кровотока. В норме скорость может колебаться от 50 до 150 см/сек.
На цветовой схеме нормальными считаются темные тона. Яркий цвет фиксирует ускоренный кровоток и свидетельствует о наличии стеноза, основным признаком которого считается усиление кровотока в почечной артерии больше 200 см/сек.
Определяется индекс сопротивления кровотока или индекс резистентности, который напрямую зависит от возраста пациента: чем старше, тем выше скорость кровотока и выше индекс. В норме индекс сопротивления для почечной артерии – 0,7, для междолевых артерий – 0,34-0,74.
Кто проводит расшифровку результатов?
Расшифровку ультразвукового исследования почек должен проводить врач-уролог. К словесному заключению обычно прилагается фото УЗИ или сонограмма, где стрелками отмечается место выявленных патологических изменений.
При обнаружении опухолей или сосудистых изменений неплохо, если будет прилагаться видео УЗИ.
Какие заболевания выявляет УЗИ почек?
Ультразвуковая диагностика наиболее информативна относительно следующих почечных заболеваний и синдромов:
- нефроптоз,
- сужение мочеточников,
- опухоли, кисты, абсцессы,
- камнеобразования,
- воспалительные процессы (пиелонефрит, гломерулонефрит),
- гидронефроз,
- дистрофия почек,
- амилоидоз,
- поражение почечных сосудов.
Если в заключении УЗИ почек значится «выраженный пневматоз кишечника», это означает неинформативность обследования по причине метеоризма и в этом случае УЗИ придется повторить после подготовки (употребление ветрогонных препаратов).
Видео:
УЗ анатомия почек
Порядок выполнения: ультразвуковое исследование почек
Подготовка к УЗИ почек
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ПОРАЖЕНИЙ ПАРЕНХИМЫ ПОЧКИ У ДЕТЕЙ С ПУЗЫРНО-МОЧЕТОЧНИКОВЫМ РЕФЛЮКСОМ
Posted January 27th, 2012 by renat & filed under Вестник КазНМУ, Русский, Урология.
У льтразвуковое исследование почки является одним из доступных информативных методов оценки тяжелых осложнений ПМР, как склероз почечной паренхимы. Основными диагностическими ультразвуковыми критериями поражения почечной паренхимы у больных ПМР является: 1) уменьшение размеров почки; 2) поражение почечной паренхимы может быть как очаговым, так и тотальным; 3) неравномерное чередование пораженных сегментов со здоровыми. Позитивным симптомом рефлюкса на УЗИ является положительный градиент дилятации ЧЛС в момент ретроградного заброса мочи (при натуживании или микции), что колеблется при II степени ПМР от 67% до 37%, при III ст. заболевания до 93,8%.
Применение ультразвукового метода у больных с ПМР расширяет представление не только об анатомическом строении почки, но и его морфологической структуре.
Введение. Хронический пиелонефрит (ХП) является одним из тяжелых осложнений пузырно-мочеточникового рефлюкса (ПМР), который представляет собой вяло текущее, периодически обостряющееся бактериальное воспаление паренхимы почки и уротелия лоханки с последующим склерозом паренхимы [1].
Широкое распространение при диагностике пиелонефрита получило ультразвуковое исследование (УЗИ) почек. Для ХП характерно уменьшение размера почки, ее объема, нечеткость, неровность контура. Толщина паренхимы уменьшается, причем этот процесс может носить как очаговый, так и тотальный характер. Повышение эхоплотности при ХП отмечено за счет склероза почечной паренхимы [2,3,4].
Развитие современных ультразвуковых технологий сделало возможной раннюю диагностику многочисленных заболеваний почек, лечение которых способно предотвратить прогрессирование заболевания. В настоящее время всё более раскрываются возможности УЗИ при диагностике поражений паренхимы почки, который в конечном итоге приводит к почечной недостаточности [5,6,7,8,9].
Цель исследования. Изучить состояние паренхимы у детей с ПМР с применением ультразвукового метода.
Материалы и методы. УЗИ проводилось в режиме реального времени механическим секторальным датчиком 3,5 МГц на аппарате “SONOLINE” Versa Pro “ Seimans”. Обследованию подвергнуто 315 больных с различной степенью ПМР.
Таблица 1 — Распределение больных пузырно-мочеточниковым рефлюксом по степени поражения и возрасту
Для оценки ультразвуковой оценки анатомо-структурного состояния почечной паренхимы у больных ПМР использовали параметры биометрии почки – это определение длины, ширины и толщины паренхимы, а также корреляционную связь между возрастом больного, степенью ПМР и давностью заболевания.
Помимо количественных характеристик при УЗИ дана качественная оценка состояния коллекторной системы почки в зависимости от степени рефлюкса и поражения почечной паренхимы.
За основу ультразвукового критерия оценки поражения почечной паренхимы у больных ПМР взяли:
- уменьшение размеров почки, ее объема;
- нечеткость и неровность контура;
- деформация чашечно-лоханочной системы (ЧЛС).
Поражение почечной паренхимы может быть, как очаговым, так и тотальным. Повышение эхоплотности при хроническом пиелонефрите отмечено за счет склеротического поражения почечной паренхимы, расширение, деформация ЧЛС почки, более выражены уплотнение и неоднородность стенок, нечеткость дифференцировки синуса от паренхимы является следствием постоянного ретроградного заброса, зачастую инфицированной мочи.
УЗИ почек имеет неоценимое значение для выявления наступивших изменений в почечной паренхиме вследствие ПМР. Хронический пиелонефрит осложненный ПМР протекает более тяжело на фоне незаторможенных сокращений мочевого пузыря, что поддерживает его непрерывно-рецидивирующее течение с развитием склеротических изменений в паренхиме почки. В наших наблюдениях в 56% случаях причиной хронического пиелонефрита у больных ПМР является нарушение уродинамики НМП. В этой связи функциональное состояние почечной паренхимы находится в прямой зависимости от состояния уродинамики НМП и вполне вероятным является тот факт, что внутрипузырная гипертензия оказывает непосредственное влияние на гемодинамику почки. Распределение больных по степени ПМР по показателям размеров почки, представлено в таблице
Таблица 3 — Распределение больных с ПМР по показателям размеров почки
Качественная ультразвуковая характеристика хронического пиелонефрита осложненного ПМР разделена на 3 степени (таблица 4).
Таблица 4 — УЗИ характеристика почечной паренхимы у больных ПМР
| УЗИ характеристика почки | Степени поражения почки при ПМР | ||
| Линейные размеры и объем почки | Контур почки ровный. Почка умеренно меньше в размерах | Контур почки не ровный, почка уменьшена в размерах | Контур почки не ровный, почка резко уменьшена в размерах |
| Оценка почечной паренхимы | Паренхима почки неоднородна и больше поражена над верхним и нижним сегментами | Паренхима не однородна, имеются склеротические изменения, которые больше выражены над верхними и нижними группами чашечек, толщина паренхимы более сохранна над средней группой чашечек | Паренхима не однородна, неровномерно истончена имеются рубцовые втяжения над всеми группами чашечек |
| Состояние ЧЛС | ЧЛС расширен, деформирован | Лоханка расширена, деформирована, стенка утолщена, чашечки расширены, деформированы, шейка чашечек также расширена, форниксы имеют не правильную форму сглажены | ЧЛС резко расширена, деформирована. Чашечки и лоханка представляют единую полостную систему |
| Состояниемочеточника | Равномерное расширение мочеточника на всем протяжений | Мочеточник резко расширен больше в нижнем цистоиде | Мочеточник расширен, коленообразно извит |
Эхографическим критерием ПМР кроме расширения, деформации ЧЛС почки, является уплотнение и неоднородность стенок, нечеткость дифференцировки синуса от паренхимы, свободное сообщение просветов мочевого пузыря и мочеточника. Позитивным симптомом рефлюкса на УЗИ является положительный градиент дилятации ЧЛС в момент ретроградного заброса мочи (при натуживании или микции), что колеблется при II степени ПМР от 67% до 37%, при III ст. заболевания до 93,8%.
Таким образом, УЗИ почки является одним из доступных информативных методов оценки тяжелых осложнений ПМР, как склероз почечной паренхимы. Основными диагностическими ультразвуковыми критериями поражения почечной паренхимы у больных ПМР является: 1) уменьшение размеров почки; 2) поражение почечной паренхимы может быть как очаговым, так и тотальным; 3) неравномерное чередование пораженных сегментов со здоровыми. Применение ультразвукового метода у больных с ПМР расширяет представление не только об анатомическом строении почки, но и его морфологической структуре.
Список использованной литературы:
- Крюков Н.Н., Дорман Е.С. Ультразвуковые критерии хронического пиелонефрита // Урология. – 2000. — №2. – С. 15 – 17.
- Петров Д.А., Игнашин Н.С. Ультразвуковые методы в диагностике и лечении пиелонефрита. // Урол. – 1998. — № 5. – С. 48 – 50.
- Дударев А.Л., Миронюк Т.Ф. // Съезд рентгенологов и радиологов УССР, 8-й. Киев, 1989. – С. 401.
- Пилипенко Н.В., Назаренко В.А. Ультразвуковая диагностика в урологии. – М., 1993. – С. 27.
- Игнашин Н.С. Ультрасонография в диагностике и лечении урологических заболеваний. – М., 1997.
- Глазун Л.О. Ультразвуковые критерии тяжести острой почечной недостаточности: Дис. … канд.мед.наук. – Хабаровск, 1993.
- Соколенко И.Н. Ультразвуковая диагностика обструктивных процессов верхних мочевых путей у детей: Дис. канд. – М., 1993.
- Калугина, Г.В., Клушанцева М.С., Шехаб Л.Ф. Хронический пиелонефрит. – М., 1993.
- Быковский В.А. Ультразвуковая семиотика острого пиелонефрита. Ультразвук. Диагн. 1998; 4: 69 – 74.
Қуық несепағар рефлюксі мен ауыратын балаларды ультрадыбыстық тексеру арқылы бүйрек ұлпасының зақымдалуын анықтау
Омарова А.С.
Түйін Бүйректің ультрадыбыстық зерттеуі қуықтық-несепағарлық рефлюкстің (ҚНР) ауыр асқынуы болып табылатын, бүйрек паренхимасының склерозын анықтайтын ең қолайлы информативті әдіс. ҚНР бар науқастардағы бүйрек паренхимасының зақымдалуының негізгі диагностикалық ультрадыбыстық белгілері болып саналады: 1) бүйрек көлемінің кішірейуі; 2) бүйрек паренхимасының зақымдалуы ошақтық немесе тотальды болуы мүмкін; 3) зақымдалған және сау сегменттердің біртексіз ораналасуы. УДЗ-гі рефлюкстің позитивті белгісі болып, несептің ретроградтық ағуы кезінде (күшенгенде немесе микция кезінде) тостағанша-табақша жүйесінің оң градиенттік дилатациясы саналады. Ол ҚНР II дәрежесінде 67%-ден 37%-ке, ал III дәрежесінде 93,8% кездеседі.
ҚНР бар науқастарда ультрадыбыстық зерттеу әдісін қолдану тек қана бүйректің анатомиялық құрылысын емес, сонымен қатар оның морфологиялық құрылымын да көруге мүмкіндік береді.
Ultrasound diagnosis of parenchymal kidney of children with vesicoureteral reflux
Omarova A.S.
Abstract Ultrasound examination of the kidney is one of the available methods for assessing informative severe complications of PMR as sclerosis renal parenchyma. The main diagnostic criteria of ultrasonic destruction of renal parenchyma in patients with PMR are: 1) reducing the size of the kidneys, and 2) renal parenchymal lesion may be focal or total, and 3) irregular alternation of the affected segments of the healthy. Positive symptoms of reflux on ultrasound is a positive gradient CHLS dilatation at the time of casting of retrograde urine (straining or miktsii), which varies with the degree of PMR II from 67% to 37% at III century. disease to 93.8%.
Application of ultrasonic method in patients with PMR expands the view is not only about the kidney anatomy, but also its morphological structure.
НЦ урологии им.Б.У.Джарбусынова, г. Алматы
Размеры почек в норме по УЗИ у детей: возрастные показатели, о чем говорят отклонения
Параметры органов мочевыделительной системы ребенка имеют значительные возрастные особенности. Это необходимо учитывать при интерпретации результатов диагностики. В статье описан размер почек у детей норма — таблица.
Анатомические и функциональные особенности почек у детей
Месторасположение – поясничная область, по обе стороны позвоночного столба. Функциональной единицей органа, обеспечивающей его работу, является нефрон. Почки – главные органы мочевыделительной системы. Их основные функции:
- выведение воды и водорастворимых продуктов азотистого обмена (мочевина);
- поддержание постоянства внутренней среды организма – кислотно-щелочного равновесия, содержания ионов калия и натрия;
- регуляция артериального давления с помощью ренин-ангиотензиновой системы;
- участие в процессах метаболизма глюкозы и аминокислот;
- стимуляция образования эритроцитов в красном костном мозге.
Отличия в строении органов мочевыделительной системы у детей
У новорожденных вес почки составляет примерно 10% от массы взрослого человека – 10–12 г. За время грудничкового периода (до 12 месяцев) их масса достигает 37 г, а размеры увеличиваются в 1,5–2 раза.
Главное отличие в строении органов у новорожденных и детей не старше 1 года – незрелость коркового слоя, в котором расположена фильтрующая часть нефрона – боуменова капсула, а также восходящие и нисходящие петли. Толщина коркового вещества не превышает 2 мм, тогда как мозговой слой составляет 8 мм. По мере взросления и роста происходит увеличение коркового слоя примерно в 4–5 раз.
Внешне почки грудных детей имеют резко выраженное дольчатое строение, характерное для животных. По мере взросления бугристость и дольки исчезает и у подростков органы имеют гладкую наружную поверхность, как и у взрослых. Почечные лоханки у новорожденного широкие, ампуловидные.
Рост массы и размеров происходит в основном в первые 12 месяцев после рождения. С 6 до 9 лет, а затем в период 16–17 лет максимально развивается и формируется корковый слой, тогда как мозговой слой перестает расти к 13 годам.
Особенности расположения почек у детей
Органы мочевыделительной системы локализованы у детей значительно ниже чем у взрослых:
- Левая почка: верхний край – 12 грудной позвонок, нижний край – 4 поясничный позвонок.
- Правая почка: верхний край – 1 поясничный позвонок, нижний край – 5 поясничный позвонок.
Особенности функционирования
Недоразвитость коркового слоя – это маленькая площадь для первичной фильтрации крови в клубочках нефронов. Действительно почечная фильтрация у детей значительно ниже чем у взрослых. Норм, характерных для взрослого человека она достигает только к 16–17 годам. Поэтому для выведения токсинов и конечных продуктов обмена детям требуется гораздо больше воды, чем взрослым.
Незрелость петель нефрона, в которых происходит всасывание воды обратно в кровяное русло (реабсорбция), ионов и минеральных солей приводит к тому, что моча детей низко концентрирована. При недостаточном поступлении жидкости в организм или ее избыточной потере обезвоживание наступает очень быстро, особенно у младенцев в возрасте до 12 месяцев.
Несмотря на незрелость выделительной системы, новорожденные и дети грудного возраста сохраняют постоянство внутренней среды и состава крови за счет грудного молока, состав которого минимально нагружает органы выделения. Раннее введение неподходящего по возрасту прикорма создает избыточную нагрузку на мочевыделительную систему.
Ультразвуковое обследование почек у детей
В норме УЗИ почек у детей проводят при профилактических осмотрах в возрасте 3 месяцев, при выполнении комплексного ультразвукового исследования органов брюшной полости, а также при прохождении школьной комиссии в 6–7 лет. Внеплановое УЗИ назначают при наличии следующих жалоб:
- длительное повышение температуры тела до 37,3–37,5 0С без видимой причины;
- боли в поясничной области;
- фебрильная лихорадка 38–39 0С, не связанная с ОРВИ или заболеваниями органов дыхания;
- отечность лица, возникающая преимущественно по утрам;
- болезненность при мочеиспускании;
- повышенное артериальное давление;
- отклонениях в анализах мочи (выявление белка, эритроцитов, лейкоцитов, бактерий, минеральных солей).
УЗИ почек норма и патология у детей
Ультразвуковое обследование мочевыделительной системы полностью безболезненно, не требует специальной подготовки и легко переносится ребенком. При этом метод обладает высокой информативностью при заболеваниях почек и мочевыводящих путей.
Таблица. Размеры почек у детей в норме по УЗИ
| Возраст ребенка | Длина, см | Ширина, см | Толщина, см |
| 1 месяц | 4,2 | 2,2 | 1,8 |
| 6 месяцев | 5,5 | 3,1 | 1,9 |
| 12 месяцев | 7,0 | 3,7 | 2,6 |
| 6 лет | 7,9 | 4,3 | 2,8 |
| 10 лет | 9,8 | 5,15 | 3,3 |
| 15 лет | 10,7 | 5,3 | 3,5 |
Полезное видео
Что делать при выявлении заболеваний почек у детей можно узнать из этого видео.
Диагностическая ценность УЗИ при заболеваниях почек
При патологических состояниях размеры почек у детей, указанные в таблице, могут меняться как в сторону увеличения, так и уменьшения. Рассмотрим это подробнее.
Воспалительные процессы
При воспалении почечной паренхимы развивается пиелонефрит. Причиной его может быть, как восходящая инфекция от мочевых путей, так и эндогенная (например, при хронических тонзиллитах, частых простудных заболеваниях). На начальной стадии заболевания размеры органов увеличиваются за счет отека тканей.
По мере прогрессирования болезни происходят дистрофические изменения в нефронах. Это приводит к формированию так называемой сморщенной почки и развитию почечной недостаточности. На этом этапе болезни почки имеют размер ниже нормы.
При аутоиммунном поражении почечной ткани развивается гломерулонефрит. При этом воспаление затрагивает клубочки – главный фильтрующий аппарат органа. Хроническая форма заболевания приводит к быстрому развитию почечной недостаточности и уменьшению размеров почек.
Аномалии развития
Врожденные пороки развития почек – одни из самых часто встречаемых аномалий развития. При ультразвуковом исследовании можно выявить уменьшение размеров органов – недоразвитие или гипоплазию почек.
Гидронефроз
При нарушении оттока мочи, вызванной сужением мочеточника, камнями в почечной лоханке, опухолями происходит развитие гидронефроза, когда паренхима органа постепенно истончается под давлением воды. На УЗИ при этом будет наблюдаться увеличение размеров почки.
Нефроптоз
С помощью ультразвука легко определяется опущение почек – достаточно частая патология у детей из-за эластичности фиксирующего органы связочного аппарата.