Вальгусная деформация большого пальца стопы лечение у ребенка
Степени вальгусной деформации стоп
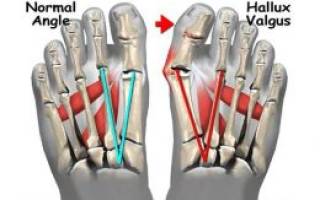
Вальгусная деформация стоп развивается постепенно: вначале пациент жалуется на то, что болят ноги при длительном хождении, особенно на каблуках, начинает воспаляться сустав большого пальца, где со временем образуется шишка, затем очень трудно становится подобрать обувь, искривляется большой палец и передний отдел стопы. На подошве нарастает уплотнение – натоптыши или мозоли, второй палец поднимается к верху и обретает форму молотка, он согнут и не разгибается. Нарушается кровоснабжение сустава, сопровождающееся сильными болями при хождении, впоследствии грозит инвалидностью.
Вальгусная деформация стопы имеет большое распространение среди женщин после 40, а также среди младенцев в период с 9 месяцев до 1,5 лет, когда формируется навык ходьбы. Патология представляет собой внутреннее и внешнее изменение костной ткани ступни, вызванное негативным внешним воздействием, сопровождающееся болезненными ощущениями, выявлением «шишечки» возле большого пальца ноги и его искривления. Образуется от неправильной нагрузки на внутреннюю часть стопы, за счет чего ее внешняя часть и мизинец чуть приподняты.
Запущенное состояние болезни имеет крайне негативные последствия: режущие боли, чрезмерная нагрузка на позвоночник, его искривление, появление артрита и артроза, косолапость, бурсит. Необходимо правильное своевременное лечение, а также использование индивидуально подобранной ортопедической обуви.
Причины болезни и hallux valgus степени
Основные причины деформации стопы:
- поперечное плоскостопие,
- наследственность,
- эндокринные заболевания,
- остеопороз.
Болезнь также могут вызвать варикоз, плоскостопие, врожденные дефекты, травмы, интенсивная подвижность суставов и другие.
Даже неудобные туфли или сапоги благоприятствуют возникновению косточки на ноге, однако не являются первопричиной. Деформация образуется от неправильной нагрузки на внутреннюю часть стопы, за счет чего ее внешняя часть и мизинец чуть приподняты. Происходит нарушение работы соединительной ткани (связочного аппарата).
Главное, что мы можем сами предупредить заболевание подобрав правильную обувь или же применив ортопедическую стельку вовремя, не упуская время.
Халюс вальгус (hallux valgus) степени измеряются при помощи нижеприведенных величин:
- углом между I и II плюсневыми костями;
- углом отхождения большого пальца ноги от I плюсневой кости.
Итак, имеется несколько степеней вальгусной деформации большого пальца стопы:
- Вальгусная деформация стопы 1 степени: характеризуется наличием угла размером менее 12° между 1 и 2 плюсневыми костями, и отклонением первого пальца менее 25°.
- Вальгусная деформация стопы 2 степени представляет собой угол отклонения между плюсневыми костями менее 18 градусов, и угол отклонения большого пальца более, чем 25°.
- Вальгусная деформация 3 степени, она же заключительная, имеет угол отклонения более 18° первого критерия и угол более 35° второго критерия.
Правильно поставить диагноз, выявив стадию развития болезни может только квалифицированный специалист. Чем быстрее будет проведено обследование и назначено лечение, тем больше шансов вернуть здоровье вашим ногам.
Причины болезни у детей и степени Халюс Вальгус
Данное заболевание у детей может быть врожденным или приобретенным. Однако первый вид болезни встречается очень редко, тогда как причинами второго являются чаще всего дисплазия соединительной ткани, что приводит к ослабеванию связок, которые не могут выдержать чрезмерного давления позвоночника. Кроме того, неверно подобранная детская обувь, плохая экология, избыточный вес, генетическая предрасположенность также способствуют развитию этой болезни.
В медицине принято выделять четыре hallux valgus степени болезни:
- Наклон пяточной части не превышает 15°. При этом достаточно профилактических мер для устранения причин заболевания.
- Отклонение от нормы до 20°. В данном случае помогут несложные физические процедуры.
- Угол отклонения не превышает 30°. Для его устранения рекомендуется интенсивное и продолжительное лечение, однако хирургического вмешательства можно избежать.
- Угол наклона более 30°, являющийся критическим показателем, при котором необходимо хирургическое вмешательство.
Обращаем ваше внимание, что для определения степени деформации необходимо обратиться к квалифицированному специалисту, который выявив на рентгене степень вальгусной деформации, назначит эффективное лечение.
Даже “запущенную” косточку можно вылечить дома. Просто не забывайте один раз в день.
Симптомы вальгусной деформации
Каким же образом мы можем распознать наличие данного недуга?
Во-первых, пациентов беспокоит боль в ступнях, а именно в области I плюсневой кости. Она проявляется после длительной ходьбы либо нагрузок на ноги. Проявление вальгусной деформации стоп в зависимости от ее степени деформации и стадии отличается по характеру и силе – от дискомфорта до острой и ноющей боли.
Во-вторых – это визуальная деформация большого пальца стопы. Как показано на фото, сама ступня теряет нормальную форму, развивается костный экзостос (уплотнение костной ткани – «шишка»), а большой палец со временем начинает отклоняться от своей оси и придвигается к остальным, ложась на второй палец.
Кроме того, под фалангами второго и третьего пальцев появляются натоптыши, чувствительность ступни снижается, наблюдается отечность и покраснение кожного покрова.
Плосковальгусная деформация стоп, как указано выше, представляет собой патологическое нарушение положения ступни. Тяжесть давления искривляется, высота снижается, а ее функционирование протекает неестественным образом. Характерные симптомы:
- Ярко выраженная деформация стопы. Ее ось резко смещается в бок, расстояние между лодыжками увеличивается в положении стоя. Обратите внимание: ноги и стопы на этой стадии имеют х-образную форму.
- Явные косметические дефекты сопровождаются дискомфортом при ходьбе, неудобством при выборе обуви. Кроме того, вальгусная деформация способствует развитию патологий: плоскостопия, артроза и других болезней, ввиду неправильной работы сустава.
Все эти симптомы позволяют сделать вывод о наличии отклонений, но для достоверности информации необходим рентген и иные процедуры.
Диагностика вальгусной деформации
На начальном этапе необходимо тщательное обследование пациента специалистом, осмотр стопы, костей. Своевременное обращение может являться главным фактором при назначении лечения. Рентгеновский снимок покажет какая из стадий имеется у пациента. Учитывая, что данный недуг провоцирует развитие сопутствующих заболеваний, после проведения вышеуказанных процедур картина прояснится.
Диагностика вальгусной деформации стопы у детей проходит несколько сложнее. Для полного исследования, выявления наличия, причин и осложнений болезни рекомендовано обращение к нескольким специалистам: детскому ортопеду, неврологу и хирургу. В зависимости от внешних проявлений врач назначает:
- проведение рентгенограммы;
- УЗИ диагностика суставов и связочного аппарата;
- Компьютерная плантография.
Лечение вальгусной деформации стопы
Данная болезнь поддается щадящим методам лечения в большинстве случаев. Основными способами борьбы с вальгусной деформацией большого пальца стопы являются:
- Регулярное ношение специально подобранной ортопедической обуви с корректирующими стельками.
- Занятия спортом (спортивной ходьбой, бегом, гимнастикой).
- Использование разделяющих пальцы ног прокладок.
- Применение ортезов для сустава первого пальца.
- Назначение массажей определенных участков ног.
Данные методы лечения также показаны при вальгусной деформации стопы у детей. Опытным врачом могут быть назначены электрофорез, электрическая или магнитная стимуляция мышц, полезными будут парафинотерапия и плавание.
В зависимости от стадии искривления, применяются разные способы выпрямления.
- При начальной степени, когда начинает воспаляться косточка, необходимо поднять свод стопы с помощью стельки с поперечным бугорком. Затем компресс с димексидом, ванночки солевые, физиотерапевтические процедуры, массаж. Но самое главное — правильная обувь.
- При второй степени, когда небольшая деформация переднего пальца стопы: обязательно стелька, применение силиконовых вставок между большым и вторым пальцем, или применение вальгусной шины для отведения большого пальца. Физиопроцедуры, массаж, народные методы снятия воспаления сустава.
- При наиболее тяжелой последней степени деформации стопы применение народных методов, физиотерапевтического лечения не принесет нужного результата. Необходимо хирургическое вмешательство.
При запущенной 3 степени болезни может потребоваться крайняя мера – операция. Подразделяется на несколько видов:
- метод Доббса, состоящий из 6 сеансов коррекции стопы с дальнейшим наложением гипса;
- артодезирующие операции, связаны с увеличением работы и усилением мышц стопы, вместе с тем такой метод сопровождается длительными болями, а потому применяется не часто;
- малоинвазивные операции позволяют увеличить натяжение связочного аппарата, за счет изменения угла между костями.
Как следует из изложенного, плосковальгусная деформация стопы встречается довольно часто, особенно у женщин. Хорошо поддается эффективному лечению, как у взрослых, так и у детей. Своевременное выявление и правильная терапия воспрепятствуют ее развитию и осложнениям. Следите за здоровьем своих ног, и они будут вас радовать своей силой, красотой, выносливостью на протяжении долгих лет.
Вальгусная деформация стопы у детей
Ортопедические проблемы у детей представляют собой очень распространенные недуги, которые врачи вынуждены нередко диагностировать. Их необходимо устранят в детском возрасте, пока они еще не привели к значительному ухудшению состояния ребенка. В первую очередь это касается вальгусных деформаций стоп, способных приводить к тяжелым последствиям, которые сложно в дальнейшем корректировать.
Что это такое?
Вальгусная деформация стоп у детей — это патология развития нижней части конечности ребенка, которая характеризуется уменьшением высоты свода стопы, а также проявлением х-подобного искривления оси. Такое заболевание — наиболее частой в сфере ортопедии детского возраста.
Международная классификация болезней десятого пересмотра относит вальгусные деформации стоп у детей к двум различным категориям: врожденные деформации стопы, другие приобретенные деформации конечностей.
Также следует выделить деформацию большого пальца стопы — она может быть самостоятельной патологией или же быть спровоцированной вальгусным изменением других костей.
При возникновении какого-либо из симптомов деформации стоп, а также для обычного осмотра ножек ребенка, необходимо обращаться в медицинское учреждение к специализированному врачу ортопеду-травматологу.
Одним из известных детских педиатров, который сделал некоторый вклад в направлении детской ортопедии, является Е. О. Комаровский. Он рекомендует в качестве профилактических и терапевтических мер ребенку дома в квартире ходить босиком без какой-либо обуви. При этом поверхность должна быть полностью ровной и гладенькой — это позволит сформировать стопу наиболее корректно. К тому же босиком также стоит выполнять специальные гимнастические упражнения.
Причины
Вальгусные изменения стоп в зависимости от времени ее проявления и формирования может быть двух видов:
В первом случае дефекты закладываются еще внутриутробном периоде, когда кость формируется в неправильном положении из-за некоторых факторов. После родов в течении первых нескольких месяцев жизни ребенка у него диагностируют данный недуг. Деформация может быть легкой или же достаточно серьезной, отчего и зависит дальнейшее лечение ребенка.
Приобретенная форма может быть связанна с различными факторами. В первую очередь это относится к несовершенствам сухожильного и связочного аппарата, влияющих на определенные изменения костной системы. Отклонения начинают проявляться лишь в возрасте 10-12 месяцев, когда малыш стает на свои ноги. До этого момента проблемы могут быть совершенно незаметными ни для родителей, ни для врачей по внешнему осмотру.
Почти всегда вальгусная деформация стоп формируется у тех детей, которые имеют ослабленную мышечную мускулатуру вследствие гипотонии. Причины этого могут быть следующими:
- недоношенность плода;
- гипотрофии, появившиеся во внутриутробном периоде;
- ослабление соединительной ткани;
- частые заболевания ребенка после рождения, в том числе острыми респираторными вирусными инфекциями, бронхитами или пневмониями;
- рахитные заболевания;
- некоторые нейромышечные болезни (полинейропатии, детский церебральный паралич, миодистрофии, полиомиелит);
- чрезмерная масса тела;
- некоторые травмы нижних конечностей (переломы, растяжения связок, ушибы и т.д.);
- неправильное развитие костей или суставов;
- вывихи бедра при рождении;
- некорректный выбор обуви;
- преждевременная постановка ребенка на собственные ноги и др.
Ослабление тонуса мышц приводит к тому, что свод стопы не выдерживает нагрузки, из-за чего мышцы, удерживающие кости, ослабевают. Вальгусные изменения стоп в детском возрасте приводят к тому, что голеностоп смещается во внутреннюю часть, а пятка, как и фаланги пальцев — кнаружи.
Симптомы
Во многих случаях определить по внешнему осмотру симптомы вальгусных изменений стоп у детей до того времени, как они начинают ходить, невозможно. Именно поэтому чаще всего данный диагноз ставится где-то ближе к годовалому возрасту ребенка. Связанно это с тем, что малыш, делая шаги, вступают не полностью на всю стопу, а лишь на ее боковую поверхность.
По мере прогрессирования заболевания стопа ребенка начинает приобретать особую Х-образную форму. Походка постепенно приобретает немного неуклюжий или неуверенный вид. Ребенок начинает шаркать, полностью не поднимая ногу. В процессе игры со своими одногодками можно отметить, что он намного быстрее устает, нежели остальные. Это связанно с болями в ногах или спине.
После длительных или серьезных нагрузок вечером у ребенка ноги могут немного опухнуть. В некоторых случаях даже проявляются судороги в икрах.
Обувь больного ребенка изнашивается неравномерно, поэтому ее также следует проверить. Особенно в тех случаях, когда уже есть некоторые признаки заболевания.
Из-за вальгусной деформации стоп существует риск возникновения следующих болезней и патологий:
- плоскостопии;
- укорочения ног или их деформирование;
- сколиозов разных отделов позвоночника;
- остеохондрозов;
- изменений тазовых костей;
- изменений голеностопа и колена;
- артроза и т. д.
Осложнения появляются лишь в тех случаях, когда проблема вальгусной деформации не устраняется долгое время, постепенно прогрессируя.
Степени
Существует три различных степени изменения стоп у детей, которые характеризуются некоторыми измененными параметрами строения конечности ребенка.
- Легкая степень — самая незначительная форма вальгусной деформации стоп, при которой высота свода снижена не до 15-20 миллиметров. Угол высоты свода характеризуется величиной до 140 градусов. Пяточная кость наклонена всего до 15 градусов. Больной ребенок при этой форме может даже не чувствовать никаких симптомов или же не придавать дискомфортным ощущения значения. Изменение положения заднего отдела — до 10 градусов.
- Средняя степень — это серьезная форма вальгусной деформации, для которой характерно снижение свода до 10 миллиметров, его угол — до 160 градусов. Пяточная кость меньше наклонена — до 10 градусов. Изменение положения заднего отдела — до 15 градусов.
- Тяжелая степень — наиболее сложная форма вальгусной деформации. Снижение свода достигает 5 миллиметров, его угол уменьшен до 180 градусов. Пятничная кость наклонена лишь на 5 градусов, в то время как задний отдел отклонен на 20 градусов.
Болезнь необходимо исправлять на ранних стадиях, которые еще поддаются коррекции. Последняя форма вальгусных изменений может быть исправлена лишь при помощи специальной операции. Связанно это с тем, что преимущественно при ней существуют очень серьезные последствия, а также изменения в других частях конечности ребенка.
Диагностика
Заподозрить наличие проблемы с ногами у ребенка может педиатр. Но полную диагностику вальгусного изменения стоп должен проводить лишь ортопед-травматолог, специализирующийся на проблемах детей. Именно этот специалист может поставить правильный диагноз, а также произвести коррекцию проблемы.
В первую очередь, посетив ортопеда, врач должен осмотреть ребенка, определить внешние изменения, а также степень подвижности суставов. Обращать внимание необходимо на отклонения пальцев и пятки кнаружи, изменения сводов, а также смещение средней части внутрь. Для подтверждения диагноза необходимо проведение некоторых инструментальных методов диагностики:
- рентгенографии стоп в трех разных проекциях;
- компьютерной плантографии стоп;
- подометрии.
Рентген позволяет определить изменения стоп касательно друг друга. Плантография осуществляется, чтобы определить некоторые морфологические параметры конечностей. Подометрия позволяет узнать, каким образом по стопе распределяется нагрузка. К тому же этот вид исследования может обнаружить проблему еще на тех стадиях, когда другие методы ее не выявляют.
Для того чтобы определить причины болезни нередко проводить ультразвуковое исследование суставов, а также консультируются со смежными специалистами, одним из которых является детский невролог. Он может провести дополнительное исследование, если на это будут указания.
Лечение
Коррекция вальгусного изменения стоп у детей подразумевает восстановление корректного положения ног и их составных частей, чтобы ребенок мог нормально и без каких-либо проблем осуществлять жизнедеятельность. В первую очередь это касается ходьбы, а также предотвращения возникновения последствий.
Чаще всего при врожденной патологии врачи рекомендуют иммобилизовывать конечности, то есть накладывать на них специальные гипсовые повязки. Подбор этих средств должен осуществлять ортопед-травматолог, учитывая степень развития болезни, а также ее клинические особенности и признаки. Такие повязки помогают постепенно исправлять неправильное положение разных частей стопы, делая ее максимально правильно построенной. На ранних этапах болезни с помощью такого метода можно полностью исправить проблему.
При приобретенном недуге применяют некоторые иные методики терапии. Они в большинстве случаев показаны и тогда, когда у ребенка максимально откорректировали при помощи повязок врожденную патологию. Врачи рекомендуют:
- принимать специальные ванны для ног;
- проходить курсы массажа и мануальной терапии;
- терапию при помощи парафина;
- прикладывать озокеритовые и грязевые аппликации;
- электрофорез;
- иглорефлексотерапию;
- лечение при помощи магнитов и т. д.
Также детям обязательно рекомендуется покупать особую ортопедическую обувь со стельками, подобранными под коррекцию определенной стопы. Кроме них, можно использовать супинаторы. Подбирать эти средства необходимо в медицинских учреждениях или в специализированных аптеках, имеющих специалистов в области ортопедии детей.
Очень сложно самому подобрать ребенку обувь, которая не навредит ему. В этой статье вы можете узнать, как выбрать ребенку обувь при вальгусной деформации стопы.
К оперативному вмешательству для лечения вальгусных изменений прибегают крайне редко. Показания к такому лечение — последняя стадия развития болезни. Степень хирургического воздействия на ногу ребенка подбирается индивидуально с учетом всех особенностей строения стопы больного малыша. Операция может заключаться в пересадке сухожилий с других частей тела, удлинении ахиллова сухожилия или же наложении специальной металлической конструкции, способной удерживать части стопы в правильном положении.
В последнее время при возможности проводят специальные малоинвазивные операции, которые не оставляют на теле ребенка значительных следов.
В этом видео вы узнаете как в игровой форме делать с ребенком упражнения и массаж для борьбы с вальгусной деформацией стопы.
Профилактика для детей
Очень важно следовать некоторым простым профилактическим правилам, которые помогут уберечь ребенка от образования вальгусной деформации стоп:
- Нагружать нижние конечности малыша следует только после семимесячного возраста. В более ранний период можно применять некоторые гимнастические упражнения, оговоренные с педиатром.
- Необходимо правильно и полноценно кормить ребенка.
- Обувь подбирать необходимо наиболее корректно. Она должна быть качественной и подходящей под ногу малыша. Сзади она должна быть жесткой, с задником высотою до 3-4 сантиметров выше пятки. Подошва должна немного гнуться. Лучше всего, если в обуви будет маленький супинатор.
- Обязательно на протяжении первых лет жизни ребенка проводит периодические осмотры в ортопеда-травматолога. Это касается возраста 1, 3 и 6 месяцев, а также 1 и 3 лет. Когда ребенку становится 4 годика, посещение должно быть ежегодным.
Выполняя профилактику вальгусного изменения стоп, можно избежать необходимости проводить лечения ребенка.
Вальгусная деформация стоп — это патология, которая поддается коррекции. Чем раньше мама с ребенком обратиться в медицинское учреждение, тем больше шансов провести лечение менее инвазивно, долго и сложно. Поэтому никогда не нужно медлить при возникновении определенных симптомов изменения стопы ребенка.
Вальгусная деформация стопы у детей
Причины вальгусной деформации стопы
– Вальгусная деформация стоп, сокращенно ВДС, составляет около 18% от всех форм плоскостопия у детей. От классического плоскостопия она отличается тем, что происходит не только уплощение стопы, но и деформация в голеностопном суставе, когда внутренняя лодыжка располагается значительно ниже нормы, – объясняет врач-ортопед, кандидат наук Рустам Мустафин.
Из-за такой деформации страдают суставы стоп, коленные и тазобедренные суставы. Если не начать лечение вальгусной деформации сразу, то последствия не заставят себя ждать.
– Необходимо отличать вальгусную деформацию стоп от вальгусной деформации большого пальца стопы, ее еще в народе называют «косточкой» – это совершенно разные патологии. Вальгусная деформация большого пальца чаще наблюдается у взрослых, особенно у пожилых. Вальгусная деформация стоп же развивается у детей, но при отсутствии лечения сохраняется и у взрослых на протяжении всей жизни, – поясняет врач-ортопед Рустам Мустафин.
Основная причина вальгусной деформации стопы у детей – наследственность. К изменениям стопы ведет дисплазия соединительной ткани, но есть и другие причины:
- заболевания нервной системы, когда деформация стоп развивается из-за проблем с иннервацией;
- поражения периферической нервной системы вследствие вялого паралича или пареза;
- ВНС может развиться как последствие травм.
Есть также факторы внешней среды, которые могут пагубно сказаться на состоянии ребенка с дисплазией и вальгусной деформацией. Если ребенка с такими проблемами отдать в секцию бега, то у него может развиться артроз.
Лечение вальгусной деформации стопы
Лечение вальгусной деформации стопы у детей зависит от степени тяжести заболевания. У него есть четыре степени, первая – самая легкая, четвертая – самая тяжелая.
– При 1 и 2 степени деформации ребенку показано консервативное лечение, то есть комплекс процедур без хирургического вмешательства. Консервативных методик множество – прежде всего это лечебная физкультура, так как поддержка мышц для правильного положения стопы и голеностопного сустава очень важны. Также необходимы регулярные курсы массажа и физиотерапии, ортопедическая обувь. Все методы консервативного лечения обязательны только по назначению врача-специалиста, – рассказывает врач-ортопед Рустам Мустафин.
Если изменения зашли далеко, например, до 3 и 4 степени, консервативное лечение вальгусной деформации стопы может оказаться неэффективным. Тогда врач вправе назначить хирургическую коррекцию, но все, конечно, сугубо индивидуально.
Ортопедическая обувь и стельки
Ортопедическая обувь и стельки особенно нужны детям, у которым первая или вторая степень вальгусной деформации. Одними стельками, конечно, обойтись не получится, к ним необходима обувь. При ВДС это специальная обувь с жестким бортом для коррекции деформации.
Покупать ботинки самостоятельно врачи не советуют, можно лишь усугубить проблему. Разновидностей ортопедической обуви много, специалист может подобрать правильные ботинки именно для вашего ребенка.
– Самостоятельно выбирать обувь и стельки я не рекомендую во избежание недоразумений и возможных негативных последствий из-за неправильно подобранной обуви. Выбирать ботинки нужно только по направлению врача-специалиста. В данном случае – это детский врач-ортопед, – поясняет Рустам Мустафин.
Массаж
Перед тем как искать массажиста, нужно опять же проконсультироваться. Массаж эффективен в случае вальгусной деформации, но эта процедура сама по себе имеет противопоказания, так что нужно убедиться, что у ребенка их нет.
Нельзя забывать и о том, что данная процедура должна выполняться сертифицированным медицинским работником, детским массажистом, а не соседкой, закончившей экспресс-курсы.
Чем легче степень деформации стоп у ребенка, тем массаж эффективнее. Лучше всего он помогает детям с первой и второй степенью.
– При 3 и 4 степени массаж также показан, так как позволяет нормализовать тонус мышц, улучшить кровоснабжение пораженной области, нормализовать состояние соединительной ткани. Однако в этих случаях массаж рассматривается как вспомогательная процедура при обязательном комплексном подходе, в том числе возможном оперативном вмешательстве по усмотрению врача, – объясняет врач-ортопед Рустам Мустафин.
Вылечить вальгусную деформацию стопы у детей полностью нельзя, это врожденное состояние, которое будет сопровождать его всю жизнь. Но это не значит, что нельзя уменьшить ее степень. Это можно сделать при помощи лечебной физкультуры. Методику, комплекс и регулярность ЛФК в любом случае подбирает специалист с медицинским образованием – инструктор ЛФК в медицинском учреждении.
Обычно упражнения проводят ежедневно, сначала курсами в лечебных учреждениях, потом самостоятельно дома или в спортзалах.
Когда необходимо обращаться к врачу?
Успех лечения вальгусной деформации стопы у детей зависит от родителей и их наблюдательности. Есть ряд симптомов, которые должны насторожить близких и заставить их записать свое чадо на прием к ортопеду. К таким признакам относятся:
- стаптывание внутренней части обуви у ребенка;
- непосредственно сама деформация стопы в виде вальгуса, когда внутренняя лодыжка расположена значительно ниже, поэтому область голеностопных суставов, когда обе стопы расположены рядом, начинает напоминать букву Х.
Если вы заметили эти симптомы, обратитесь к педиатру. Он после осмотра даст направление к узким специалистам. (Вообще к педиатру малыша лучше водить регулярно, даже если вас как родителя ничего не настораживает).
– Не стесняйтесь поверять доктору любые свои опасения и особенности, которые вы наблюдаете у ребенка. Так как врач осматривает его всего 15-20 минут, а вы наблюдаете ежедневно и почти постоянно. Ваша робость и стеснение не в вашу пользу, – уверяет врач-ортопед Рустам Мустафин. – Чем быстрее выявить проблему, тем больше шансов на хороший исход. Кроме того, не стоит забывать, что вальгусная деформация стопы может быть проявлением более тяжелой патологии, например, неврологической.
Профилактика вальгусной деформации стопы
Так как чаще всего вальгусная деформация стопы у детей происходит вследствие генетической предрасположенности, такую ВДС не предупредить, но профилактика очень эффективна при вторичной ВДС.
- важно исключить травмы и перенапряжение у ребенка;
- спорт для детей нужно выбирать грамотно, посоветоваться с врачом будет не лишним;
- стоит своевременно лечить все заболевания, которые могут привести к ВДС: парезы, параличи, проблемы с нервной системой.
Если же деформация наследственная, то стоит соблюдать несколько советов, чтобы ее не усугублять:
- регулярно заниматься с ребенком физкультурой, особый упор делать на упражнения для укрепления мышц нижних конечностей (их порекомендует врач), можно записать ребенка на плавание;
- соблюдать рациональный режим дня: больше гулять пешком, ездить на велосипеде;
- правильно подбирать обувь.
– Особенно актуальна профилактика в связи с гиподинамией у детей, многие из них большую часть времени проводят у компьютера, что негативно сказывается на развитии их опорно-двигательной системы. Задача родителей – активно вмешиваться в жизнь своих детей и своим примером показывать необходимость активного отдыха, – напоминает врач-ортопед Рустам Мустафин.
Как избавиться от вальгусной деформации большого пальца стопы, лечение без операции
Врачам ортопедам очень часто приходится сталкиваться с такой проблемой, как вальгусная деформация большого пальца стопы. Лечение без операции этой патологии возможно только лишь на самых ранних этапах развития. Оно достаточно трудоемкое и длительное. Но, несмотря на это, большинство людей выбирает именно этот способ лечения, ведь оперативное вмешательство имеет свои противопоказания, может закончиться длительной реабилитацией и возникновением осложнений. Чтобы правильно принять решение в пользу того или иного метода, необходимо разобраться с причинами появления деформации и ознакомиться с вариантами консервативного лечения.
Деформация Hallux valgus
Общая информация
Hallux valgus – это патологическое изменение первого плюснефалангового сустава стопы. Происходит смещение большого пальца от его нормальной оси таким образом, что с внутренней поверхности стопы начинает выпирать головка первой плюсневой кости. Это и есть та самая косточка, как называют её в народе. Это отрицательно сказывается не только на костях, связках и мышцах ступней, но и в целом может искривлять позвоночник из-за неравномерной нагрузки на мышцы ног и спины.
Для того чтобы повысить шансы на выздоровление, не прибегая к помощи ортопедической хирургии, необходимо выявить признаки деформирования как можно раньше. Для этого важно знать основные проявления заболевания:
- дискомфорт и болезненные ощущения во время ходьбы;
- небольшой наклон первого пальца по отношению к соседним пальцам;
- постепенное формирование косточки;
- гиперемия и повышенная отечность медиальной поверхности стопы;
- появление болезненных мозолей и натоптышей;
- изменение конфигурации стопы из-за перераспределения веса тела на другие отделы ступни.
Четыре степени деформации
Почему возникает косточка на пальце
Факторов, которые могут спровоцировать деформацию плюснефалангового сустава стопы, достаточно много. Для того чтобы назначить правильную схему лечения, необходимо точно определить причину заболевания. Наиболее распространенные из них:
- уплощение поперечного свода стопы;
- косолапость;
- узкая обувь на тонких каблуках;
- избыточная масса тела;
- наследственная предрасположенность;
- травмы ступней;
- системные заболевания соединительной ткани;
- болезни обмена веществ, например подагра.
Вполне закономерно, что этой деформации больше подвержены женщины. В вечной погоне за модельными идеалами они подвергают свои ноги длительной ходьбе в тесной обуви на тонких неустойчивых каблуках. В такой ситуации вес тела смещается с пятки на передние отделы ступней. Ткани как бы распластываются под действием возросшей нагрузки, но узкий носок туфлей не дает это сделать, упор идет на место, где сопротивление минимально – плюснефаланговый сустав. Он постепенно начинает отклоняться. Регулярное ношение такой обуви и приводит к вальгусной деформации, так как связки и капсула сустава растягиваются, он становится нестабильным, а плюсневая кость разворачивается по отношению к первому пальцу. Если на этом этапе не предпринимать экстренных мер по устранению патологии, возникает воспаление сустава, то есть бурсит и артрит, головка плюсневой кости утолщается и может разрушиться.
Положение стопы в обуви на каблуке
Интересно! Консервативное лечение применяют во всех случаях, когда риск возникновения осложнений после оперативного вмешательства превышает его лечебные эффекты. Особенно это касается пожилых людей с множественными сопутствующими заболеваниями других органов и систем.
Диагностика
Для того чтобы врачу было проще определиться с тактикой лечения, он проводит комплекс диагностических мероприятий. Сперва специалист осматривает стопы пациента и детально оценивает место деформации пальцев. Для получения более подробной информации о состоянии сустава и костей ортопеды назначают рентгенографию ступней либо магниторезонансную или компьютерную томографию. В диагностическом арсенале врачей существует уникальный метод плантографии, который позволяет определить распределение нагрузки на те или иные участки стопы.
Диагностика при помощи компьютерной плантографии
После глубокого изучения результатов дополнительных методов исследования врач подбирает наиболее эффективный метод лечения. В начальных стадиях вальгусного искривления, когда угол отклонения большого пальца невелик и еще не развились сопутствующие деформации стоп, показана консервативная терапия.
Методы лечения без оперативного вмешательства
Лечение деформации без операции должно решать следующие проблемы:
- Устранение причин, которые приводят к искривлению костей пальцев ног.
- Устранение симптоматики болезни – боли, покраснения и отека.
- Устранение деформации плюсневой кости.
Современная медицина может предложить несколько эффективных методов исправления вальгусного искривления большого пальца на ноге. Зачастую для получения быстрого и стойкого терапевтического эффекта одновременно используют несколько методик лечения. Ортопеды своим пациентам назначают:
- противовоспалительные лекарственные средства;
- курсы физиотерапии, массажа и других лечебных мероприятий;
- применение фиксирующих приспособлений;
- применение рецептов народной медицины.
Медикаментозные препараты призваны купировать воспалительный процесс в тканях. Для быстрого обезболивания внутрь принимают таблетки (Ибупрофен, Парацетамол). В домашних условиях также можно пользоваться мазями и гелями для наружного применения, которые могут называться так же, как и таблетированные формы. В комплексе с таблетками они дают более выраженный и быстрый результат.
Достаточно широко распространен метод внутрисуставных инъекций. Для этого используют препараты стероидных гормонов, например Дипроспан, Гидрокортизон. Одновременное применение нескольких лекарственных форм оказывает мощное противовоспалительное действие.
Очень эффективно помогают излечить заболевание специальные лечебные мероприятия, которые включают в себя:
- курс физиотерапевтических процедур;
- занятия лечебной физкультурой;
- массаж стоп;
- специальную лечебную диету.
Физиотерапевтические методы усиливают кровообращение в тканях вокруг пораженного сустава и улучшают их трофику. Благодаря этому интенсивнее протекают процессы регенерации, уменьшается отечность и болезненность в стопе. Назначают ударно-волновую, лазерную терапию, диатермию, лечение озокеритовыми аппликациями и электрофорез с лечебными веществами.
Не менее важны регулярные физические упражнения. Лечебная гимнастика укрепляет ослабленные мышцы, помогает разработать суставы, восстановить правильную нагрузку на ступни, тем самым возвращая ей нормальное строение. Обычно тренировка включает в себя общие упражнения, однако большее внимание уделяют непосредственно стопам. Очень полезна ходьба босиком, плавный перенос тяжести тела с пяток на носки и обратно, попеременная ходьба на внутренних и внешних поверхностях стоп, сгибательные, разгибательные и круговые движения большими пальцами ног.
Гимнастика в сочетании с лечебным массажем дает очень хороший результат. В руках опытного массажиста усиливается циркуляция крови, восстанавливается подвижность суставов и эластичность связок.
Массаж стоп
Важным компонентом в лечении вальгуса большого пальца является здоровое питание. Из ежедневного рациона нужно исключить жирную, жареную и копченую пищу. Также рекомендуется резко сократить употребление кондитерских изделий и сдобной выпечки. Нужно кушать продукты, которые богаты витаминами, особенно А, Е и С. Полезно кушать овощи, фрукты и злаки. Здоровая диета будет способствовать восстановлению нормального обмена веществ, снижению массы тела и уменьшению нагрузки на суставы ног.
Консервативное лечение деформации обязательно включает в себя применение специальных ортопедических приспособлений. На данный момент их ассортимент достаточно велик и включает в себя:
- стельки;
- стяжки;
- ортопедические шины;
- корректор для ночного применения;
- силиконовые перегородки.
Силиконовый суставной ортез
Лечебные стельки для обуви изготавливаются индивидуально для каждого пациента. Их назначение – устранение нагрузки с больного сочленения и перераспределение массы тела на пятку. Таким образом, стопа полноценно выполняет свои амортизирующие функции. Для коррекции фаланги применяют специальные шины, силиконовые перегородки и ночные бандажи. Они крепко удерживают большой палец ноги в анатомически правильном положении. Такие шины можно носить постоянно. Со временем они выравнивают первый палец.
Применение шины при вальгусе
Нельзя оставить без внимания рецепты народной медицины, которые помогают избавляться от недуга в комплексе с традиционными методами. В основе их действия лежит эффект прогревания тканей. Таким образом, уменьшается отечность, боль и улучшается функционирование сустава. Чаще остальных используют следующие рецепты:
- На сковороде разогревают поваренную соль в течении 8-10 минут, пересыпают её в тканевый мешочек или обыкновенный носок. Прикладывают соль к пораженному суставу примерно на 15 минут. Такую процедуру можно делать 2 раза в день на фоне основного лечения.
- Компресс из листьев каланхоэ делают следующим образом: предварительно охлажденные листья обдают крутым кипятком, а затем отбивают, чтобы растение пустило сок. Полученную кашицу нужно нанести на марлю, уложить на палец, а сверху укрыть полиэтиленом и теплой тканью. Через два часа компресс следует снять. Рекомендуется провести курс из 7-10 процедур.
- Хвойные ванночки также помогают останавливать воспаление в суставе. Для приготовления необходимо сделать хвойный концентрат. Берут 300 грамм шишек, мелких веточек и иголок, заливают пятью литрами воды и ставят на плиту. Далее нужно довести до кипения и уменьшить огонь. Томить еще в течении получаса и настаивать в сухом прохладном месте в течении суток. В тазу с теплой водой развести 100 грамм концентрата. Принимать ванну для ног необходимо в течении 15-20 минут.
Важно! Для успешного консервативного лечения деформации очень важно постоянно носить натуральную удобную обувь с достаточно плотной подошвой. Максимально допустимая высота каблука — 5 сантиметров. Он должен быть достаточно широким и устойчивым.
В каких случаях необходима операция
У некоторых пациентов, у которых есть вальгусное отклонение первого пальца стопы, лечение возможно только оперативное, а изолированное проведение консервативной терапии не даёт желаемого результата. К этой категории больных относятся люди в возрасте младше 50 лет, угол вальгусной деформации у которых превышает 30°. Также одним из факторов, который склоняет выбор в сторону операции, является наличие изменений всей стопы в целом.
Профилактические рекомендации
Для профилактики заболеваний ступней важно соблюдать некоторые правила. В конце насыщенного рабочего дня нужно прилечь, а ноги поднять на высокие подушки или валик. Через 15-20 минут избыток крови уйдет из сосудов нижних конечностей, уменьшится отечность голеней и щиколоток. Дополнительно можно сделать прохладную ванночку для стоп.
При любом удобном случае нужно ходить босиком. Такая привычка укрепит мышцы и связки ног, что будет отличной профилактикой возникновения деформаций пальцев.
Можно сделать вывод, что вариантов лечения вальгуса стопы достаточно много, однако их эффективность напрямую зависит от степени запущенности заболевания. Поэтому залогом успешного избавления от проблемы является своевременное обращение к ортопеду и четкое следование его рекомендациям.