Питание ребенка при энтеровирусной инфекции у детей лечение
Энтеровирусная инфекция у детей
Патологические состояния, при которых наблюдаются высыпания на кожных покровах, повышение температуры тела, рвота и понос вызываются рядом инфекционных заболеваний. Проникновение патогенной микрофлоры в организм малыша, может привести к тяжелым формам патологии и вызвать поражение мышечных тканей, сердца или внутренних органов.
Энтеровирусная инфекция — что это такое
К данному заболеванию относятся все формы состояния, вызываемые энтеровирусами – бактериями, локализующимися в кишечном отделе. Массовая иммунизация уменьшила количество случаев заражения, но не обеспечила 100% защиты от заболевания.
Основным источником заражения выступает как носитель, так и человек с выраженными симптоматическими проявлениями. Пути передачи болезни делятся на три вида:
- воздушно-капельный – переход бактерий возникает в момент разговора, кашля или чихания;
- фекально-оральный – через грязные руки и несоблюдение правил личной гигиены;
- контактный – прямой путь подзаражения через открытые источники воды – колодцы, колонки и краны.
Выделения патогенных микроорганизмов происходит на протяжении трех недель после выздоровления. В каловых массах бактерии продолжают быть опасными до 2 месяцев. Малыши, находящиеся на грудном вскармливании, получают иммунную защиту от матери, но она непродолжительна – с момента отнятия от груди ее воздействие постепенно ослабевает.
Признаки возникновения
Начальные проявления при заражении энтеровирусной инфекцией смазаны – явная симптоматика отсутствует. Патогенная микрофлора поражает различные внутренние органы, за счет чего возникают неспецифические проявления. Основную сложность при диагностике заболевания представляют схожие симптомы при различных серотипах этой подгруппы.
В отдельных вариантах развития недуга его легко перепутать с ОРВИ. Точными показателями определения подвида болезни являются клинические анализы крови. Общие симптоматические проявления зависят от локализации поражения:
Энтеровирусная лихорадка – фиксируется при кашле, насморке и ощущение першения в горле. Повышение температуры и лихорадочные состояния – в первые несколько суток показатели высокие, затем происходит самостоятельное падение и спустя пару дней – опять повышение. Общее время клинической картины – от 3 до 5 суток, с постоянным недомоганием. По окончании периода у ребенка могут наблюдаться:
- диспепсические расстройства;
- тошнота с переходом в рвоту.
Расстройства системы ЖКТ начинаются и заканчиваются неожиданно.
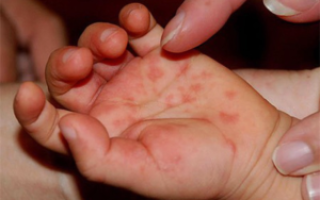
Экзантема – высыпания на кожных покровах появляются со вторых суток от начала острого периода.
Основное месторасположение сыпи:
- шейный отдел;
- нижние и верхние конечности;
- спина;
- лицо.
В отдельных вариантах высыпания отмечаются на слизистых оболочках полости рта и выглядят, как пузырьки, заполненные жидкостью. При случайном повреждении, на их месте образуются изъязвления.
Папулы визуально напоминают проявление кори – мелкие красноватые точки.
Болевые ощущения в мышцах – отдельные варианты заболевания предусматривают поражения мышечной ткани. Основная локализация болевого синдрома находится:
- в области грудной клетки;
- живота;
- в редких случаях – в нижних и верхних конечностях, на спине.
Ухудшение состояния регистрируется при движениях, болезненность носит приступообразный характер. Продолжительность негативного состояния может продолжаться от нескольких минут до получаса. При отсутствии симптоматического лечения, боли могут перерасти в хроническую форму.
Диспепсические расстройства – сопровождаются вздутием живота, болезненными ощущениями. Наиболее часто проявляются у малышей до 2-летнего возраста. Продолжительность симптоматики – несколько суток. Главной задачей для родителей в этот период является восполнение жидкости в организме ребенка, недопущение развития обезвоживания.
К дополнительной симптоматике энтеровирусной инфекции относят:
- непроходящую сонливость;
- вялость;
- потерю аппетита;
- отечность конечностей;
- обезвоживание;
- гиперемированность глаз;
- непроизвольное слезотечение;
- увеличенность лимфатических узлов.
Инкубационный период
Время от момента проникновения бактерий в организм малыша до появления первичных признаков заболевания составляет от 2 до 10 суток. По среднестатистическим данным, у большинства детей инкубационный период проходит за 4 суток.
Скорость развития болезни зависит от общего состояния организма, функциональности аутоиммунной системы, возможности бактерий поражать внутренние органы.
Лечение заболевания
Специализированного лекарственного препарата против энтеровирусной инфекции не существует. Терапия направлена на подавление симптоматических проявлений и поддержание организма. Лечение чаще происходит в домашних условиях, но при определенных условиях малыша могут госпитализировать в инфекционное отделение:
- при высоких показателях температуры, не снижающейся под стандартными жаропонижающими;
- при поражения ЦНС и сердечной мышцы.
Во время всего периода терапии ребенок должен соблюдать постельный режим – до момента возвращения температуры к стандартным показателям.
Медикаментозное
Лечение фармакологическими препаратами основывается на основной симптоматике:
- Противовирусные средства – «Виферон», «Лаферобион» — предназначены для подавления активности вирусов и восстановления иммунитета с помощью заменителей человеческого интерферона. Иммуноглобулины назначаются при тяжелых вариантах развития патологического процесса – геморрагических состояниях или менингите.
- Противорвотные – предназначены для устранения головокружений, тошноты и подавления рвотного рефлекса.
- Антигистаминные – выписываются для подавления аллергических реакций, облегчения имеющихся катаральных проявлений – ринита, заложенности и отечности носовых ходов.
- Жаропонижающие – помогут снизить температурные показатели и устранят признаки воспалительного процесса – гиперемии, болезненных ощущений и повышенной сухости слизистых.
- Адсорбенты – помогут снизить проявления токсических процессов в кишечнике – жидкого стула, газообразования, метеоризма.
Ко второй по важности терапии относится восполнение потерь жидкости организмом – малышам дают питьевую воду по схеме – по 5 мл через каждые 5 минут. К общим требованиям при энтеровирусной инфекции и амбулаторном лечении относят:
- постоянное проветривание детской комнаты;
- стабилизация температуры в жилых помещениях до 18-20 градусов;
- карантинный режим;
- соблюдение диетического стола.
Диета
Кишечные заболевания любой этиологии требуют изменения пищевого рациона на всем протяжении лечебных процедур. Для восстановления функциональности желудочно-кишечного отдела, родители должны строго выполнять врачебные рекомендации.
В этот период запрещаются:
- соленые;
- копченые;
- острые;
- жареные;
- сладкие блюда;
- сливочные и растительные масла;
- куриные яйца;
- цельное молоко;
- сладкие газированные напитки;
- бобовые;
- свежеиспеченный хлеб;
- орехи;
- жирные бульоны.
В ежедневное меню включают:
- приготовленные в духовом шкафу овощи и фрукты;
- обезжиренный творог и кефир;
- слабозаваренный зеленый чай;
- компот из сухофруктов;
- кисели;
- щелочную минеральную воду без газа.
В день должно быть не менее шести кормлений, мелкими порциями. Ребенка запрещается заставлять есть насильно, без его желания. Все готовые блюда должны быть теплые – примерно равные температуре тела малыша.
Точные рекомендации по лечебному столу даст лечащий педиатр, в соответствии с состоянием ребенка и необходимостью профилактики обезвоживания. Без разрешения специалиста все привычные продукты питания удаляются из рациона.
Профилактика
Во избежание заражения энтеровирусной инфекцией, следует соблюдать ряд рекомендаций:
- нормативы личной гигиены – ребенка необходимо приучить мыть руки с детским мылом после прогулок, посещений туалета и перед принятием пищи;
- взрослым, находящимся в постоянном контакте с детьми, также необходимо соблюдать правила гигиены;
- использование качественной питьевой воды – фильтрованной (кувшины или системы очистки), бутилированной, при отсутствии возможностей – исключительно кипяченую;
- покупки продуктов питания в магазинах, торговых точках, рынках – там, где есть проверка санэпидстанцией;
- все фрукты, овощи и ягоды необходимо промывать под проточной водой.
При выполнении этих нехитрых мер профилактики угроза заражения энтеровирусами снижается в несколько раз.
Здоровье ребенка зависит от родителей и их понимания о необходимости соблюдения гигиенических и прочих процедур. Заболевание не является сложным для современной медицины, но при отсутствии симптоматического лечения способно привести к серьезным последствиям.
Энтеровирус у детей опасен осложнениями. Поэтому так важно вовремя обращаться за врачебной помощью и с ответственностью относиться к мерам профилактики.
Сохраняю для себя “Энтеровирусная инфекция” Диета.
Энтеровирусная инфекция-это целая группа инфекционных заболеваний острого характера, возбудителями которых являются кишечные вирусы. После заражения проходит инкубационный период – от одного до десяти дней, а затем заболевание проявляется в резкой, острой форме. Обязательны проявления лихорадки – повышение температуры; сильной слабости и озноба; боли в мышцах и суставах. Иногда наблюдается покраснение слизистых оболочек дыхательных путей, появление несильного кашля или насморка; немного увеличиваются лимфатические узлы, селезёнка и печень. В дальнейшем, обычно, после снижения температуры появляется сыпь – пятна розового цвета, которые беспокоят больного в течение нескольких часов. На нёбе, глотке и миндалинах, на кистях и стопах больного возникают везикулы; появляется конъюнктивит. Возможно появление тошноты и рвоты, поноса, боли в животе.
Инфекция поражает дыхательные пути, сердечнососудистую и центральную нервную систему, опорно-двигательный аппарат. Поэтому, возможны проявления менингита, энцефалита, фарингита или катара дыхательных путей, бронхиолита или пневмонии, острых миокардитов и перикардитов, плевродии – резких болях в мышцах тела больного, которые носят приступообразный характер.
Диета при энтеровирусной инфекции назначается лечащим врачом. Её необходимо придерживаться неукоснительно, поскольку результаты выздоровления пациента во многом зависят от правильности соблюдаемой диеты.
Лечение энтеровирусной инфекции диетой
Рацион питания больного энтеровирусной инфекцией достаточно строг. К тому же, необходимо заботиться о правильном потреблении пищи и жидкости больным
Лечение энтеровирусной инфекции диетой зарекомендовало свою эффективность. Одним медикаментозным лечением, без изменения режима питания, нельзя добиться выздоровления больного.
Какая диета при энтеровирусной инфекции?
Для того, чтобы правильно подобрать продукты питания больному, нужно определиться, какая диета при энтеровирусной инфекции?
Принципы диеты при энтеровирусной инфекции заключаются в следующем:
- Важно провести профилактику обезвоживания организма, которое может наступить вследствие поражения больного энтеровирусной инфекцией. Поэтому, рекомендуется в течение каждого часа выпивать небольшое количество воды. За сутки пациент должен выпивать не менее двух литров жидкости.
- Необходимо полностью исключить жареные блюда.
- Можно употреблять пищу, которая готовилась с помощью варки, запекания в духовке, на пару.
- Нельзя употреблять копчёные, острые и солёные продукты.
- Жирная пища находится под запретом.
- Вместо продуктов с большим содержанием жиров используется обезжиренная пища.
- Полностью исключаются молочные продукты.
- Из рациона питания больного исключаются продукты, которые усиливают кишечную перистальтику.
- Нельзя употреблять свежие овощи и фрукты. Вместо них можно кушать овощи и фрукты в печёном, тушёном и варёном виде.
- Питание должно быть дробным. Необходимо организовать не менее 5-6 приёмов пищи в сутки, во время которых съедается небольшое количество еды.
- Иногда энтеровирусная инфекция сопровождается гнилостными процессами в кишечнике. Из-за этого в организме больного выделяются ядовитые вещества. Чтобы вывести их из организма необходимо ввести в ежедневный рацион питания больного печёные яблоки.
Диета при энтеровирусной инфекции у взрослых
Диета при энтеровирусной инфекции у взрослых должна строиться соответствующим образом:
- Обильное питьё не менее двух литров в день. Жидкость нужно давать в тёплом виде и принимать маленькими порциями, но часто, например, каждые полчаса.
- Хорошо выпивать компоты и отвары из сухофруктов без добавления сахара, некрепкий зелёный чай, минеральную воду без газа, очищенную кипячёную воду.
- В питании в самом начале заболевания необходимо отдать предпочтение жидким кашам на воде – гречневой, рисовой. Хороши также жидкие или протёртые овощным супы. Эта пища легко усваивается организмом и не доставляет беспокойства кишечнику больного.
- Через некоторое время можно добавить жидкое картофельное пюре и пюре из разрешённых овощей.
- Нужно озаботиться тем, чтобы больной каждый день съедал некоторое количество печёных яблок. Этот фрукт способен связывать токсины, которые выделяются в кишечнике, и выводить их из организма.
- После прохождения острой фазы заболевания, в период выздоровления, когда аппетит больного начинает появляться, можно ввести в его рацион питания следующие продукты и блюда:
- сухарики из белого хлеба;
- галетное печенье;
- блюда из нежирного мяса – кролика, индейки, телятины, которые приготовлены на пару;
- омлеты, приготовленные на пару;
- кисели.
Такие продукты следует вводить в рацион питания больного не раньше, чем через две – три недели после начала заболевания. Каждый продукт нужно вводить постепенно, отслеживая реакцию организма на новое блюдо.
Диета при энтеровирусной инфекции у детей
Диета при энтеровирусной инфекции у детей соответствует следующим принципам:
- У детей при возникновении данного заболевания очень быстро наступает обезвоживание организма. Поэтому, рекомендуется обильное питьё – каждые полчаса ребёнок должен выписать определённое количество жидкости. Общее суточное количество воды должно составлять не менее двух литров.
- У детей, находящихся на грудном вскармливании, количество выпиваемой за сутки жидкости рассчитывается следующим образом. В течение суток малыш должен употребить: обычный объём грудного молока, приплюсованный к обычному суточному объёму выпиваемой жидкости, к которым добавляется объём жидкости, потерянной при поносе или рвоте.
- Поить малыша нужно маленькими порциями: младенцев — из ложечки, а взрослых детей – из чашки.
- Жидкость, а особенно вода, которую пьёт ребёнок, должна быть тёплой.
- При появлении энтеровирусной инфекции очень быстро наступает интоксикация организма. Для выведения токсинов рекомендуется выпивать большое количество жидкости, и не только воды. Хорошо поить ребёнка узварами – отварами из сухофруктов; компотами, морсами, минеральной негазированной водой.
- Общее суточное количество потребляемой пищи должно быть несколько снижено. Однако, полный голод не является полезным в данном случае.
- Ребёнку необходимо соблюдать дробный режим питания. Нужно кормить детей не менее пяти раз в день (лучше шесть) маленькими порциями.
- Предпочтение следует отдать лёгкой и быстровсасываемой в стенки кишечника пище – жидкому картофельному и овощному пюре; овощным супам; жидким кашам на воде.
- Пища должна быть тёплой – нагретой до 33 – 36 градусов.
Что можно есть при энтеровирусной инфекции?
Если задаться вопросом: «Что можно есть при энтеровирусной инфекции?», увидим, что список разрешённых продуктов достаточно скуден. И, тем не менее, при лечении энтеровирусной инфекции нужно придерживаться строжайшей диеты. Итак, при заболевании можно кушать и пить:
- Обезжиренное мясо, которое необходимо отваривать – курица, индейка, телятина, кролик.
- Каши, приготовленные на воде – гречневая, рисовая.
- Овощи в варёном виде – картофель, лук, морковь.
- Картофельное пюре и пюре из разрешённых овощей.
- Жидкие овощные супы, протёртые супы-пюре, крупяные супы.
- Галетное печенье.
- Сухарики из пшеничного хлеба.
- Печёные яблоки и груши.
- Узвар – отвар из сухофруктов.
- Компот из сушёных ягод черники.
- Зелёный некрепкий чай без сахара.
- Ромашковый чай.
- Рисовый отвар, как питьё.
- Минеральная вода без газа.
Чего нельзя есть при энтеровирусной инфекции?
Из рациона питания больного энтеровирусной инфекцией исключаются продукты, которые усиливают кишечную перистальтику, а также тяжёлые продукты:
- Свежие овощи, фрукты и ягоды.
- Свеклу, капусту в любых видах.
- Жирное мясо – свинину, говядину, баранину, утку.
- Жирная рыба лососевых сортов.
- Яйца.
- Мучные изделия и сдобу – чёрный хлеб в любом виде, свежий хлеб, булочки, печенье, вафли, макаронные изделия.
- Кондитерские изделия – торты, пирожные и так далее.
- Сладости – шоколад, конфеты, мармелад, зефир, халва и другие.
- Овсяная крупа, так как увеличивает процессы брожения в кишечнике.
- Пшенная и перловая каши.
- Копчёности, соления и маринады.
- Мясные бульоны и супы, приготовленные с их помощью.
- Жареные блюда и сложные блюда, в которых используется обжаривание продуктов.
- Молочные продукты – молоко, кефир, ряженку, простоквашу, творог, сыр, йогурты, сметану, сливки, сливочное масло.
- Соки – консервированные и свежеприготовленные.
- Газированные напитки, в том числе и газированная минеральная вода.
- Из питания исключаются бобовые – фасоль, горох, чечевица и так далее.
- Растительные масла и сало.
Список того, чего нельзя есть при энтеровирусной инфекции, достаточно велик. Но это необходимая мера, которая приведёт к скорейшему выздоровлению больного и снижению тяжести вероятных осложнений.
Меню диеты при энтеровирусной инфекции
Меню диеты при энтеровирусной инфекции очень простое. Весь суточный рацион питания нужно распределить на 5 – 6 приёмов пищи. Приблизительное меню при начальной, острой стадии заболевания выглядит следующим образом:
- Завтрак – жидкая гречневая или рисовая каша; зелёный чай без сахара с галетным печеньем или сухариками из белого хлеба.
- Второй завтрак – печёные яблоки; печёные груши.
- Обед – овощной суп; овощной суп-пюре; овощной суп с крупой; картофельное пюре; овощное пюре.
- Полдник – компот из сухофруктов или узвар с сухариками из белого хлеба или галетным печеньем.
- Ужин – жидкая гречневая или рисовая каша.
После того, как больной пойдёт на поправку, но не ранее, чем через две недели можно вводить в рацион и другие диетические блюда. Примерное меню на этот период выглядит следующим образом
Какую диету использовать при энтеровирусной инфекции
Совокупность заболеваний, вызванных попаданием в организм вирусов кишечного типа, объединена в одно понятие энтеровирусная инфекция. После передачи вируса примерно 10 дней он никак не проявляется, это период инкубации, далее заболевание резко переходит в фазу обострения. Диета при энтеровирусной инфекции крайне важна, так как воспалительный очаг при болезни находиться в слизистой кишечника, ее назначает врач, придерживаться показаний относительно режима питания следует неукоснительно, поскольку это прямым образом влияет на процесс выздоровления.
Лечение
Питание при энтеровирусной инфекции у взрослых довольно ограниченное. Кроме того, пища должна употребляться правильно, заботиться следует также о питьевом режиме. Кишечная инфекция часто приводит к сильному обезвоживанию организма из-за сильной рвоты и поноса. Потому нужно много пить для восполнения недостатка жидкости в организме, для очищения организма от токсинов и возобновления водно-электролитного баланса.
Ко всему прочему обильное питье необходимо для постепенно очищения кишечника от последствий инфекции. Требуется добавить в питание продукты, которые помогают очистить организм от отравляющих веществ.
Следует исключить из рациона блюда, которые вызывают усиление перистальтики кишечника. Есть нужно легкую и быстро усваиваемую пищу, в жидком или перетертом виде. Употребляемые блюда должны быть теплыми, чтобы не раздражать пищеварительную систему, раздраженную инфекцией.
На этапе обострения болезни следует придерживаться строгого диетического режима, включающей преимущественно каши, пюре и супы из разрешенных овощей, печеные яблоки и много жидкости. Спустя две-три недели, по завершении фазы обострения допускается рацион немного разнообразнее, можно добавить в него иные допустимые при этой инфекции продукты.
Диета при энтеровирусной инфекции у детей, а также взрослых должна сохраняться до полного выздоровления. Длительность диетического режима и что можно в этот период определяет врач. Стоит отметить, что невозможно добиться эффективности от терапии, состоящей только из приема медикаментов, без внесения коррективов в питание.
Что разрешено
Рацион должен состоять из следующих продуктов:
- каши, сваренные на воде;
- пюре из овощей (кабачковое, тыквенное, морковное, картофельное);
- перетертое вареное мясо без жира;
- запеченные яблоки, в идеале каждый день, поскольку в этом виде яблоки обеспечивают устранение токсических веществ, которые присущи энтеровирусным инфекциям;
- белые сухари.
Что исключить
Запрещены продукты, долго переваривающиеся, усиливающие перистальтику, а именно:
- овощи, фрукты в свежем виде;
- свекла и капуста, независимо от вида и способов готовки;
- рыба, мясо жирных сортов;
- кисломолочные продукты, сыр, масло, включая растительное;
- консервированные и свежеотжатые соки;
- мясные, рыбные бульоны;
- копчености, острое, жареное, соленья;
- яйца;
- сдобные, кондитерские изделия и хлеб;
- бобовые плоды, каша пшенная и перловая.
Особенности детской терапии
Среди детей инфекция часто встречается в весеннее и летнее время. Всплеск заболевание отмечается в школьных и дошкольных учреждениях, лагерях. Если ребенок плохо себя чувствует, резко повышается температура, появляется рвота, понос, сыпь, то это является основанием для обращения за медицинской помощью. У маленьких детей очень стремительно происходит обезвоживание и если меры будут не приняты своевременно, это может привести к серьезным последствиям.
При тяжелом течении терапия проводится в условиях стационара. Если врачи считают, что допустимо домашнее лечение, то ребенку нужно обеспечить такие условия:
- отдельные столовые приборы, посуду;
- постельный режим;
- обильное питье;
- дробное питание, маленькими порциями;
- жаропонижающие препараты;
- витаминные комплексы.
Подбирать питание и назначать медикаменты ребенку должен исключительно специалист. Самостоятельное лечение будет не только не результативным, но даже опасным. При энтеровирусной инфекции важно не кормить ребенка, а обеспечить поступление в его организм жидкости. При этом надо понимать, что питье следует давать маленькими дозами, большое количество спровоцирует рвоту.
Примерное меню
Диетическое меню при инфекционном заболевании весьма неприхотливо. Весь суточный рацион делится на 5-6 приемов. На начальном, остром этапе болезни для примера можно привести такое меню.
- Утром редкая каша из рисовой или гречневой крупы, галетное печенье, сухарик, зеленый чай несладкий.
- Второй прием пищи ограничивается печеными фруктами, грушами или яблоками.
- На обед можно суп с овощами или перетертый суп, можно добавить крупу.
- В качестве перекуса перед ужином подойдет галетное печенье, компот с сухофруктами.
- Вечером можно есть каши, гречку или рисовую.
После улучшения состояния больного, но минимум через 14 дней с момента обострения можно добавлять в питание и прочие позволенные блюда. В это время меню выглядит примерно таким образом.
- Каша гречка или рисовая, несладкий зеленый чай, сухарики.
- Кисель, запеченные яблоки или груши.
- Суп с овощами, котлеты на пару, кнели, тефтели, куриные, индюшачьи тефтели, мясо кролика, птицы и картофельное пюре.
- Компот из сушеных фруктов, галетное печенье.
- Яичный омлет с молоком, жидкая каша из гречки или риса, чай с ромашкой несладкий.
Заключение
Энтеровирусная инфекция имеет множество разных клинических проявлений. Часто встречаются случаи бессимптомного течения заболевания. Инфекции этой группы широко распространены, но при этом специальное лечение до сих пор отсутствует. Терапия во многом определяется проявлением болезни, но в любом случае требуется корректировка питания, прием медикаментов и особый режим.
Возбудителями острой энтеровирусной инфекции являются кишечные вирусы. Заболевание проявляется спустя десять дней после заражения. Далее инфекция стремительно развивается, что сопровождается сильной рвотой, поносом. Обязательная симптоматика: лихорадка, усталость, озноб, болезненность в мышцах и суставах.
В некоторых случаях возможно покраснение слизистой дыхательных путей, небольшого насморка, кашля, могут немного увеличиться в размерах лимфоузлы, печень или селезенка.
После стабилизации состояния может появиться высыпание, розоватые пятна в основном проходят через пару часов. В глотке, миндалинах, на конечностях появляются волдыри, происходит воспаление слизистой глаз. Все эти признаки дополняют классические проявления острого отравления – понос, тошноту, рвоту.
Как лечить и уберечь от ребенка от заражения при энтеровирусной инфекции
Кишечные вирусы вызывают заболевания преимущественно в теплые сезоны года. После непродолжительного инкубационного периода развивается энтеровирусная инфекция у детей, но проявляется заболевание по-разному. Ведь род Enterovirus насчитывает порядка 100 генотипов вирусных частиц, опасных для человека. Симптомы, медикаменты для лечения ребенка в каждом конкретном случае могут отличаться. Одно не вызывает сомнений: родителям следует больше узнать о заразной инфекции, чтобы суметь обезопасить детей.
Кишечные вирусы
Классификация рода Enterovirus постоянно совершенствуется благодаря новым исследованиям генетической структуры. Энтеровирусы объединяют в группы неполиомиелитных и полиовирусов, из которых самые многочисленные виды — Enterovirus А, В, С. Повсеместное их распространение обусловлено высокой устойчивостью в человеческом теле, воде, пище, во влажной почве, при низких температурах вплоть до замораживания. Кишечные вирусы погибают лишь при кипячении, воздействии пероксида водорода, хлорсодержащих растворов, перманганата калия, УФ-лучей.
Энтеровирусные инфекции у детей протекают как герпетическая ангина, ОРЗ, гастрит миокардит, серозный менингит, геморрагический конъюнктивит. Рост инфицированных отмечается с весны до осени, преимущественно в местах большого скопления людей. Характерны лихорадка, кожные высыпания, пузырьки на миндалинах, поражения ЖКТ, спинного и головного мозга.
Пути передачи кишечных вирусов:
- при чихании, кашле, во время разговора — с носоглоточной слизью;
- трансплацентарный (от больной матери — плоду);
- при купании с проглоченной зараженной водой;
- питание загрязненными продуктами;
- через общие предметы, игрушки;
- питье зараженной воды;
- при рукопожатии.
Чаще всего распространяют ЭВИ бессимптомные носители и выздоравливающие, среди которых преобладают дети дошкольного возраста. Из-за высокой восприимчивости малышей к энтеровирусам возникают вспышки инфекции в детских садах. Ребенок с низкой сопротивляемостью организма, вступая в непосредственный контакт с источником инфекции, подвергается большому риску заражения.
Инфекция в семье и детском саду часто распространяется с выделениями из носа и глотки, испражнениями больных как клинически выраженной, так и бессимптомными формой ЭВИ, вирусоносителей. После заражения и до проявления характерных симптомов уже отмечается активность энтеровирусной инфекции на слизистой гортани, стенках кишечника. Слюна больного заразна для других людей в начальном периоде. Максимальное вирусовыделение приходится на первые дни заболевания, в среднем этот период длится от трех до шести недель.
Различия между формами энтеровирусной инфекции
ECHO и Коксаки — кишечные вирусы, вызывающие заболевания с выраженным синдромом интоксикации и полиморфизмом клинических проявлений. Наибольшее патологическое влияние ЭВИ оказывает на верхние дыхательные пути и желудочно-кишечный тракт ребенка. Развиваются симптомы, напоминающие грипп, воспаление легких, герпетический стоматит, энцефалит, холецистит, панкреатит и другие заболевания. Энтеровирусы провоцируют осложнения, развитие вторичной инфекции, обострение хронических процессов в организме.
Формы проявления кишечных вирусов ECHO и Коксаки:
- энтеровирусная экзантема в виде высыпаний выше пояса;
- энтеровирусная диарея (кишечный тип инфекции);
- поражения центральной нервной системы;
- респираторная, катаральная;
- «трехдневная болезнь»;
- миалгия эпидемическая;
- сердечная;
- глазная.
Начинается с заложенности носа респираторная форма энтеровирусной инфекции (как на фото). При катаральном типе наблюдается покраснение неба и глотки, появление высыпаний на миндалинах. Часто опухают лимфатические узлы в области шеи и подмышек. Болезнь сопровождается редким сухим кашлем. Маленькие дети могут пострадать от «ложного крупа», для которого характерны затруднения дыхания и лающий кашель по ночам.
Кишечная форма сопровождается водянистым поносом до 10 раз в сутки, болью и вздутием живота, рвотой. Среди маленьких детей такая разновидность энтеровирусной инфекции нередко вызывает симптомы простуды («кишечный грипп»). Более выражены признаки интоксикации, усиливается лихорадка, снижается аппетит.
При энтеровирусной ангине возникает сыпь на твердом нёбе, языке. Красные папулы быстро превращаются в маленькие пузырьки 1–2 мм. Шейные и подчелюстные лимфатические узлы становятся болезненными. Если присоединяется бактериальная инфекция, то могут развиваться пневмонии и плевриты.
Малую энтеровирусную болезнь называют «летним гриппом» или «трехдневной лихорадкой. Заболевание могут вызвать все типы энтеровирусов. Для этой формы характерна быстропроходящая слабость, боль в мышцах, незначительное повышение температуры. Как правило, симптомы проходит через 24–72 часа без лечения и каких-либо серьезных изменений в детском организме.
Осложнения могут быть при слабом иммунитете, позднем обращении к специалистам за медицинской помощью. Чаще наблюдаются различные поражения ЦНС: менингит, острый паралич. Среди признаков этой формы — повышенная светочувствительность, непереносимость громких звуков. Ребенок становится вялым, апатичным, у него повышается температура до фебрильных значений. Основные признаки при менингите сохраняются от 2 до 8 дней.
Симптомы и диагностика
Общая интоксикация начинается после инкубационного периода, составляющего в среднем 24 часа. Ребенка беспокоят боли в правой части живота, лихорадка; присоединяется тошнота, иногда рвота, диарея. Наиболее выраженные симптомы энтеровирусной инфекции у детей наблюдаются, когда вирус с кровотоком распространяется по организму.
Типичные признаки деятельности кишечных вирусов:
- повышение температуры;
- появление сыпи на конечностях, туловище;
- высыпания в полости рта;
- отек рук, ног.
Для выявления энтеровирусов проводится идентификация возбудителей в носоглоточной слизи, кале, спинномозговой жидкости, крови. Полимеразная цепная реакция дает возможность определить фрагменты РНК энтеровируса. Серологический метод позволяет выявить специфические антитела, молекулярно-биологический — определить серотип ЭВИ.
Проводится забор материала для исследования:
- мазок из ротоглотки/носоглотки;
- спинномозговая жидкость;
- образцы крови;
- образцы стула.
Применение нескольких методов диагностики оправдано тем, что обнаружение энтеровирусной инфекции одним из способов не дает полную уверенность в ее причастности к недомоганию ребенка. Среди детей распространено бессимптомное носительство вирусов ECHO и Коксаки.
Принципы выбора терапевтических методов
Врач решает, как лечить ребенка, учитывая тяжесть заболевания и конкретные признаки. Госпитализируют больных выборочно, если быстро нарастает интоксикация. На дому проводится лечение легких форм энтеровирусной инфекции. Обязательно соблюдение постельного режима во время острой фазы. Диарея и рвота приводят к обезвоживанию. В этой связи дают больше жидкости, чтобы сохранить водно-солевой баланс.
Симптомы и лечение ЭВИ:
- Противовоспалительные, жаропонижающие препараты при болях и высокой температуре.
- Противовирусные средства из группы интерферонов при высыпаниях в горле, на теле.
- Регидрон и аналогичные препараты при диарее, нарушении водно-солевого баланса.
- Антибиотики при вторичном инфицировании бактериальной микрофлорой.
- Кортикостероидные препараты при поражении нервной системы.
- Реанимация, интенсивная терапия, если состояние опасно для жизни.
- Витаминотерапия, лечебное питание.
Противовирусные медикаменты для лечения энтеровирусной инфекции у детей — свечи с вифероном, капли интерферона в нос — чаще назначают для профилактики осложнений. Необходимо учитывать рекомендации педиатров и производителей медикаментов в отношении выбора лекарственных форм, дозировок для ребят разного возраста. Например, при повышении температуры у детей раннего возраста больше подходят свечи и сиропы на основе парацетамола либо ибупрофена. Антигистаминные средства для малышей лучше выбрать в каплях.
Этиотропная и симптоматическая терапия
Суппозитории, гель и мазь «Виферон» выпускают на основе интерферона. Препараты обладают иммуномодулирующим и противовирусным действием (подавляют рост и активность инфекции). Таблетки «Циклоферон» содержат индуктор интерферона, действующий против вирусов, воспаления, опухолей. Интерфероны существенно улучшают иммунный статус ребенка. Активное вещество таблеток для рассасывания «Анаферон детский» также активирует противовирусный иммунитет.
Медикаменты для патогенетического и симптоматического лечения:
- Жаропонижающие препараты «Парацетамол», «Нурофен», «Панадол» уменьшают проявления лихорадки, улучшают самочувствие ребенка. Обладают противовоспалительным и анальгетическим действием.
- Антигистаминные средства «Зиртек», «Зодак», «Фенистил», «Кларитин», «Супрастин» избавляют от симптомов токсической и аллергической реакций (заложенности носа, высыпаний).
- Адсорбенты «Энтеросгель», «Лактофильтрум», «Смекта» связывают токсичные вещества в ЖКТ, уменьшают дискомфорт в кишечнике, газообразование, диарею.
- Средства «Бифинорм», «Бифидумбактерин» и другие активируют нормальную микрофлору кишечника.
- Капли в нос «Аквамарис», «Тизин», «Назол», «Називин» применяют при заложенности носа, чихании, насморк.
- Антибиотики помогают при вторичной бактериальной инфекции.
- Паровые ингаляции с настоем ромашки, содовым раствором и другие средства на основе народных рецептов выполняют отвлекающую роль.
Если улучшений не наблюдается, у ребенка появляются новые симптомы, возможно, присоединилась бактериальная инфекция. Необходимо обратиться к педиатру, чтобы врач назначил антибиотики. При поражениях сердца и других осложнениях длительность постельного режима увеличивают.
Питание при энтеровирусной инфекции
Многие врачи не рекомендуют давать больному ребенку пищу в первые сутки после начала заболевания. Главное, обеспечить маленького пациента обильным питьем. Если ребенок просит еду, значит, его организм успешно справляется с болезнью. Родителям нужно стараться не переусердствовать с питанием.
Исключают из рациона:
- цельное молоко, блюда с его использованием;
- свежеиспеченный и черный хлеб;
- жареные и жирные блюда;
- газированные напитки;
- кондитерские изделия;
- свежие плоды;
- копчености;
- пряности.
Диета помогает снизить интоксикацию, устранить воспалительные явления, повысить иммунный статус. Рацион должен включать достаточный объем белковых продуктов, витаминов (В, А, С). Суп для больных детей варят на обезжиренном бульоне. Мясо вымачивают, готовят на пару тефтели, фрикадельки. Гречку, рис отваривают, делают овощное пюре. Рекомендуется кормить больного ребенка чаще, давать пищу в теплом виде, маленькими порциями. Из напитков предлагают чай с липовым цветом, плодами малины, черной смородины, шиповника и брусники.
Чтобы предотвратить распространение энтеровирусной инфекции у детей, необходимо соблюдение гигиены, надлежащая обработка продуктов питания. Во время плавания в открытом водоеме нельзя заглатывать воду, следует избегать ее попадания в нос. Если ребенок в возрасте менее 3 лет находился в контакте с больным ЭВИ, то врачи могут назначить для профилактики иммуномодуляторы, противовирусные средства.
Выздоровления ребенка следует ожидать через 1–3 месяца после начала лечения. Весь период важно соблюдать рекомендованную диету, оберегать от переохлаждения, укреплять иммунитет. Диспансерное наблюдение при поражении нервной системы либо сердца длится полгода или год с привлечением врача-невролога, кардиолога.
Меры предупреждения
Профилактика заключается к изоляции больного в домашних условиях либо в стационаре. Дети, находившиеся с ним в контакте, находятся под наблюдением около двух недель. Врачи могут назначить таким ребятам препараты интерферона с профилактической целью.
Одно из условий предупреждения распространения инфекции — соблюдение гигиенического режима в семье и детском саду, школе. Детей нужно учить мыть руки после туалета, перед приемом пищи, ополаскивать ягоды, фрукты и овощи, предназначенные для еды.
Нужно позаботиться о чистоте природных источников питьевого водоснабжения, тщательной дезинфицировать сточные воды. В дошкольных учреждениях и в семье детей необходимо обеспечить свежей, доброкачественной пищей, кипяченой водой для питья, средствами личной гигиены.